二甲双胍联合门冬胰岛素治疗妊娠期糖尿病的疗效及对血清胱抑素C与同型半胱氨酸水平的影响
张艳,袁雪景
妊娠期糖尿病是临床妇科常见疾病,主要指妊娠前无糖耐量异常或糖尿病症状,妊娠期初次发现或发生的糖尿病或糖耐量异常疾病,在世界范围内妊娠期糖尿病发病率为1.2%~13.8%,我国该病发病率为1.2%~4.9%,且呈逐年上升趋势[1]。妊娠期糖尿病患者若未有效地控制血糖水平,会导致高血压、羊水过多及酮症酸中毒等并发症,且会导致患者早产率上升。妊娠期糖尿病患者机体子宫内代谢环境紊乱,会提高围生儿并发症发生率,限制新生儿智力发育,甚至导致青春期肥胖。因此采取有效方式控制妊娠期糖尿病患者的血糖水平对保证母婴健康、改善患者临床症状极其重要[2]。本研究观察二甲双胍联合门冬胰岛素治疗妊娠期糖尿病的疗效及对血清胱抑素C(Cys C)与同型半胱氨酸(Hcy)水平的影响。现报道如下。
1 资料与方法
1.1 临床资料 选择2018年2月-2020年1月湖北省云梦县妇幼保健院收治的妊娠期糖尿病患者92例,通过随机双盲法分为试验组及常规组各46例。试验组患者年龄22~28(25.03±1.19)岁;孕周24~27(26.57±0.62)周;体质量指数(BMI)22~31(25.42±2.88)kg/m2。常规组患者年龄23~29(25.75±1.34)岁;孕周25~28(26.95±0.44)周;BMI 23~30(25.38±2.71)kg/m2。2组患者年龄、孕周、BMI等临床资料比较差异无统计学意义(P>0.05),具有可比性。本研究已通过医院伦理委员会批准,患者或家属了解本研究全过程并签署知情同意书。
1.2 选择标准 纳入标准:均符合《国际妇产科联盟妊娠期糖尿病实用指南》中妊娠期糖尿病的诊断标准[2];单胎、首次妊娠患者;24~30孕周发病患者。排除标准:既往未接受系统孕检与产检患者;肝、肾等重要脏器衰竭或功能障碍患者;合并高血压或心脏病患者;对本研究治疗药物存在禁忌证患者;一般资料不全患者;中途退出研究患者。
1.3 治疗方法 常规组给予门冬胰岛素30注射液(丹麦诺和诺德公司生产,国药准字J20100037),首次给药剂量为0.2~0.3 U·kg-1·d-1,晚饭前皮下注射,根据患者血糖变化情况适当调整胰岛素用量。试验组在常规组治疗的基础上给予盐酸二甲双胍缓释片(哈尔滨同一堂药业有限公司生产,国药准字H20060226)0.5 g口服,每天2次。2组患者均治疗至胎儿娩出。
1.4 观察指标与方法 (1)通过免疫比浊法检测2组患者治疗前后Cys C与Hcy水平;(2)治疗前后检测2组患者糖化血红蛋白(HbA1c)、餐后2 h血糖(2 hPG)及空腹血糖(FPG);(3)比较2组患者新生儿情况,主要包括新生儿低血糖、新生儿呼吸窘迫、巨大儿、新生儿黄疸;(4)比较2组患者并发症,主要包括低血糖、蛋白尿、妊娠期高血压、羊水过多、早产、剖宫产。

2 结 果
2.1 治疗前后血清Cys C与Hcy水平比较 治疗前,2组患者血清Cys C、Hcy水平比较差异均无统计学意义(P>0.05);治疗后,2组患者血清Cys C、Hcy水平均较治疗前降低,且试验组低于常规组(P<0.01)。见表1。

表1 2组患者治疗前后血清Cys C与Hcy水平比较
2.2 治疗前后血糖指标水平比较 治疗前,2组患者HbA1c、2 hPG、FPG水平比较差异均无统计学意义(P>0.05);治疗后,2组患者HbA1c、2 hPG、FPG水平均较治疗前降低,且试验组低于常规组(P<0.01)。见表2。

表2 2组患者治疗前后血糖指标水平比较
2.3 新生儿情况比较 试验组巨大儿、新生儿黄疸占比均低于常规组(P<0.05);2组新生儿低血糖、新生儿呼吸窘迫占比比较差异均无统计学意义(P>0.05)。见表3。
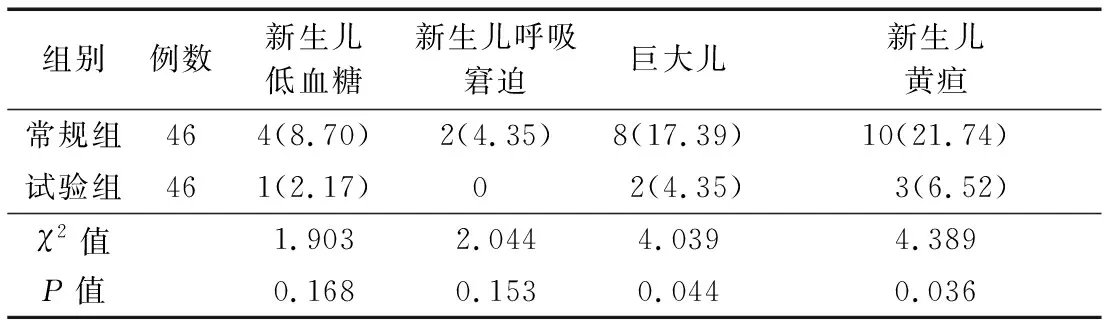
表3 2组新生儿情况比较 [例(%)]
2.4 并发症比较 试验组患者并发症总发生率为17.39%,低于常规组的41.30%(χ2=6.343,P=0.012)。见表4。

表4 2组患者并发症发生情况比较 [例(%)]
3 讨 论
妊娠期糖尿病是由于绝对或相对胰岛素分泌量降低导致的糖代谢紊乱,进一步引发各类慢性、脂肪与蛋白质代谢障碍、急性并发症的综合征[3]。临床特征主要为胰岛素抵抗,会导致代偿性高胰岛素血症,引发不良妊娠结局,妊娠女性机体内胎盘生乳素、胎盘胰岛素等水平不断升高,增强胰岛β细胞的代偿性分泌,导致血糖水平升高。现阶段临床多通过补充外源性胰岛素治疗妊娠期糖尿病,但伴随患者孕周增加,胰岛素抵抗逐渐上升,需不断调整胰岛素使用剂量,较难稳定控制患者血糖。临床多通过联合用药治疗妊娠期糖尿病,较常用的为口服降糖药物联合胰岛素,以有效发挥稳定控制血糖的效果[4]。
临床治疗妊娠期糖尿病常规通过控制饮食与运动疗法治疗,虽可在一定程度上改善患者临床症状,但控制血糖水平整体效果不够理想,且受机体耐受情况、经济水平等多种因素影响,导致临床应用具有一定局限性。因此妊娠期糖尿病患者仍首选药物治疗,临床应用较广泛的为胰岛素,可有效改善机体血清内葡萄糖成分,抑制机体内糖异生与糖原分解[5]。门冬胰岛素是胰岛素28位人工胰岛素类型,与常规胰岛素药物相比,门冬胰岛素活性与常规胰岛素一致,但吸收更迅速,血糖改善效果更优,患者经皮下注射后低血糖等相应并发症发生率较低,治疗妊娠期糖尿病有理想的疗效,但受妊娠期糖尿病患者机体内胰岛素抵抗的影响,整体治疗效果仍不甚理想,无法满足临床需求,因此需联合用药治疗[6]。二甲双胍是临床应用最广泛的降糖药物,可有效降低或抑制肝糖的合成,提高阻滞敏感性,增加肝糖的输出,减缓葡萄糖的摄取,并提升葡萄糖的消耗量,有效降低肝脏糖原的合成,提升组织胰岛素的利用率与敏感性,加快血脂代谢水平,对肝脏糖原异生反应起到一定抑制作用,改善血液内葡萄糖的含量及胰岛素抵抗,发挥降低血糖的效果[7]。本研究结果显示,治疗后,试验组患者血清Cys C、Hcy水平均较常规组低,表明二甲双胍联合门冬胰岛素治疗妊娠期糖尿病的可行性与有效性,可有效降低机体内炎性因子水平,减轻机体胰岛素抵抗与炎性反应。Hcy是一种蛋氨酸代谢中间产物,用于维持机体内含硫氨基酸动态平衡,Hcy水平异常升高表明患者机体内血糖水平长期处于高血糖状态,过度排尿而导致水溶性B族维生素与叶酸流失,且妊娠期糖尿病患者血清Hcy表达异常还会降低胰岛素敏感性,进一步提高患者血糖水平,因此Hcy水平与妊娠期糖尿病的发病与病情进展密切相关;血清Cys C可有效提升血清炎性因子表达水平,损伤血管,且在妊娠期糖尿病发病与病情进展的过程中,血清Cys C可对Hcy分解酶产生抑制作用,有效提升Hcy表达水平,通过多种作用机制损伤患者微血管[8]。现阶段血清Cys C与Hcy已成为评估妊娠期糖尿病患者妊娠结局与预后的重要指标。本研究中治疗后试验组患者血清HbA1c、2 hPG、FPG水平均明显低于常规组,证实二甲双胍联合门冬胰岛素治疗妊娠期糖尿病可有效控制患者血糖水平,分析原因主要为联合用药后二甲双胍可有效提升门冬胰岛素的敏感性,发挥药物间的协同作用,多角度共同调节血糖水平[9]。本研究中试验组巨大儿、新生儿黄疸占比均低于常规组,表明二甲双胍联合门冬胰岛素治疗妊娠期糖尿病可有效改善机体子宫内代谢环境,降低围生儿并发症发生率,为新生儿智力发育提供较好环境,有效保证母婴安全。本研究中试验组患者并发症总发生率低于常规组,表明二甲双胍联合门冬胰岛素治疗妊娠期糖尿病可有效控制患者血糖水平,降低高血压、羊水过多等并发症发生率,提升患者用药安全性。常莉[10]研究结果显示,治疗后,2组HbA1c、2 hPG、FPG均较治疗前改善,且研究组改善情况明显优于对照组(P<0.05);研究组妊娠期高血压、剖宫产、羊水过多、早产、巨大儿、新生儿黄疸发生率相较对照组明显更低(P<0.05),提示二甲双胍联合门冬胰岛素治疗妊娠期糖尿病的疗效确切,可有效改善血糖指标及血清Cys C、Hcy水平,改善母婴结局,与本研究结果一致。
综上所述,二甲双胍联合门冬胰岛素治疗妊娠期糖尿病可有效改善患者血清Cys C、Hcy与血糖指标水平,降低患者并发症发生率,具有重要的临床指导价值。

