2型糖尿病发生血流感染者的病原菌分布和耐药性分析
薛一,薛冰霜,邵雪景
糖尿病是一组以高血糖为特征的代谢性疾病,长期代谢紊乱导致全身营养不良、机体免疫力减退,容易并发各种感染,一旦病原菌入血可继发血流感染[1]。糖尿病合并血流感染者有较高的病死率,早期合理地使用抗生素治疗至关重要[2]。临床上药敏试验结果往往滞后于治疗用药,因此需要了解本地区细菌耐药性相关数据,为早期合理用药提供依据。本研究回顾性分析2013年1月-2017年12月江苏大学附属武进医院收治的2型糖尿病合并血流感染患者113例的临床资料、病原菌分布及药物敏感性特征,报道如下。
1 资料与方法
1.1 资料来源 回顾性分析2013年1月-2017年12月江苏大学附属武进医院收治的2型糖尿病合并血流感染患者113例,男48例,女65例;年龄39~90(67.53±11.46)岁;糖尿病病程1~20年;社区感染94例,院内感染19例。2型糖尿病符合世界卫生组织WHO(1999年)诊断标准,血流感染诊断标准参考文献[3]。
1.2 方法 抗生素使用前或体温>38 ℃时抽取上下肢静脉血10 ml至血培养瓶中送检。主要仪器试剂:BacT/ALERT 3D全自动血培养分析仪及配套培养瓶,培养基均为郑州安图生物产品,抗菌药物纸片为英国Oxoid公司产品。药敏试验质控菌株为大肠埃希菌ATCC25922、金黄色葡萄球菌ATCC25923、铜绿假单胞菌ATCC27853、粪肠球菌ATCC29212、金黄色葡萄球菌ATCC29213。血培养瓶上机培养检测,报警提示阳性后接种血平板和巧克力平板,培养出的病原菌初步判断后采用Vitek-2 Compact全自动微生物鉴定系统鉴定,药敏试验采用纸片扩散法和仪器法进行,药敏结果参照美国临床实验室标准化协会(CLSI)标准判定[4]。回顾性分析2型糖尿病合并血流感染患者113例的临床资料、病原菌分布及耐药情况。
2 结 果
2.1 临床特征及实验室检查结果 113例患者中体温<37 ℃ 6例,37~38 ℃ 31例,38~39 ℃ 54例,39~40 ℃ 19例,>40 ℃ 3例;其中合并肝脓肿8例,合并糖尿病足6例,合并糖尿病酮症或酮症酸中毒18例,合并高渗高血糖综合征3例,出现感染性休克16例;空腹血糖(12.70±6.14)mmol/L,糖化血红蛋白(HbA1c)(9.16±2.59)%,白细胞计数2.06~48.50(13.80±7.71)×109/L,C反应蛋白23.9~320(135.94±74.95)mg/L,降钙素原0.09~120(15.50±29.53)μg/L。好转或治愈99例,自动出院11例,死亡3例。
2.2 病原菌分布情况 检出革兰阴性菌79株(69.91%),革兰阳性菌32株(28.32%),真菌2株(1.77%)。革兰阴性菌以大肠埃希菌(51株)、肺炎克雷伯菌(20株)为主,其中ESBLs阳性大肠埃希菌检出率为54.90%(28/51),产ESBLs肺炎克雷伯菌检出率为15.00%(3/20)。革兰阳性菌以凝固酶阴性葡萄球菌和金黄色葡萄球菌为主,检出3株耐甲氧西林金黄色葡萄球菌(MRSA),检出率33.33%(3/9),其中医疗机构相关性MRSA 1例,社区相关性MRSA 2例。见表1。

表1 2型糖尿病合并血流感染患者病原菌分布情况
2.3 感染部位分布情况 感染部位以泌尿系统分布最多38.94%(44/113);其次为呼吸系统17.70%(20/113);消化系统15.93%(18/113),其中胆道感染10例,肝脓肿8例;皮肤软组织感染10.62%(12/113);原发感染灶不明12例。见表2。

表2 2型糖尿病合并血流感染患者感染部位分布及构成比
2.4 主要革兰阳性菌对常用抗菌药物耐药情况 金黄色葡萄球菌和凝固酶阴性葡萄球菌对青霉素耐药率最高,对苯唑西林耐药率分别为55.56%、75.00%。粪肠球菌对克林霉素、四环素耐药率最高。3种主要革兰阳性菌对万古霉素、利奈唑胺敏感性最高,尚未检出耐药菌株。见表3。

表3 主要革兰阳性菌对常用抗菌药物耐药情况
2.5 主要革兰阴性菌对常用抗菌药物耐药情况 大肠埃希菌及肺炎克雷伯菌对氨苄青霉素耐药率最高,分别为92.16%和95.00%,大肠埃希菌对头孢曲松、氨苄西林舒巴坦、左氧氟沙星耐药率超过50.00%,对亚胺培南、美罗培南耐药率最低(1.96%);肺炎克雷伯菌总体耐药率低于大肠埃希菌,对哌拉西林他唑巴坦、亚胺培南、美罗培南、阿米卡星的敏感性均达到100.00%。见表4。
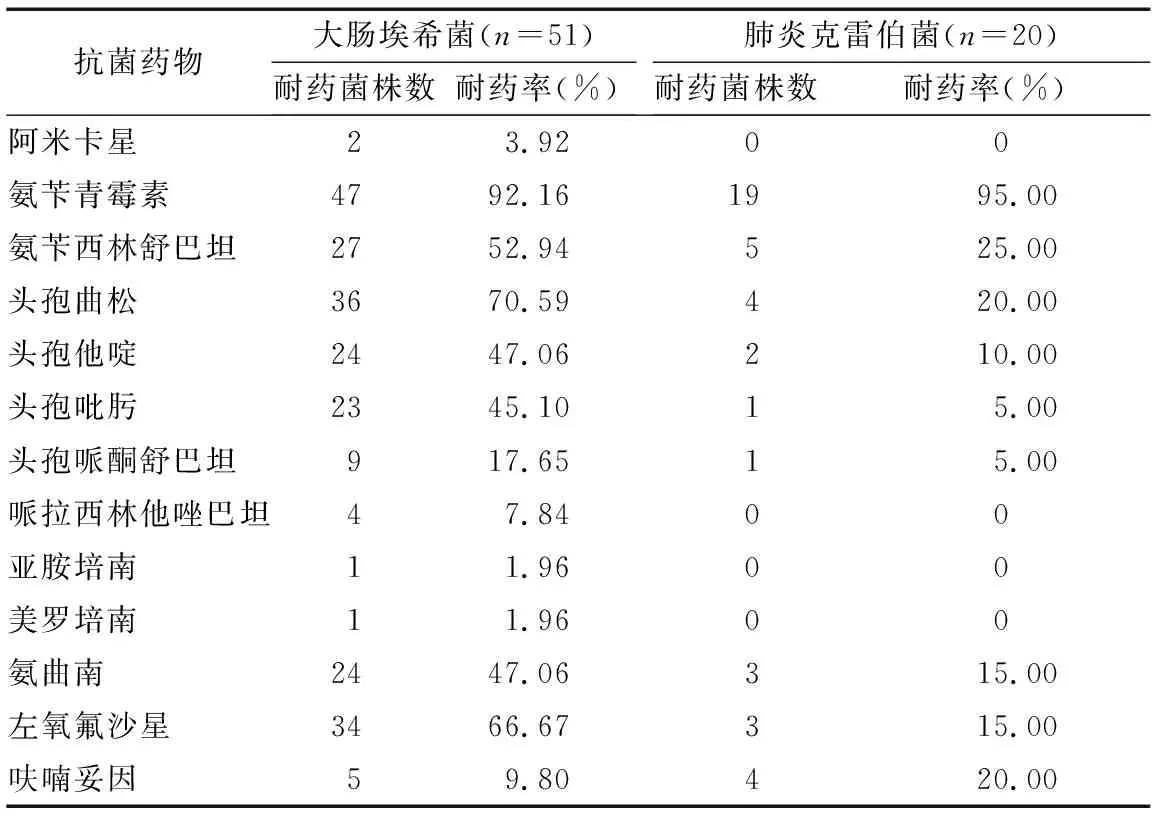
表4 主要革兰阴性菌对常用抗菌药物耐药情况
3 讨 论
糖尿病患者由于长期高血糖引发代谢紊乱、机体免疫防御功能缺陷,极易发生各种感染并继发血流感染[1]。研究表明,糖尿病患者发生血流感染的风险是非糖尿病患者的4.4倍[5]。相较普通血流感染患者,糖尿病合并血流感染患者病情更加凶险,故早期合理有效的治疗尤为重要。在尚未获得病原学证据时,可参考本地区细菌耐药性情况经验性选择抗菌药物。本研究结果显示,2型糖尿病发生血流感染的病原菌以革兰阴性菌为主,其中大肠埃希菌检出率最高,其次为肺炎克雷伯菌,病原谱与近几年文献报道一致[6-8]。革兰阳性菌感染以凝固酶阴性葡萄球菌和金黄色葡萄球菌多见。已往临床多认为凝固酶阴性葡萄球菌是污染菌或携带菌,但近些年研究显示[9-10],凝固酶阴性葡萄球菌已成为条件致病菌、免疫受损者感染菌及医院感染的重要组成,临床上应引起重视。原发感染灶分布以泌尿系统和呼吸系统最多见,其次为消化系统和皮肤软组织。本研究中有8例肝脓肿患者,其中5例为肺炎克雷伯菌感染,血培养与肝穿刺脓培养结果一致,提示糖尿病合并肝脓肿的主要病原菌为肺炎克雷伯菌,与相关文献报道一致[11-12]。
耐药菌株的增加给临床抗感染治疗带来困难,其中最主要的机制是产ESBLs。本研究显示,革兰阴性菌中产ESBLs大肠埃希菌和产ESBLs肺炎克雷伯菌检出率分别为54.90%和15.00%。耐药分析发现,大肠埃希菌和肺炎克雷伯菌对氨苄青霉素耐药率最高,且大肠埃希菌对第3代头孢菌素、氟喹诺酮类出现较高的耐药性,与文献报道一致[13]。对大肠埃希菌和肺炎克雷伯菌敏感性较高的是碳青霉烯类、氨基糖苷类、半合成青霉素加酶抑制剂,临床中对重症脓毒症或脓毒性休克的糖尿病患者,碳青霉烯类可作为经验性治疗的首选。革兰阳性球菌中凝固酶阴性葡萄球菌和金黄色葡萄球菌对万古霉素和利奈唑胺有100.00%的敏感性,临床上对葡萄球菌败血症推荐万古霉素抗感染治疗,需注意监测肾功能。静脉导管置入、侵袭性操作相关的血流感染,抗感染治疗的同时应尽早拔除导管,迁徙性病灶感染,如肝、肾脓肿等,应尽快穿刺引流。一旦发生二重感染应及时加用抗真菌药物。
综上所述,糖尿病合并血流感染者应积极寻找感染灶,尽快完善血培养及药敏试验明确病原菌,未获得病原学证据前,可依据患者病情、感染部位,经验性选择碳青霉烯类、哌拉西林他唑巴坦、头孢哌酮舒巴坦治疗,加强病原谱和耐药性监测,提高救治成功率。

