经皮椎间孔镜不同入路处理双节段椎间盘突出伴有椎体后缘弧形离断1例*
丁 宁 古恩鹏
天津市滨海新区中医医院骨伤科 300451
腰椎椎体后缘离断症是指椎体后缘离断骨块的骨—软骨复合体压迫或局部刺激神经根及硬膜囊引起腰腿较为剧烈的疼痛及马尾神经症状。Skobowytsh-Okolot[1]首先描述了这种病变,随后报道逐渐增多。病因不清楚,可能与外伤撕裂、椎间盘突出及边缘软骨结节变异体形成等相关[1]。 Lowrey[2]报告了3例青年腰椎椎体后缘骨骺突入椎管压迫神经根的病例, 认为这是由于创伤所致椎体环状骨骺的撕脱骨折或脱位。 Laredo等[3]总结分析了4例青少年,8例青壮年具有相同病理损害的病例,提出此病理征象是椎体后缘软骨结节变异的结果, 而非单纯创伤因素所致, 并称之为腰椎椎体后缘骨内软骨结节。椎体后缘离断症致病因素特殊,致压物为硬性突出,病史较长,采用保守治疗难以缓解症状。腰椎间盘突出合并椎体后缘离断症的外科治疗策略仍存在较大分歧[4]。
1 病例资料
患者男36岁,自诉18年前腰部扭伤后反复腰痛,左下肢疼痛麻木,双侧足底麻木,跛行,半年前左下肢疼痛无力加重,双侧臀部、大腿后侧疼痛、左小腿外侧疼痛剧烈,平卧及下地活动困难,侧卧位症状有所减轻。专科查体:腰椎生理曲度变直,L4/5,L5/S1棘间及棘旁压痛,叩击痛,左小腿外侧和足底感觉减退,右足底感觉减退。左直腿抬高试验30°加强试验(+),右直腿抬高试验70°(-),双侧股神经牵拉实验(-),双侧“4”字试验(-),双髋关节活动正常,双膝腱反射减弱、双跟腱反射、跖腱反射未引出,双Babinski征(-),左侧踇背伸肌力3级,踝背伸肌力4级,右侧踇背伸肌力4级,踝背伸肌力5级,VAS评分8。辅助检查:腰椎正侧位X线:未发现腰椎畸形及脊柱裂。腰椎CT及MRI:L4/5左侧突出伴钙化,L5/S1椎间盘突出并椎体后缘离断(见图1~2),其他检查无明显异常。诊断:L4/5左侧突出伴钙化,L5/S1椎间盘突出并椎体后缘离断。在静脉复合加局麻下行椎间孔镜下双节段椎管减压术。
手术过程:患者取俯卧位,软垫悬空腹部,术区常规消毒铺巾,C臂透视标记出L4/5,L5/S1椎间隙水平。首先以腰5椎体后缘中点为穿刺靶点,旁开脊中线12cm穿刺,用1%利多卡因局部浸润穿刺点皮肤,筋膜,及上关节突周围,穿刺针
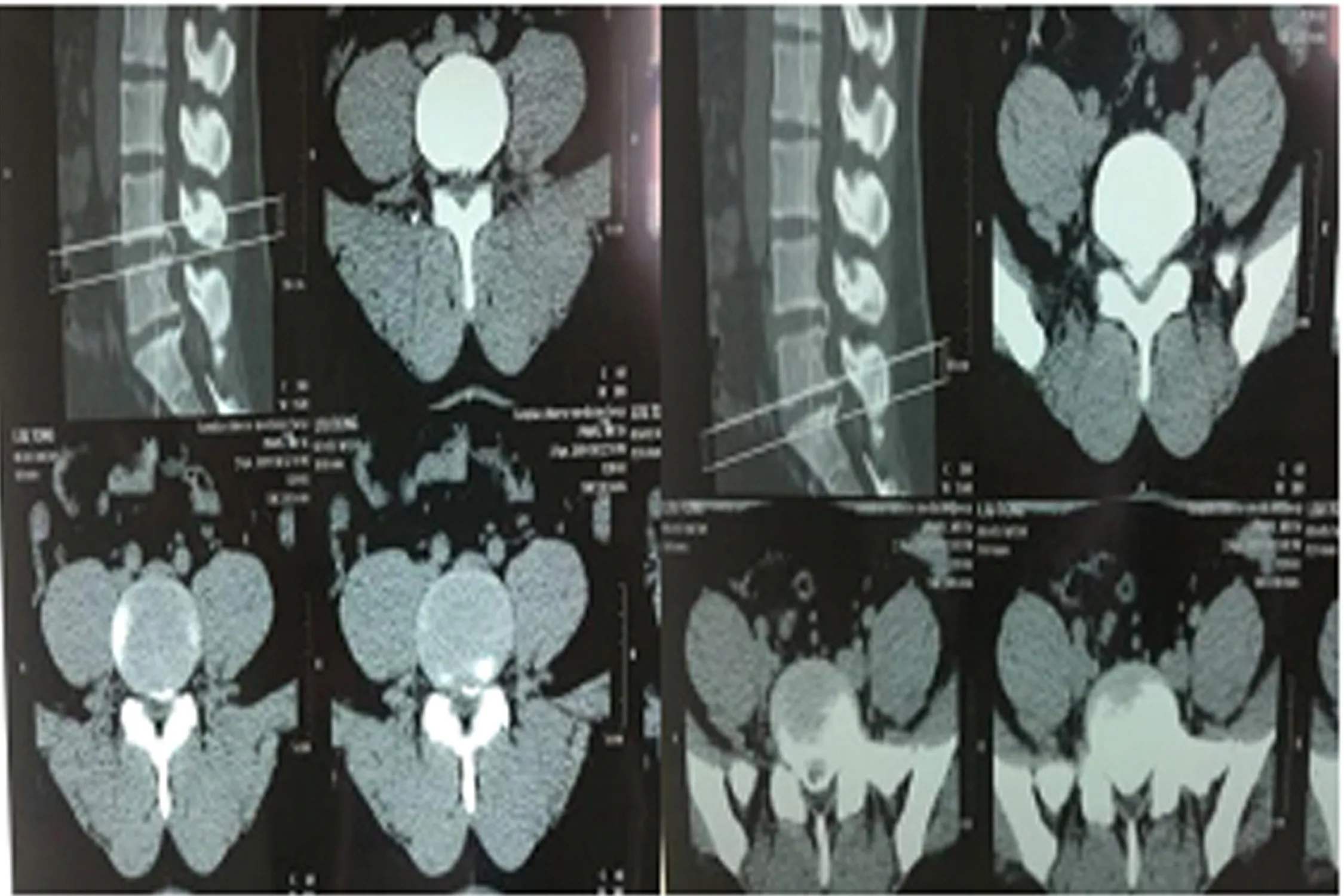
图1术前CT
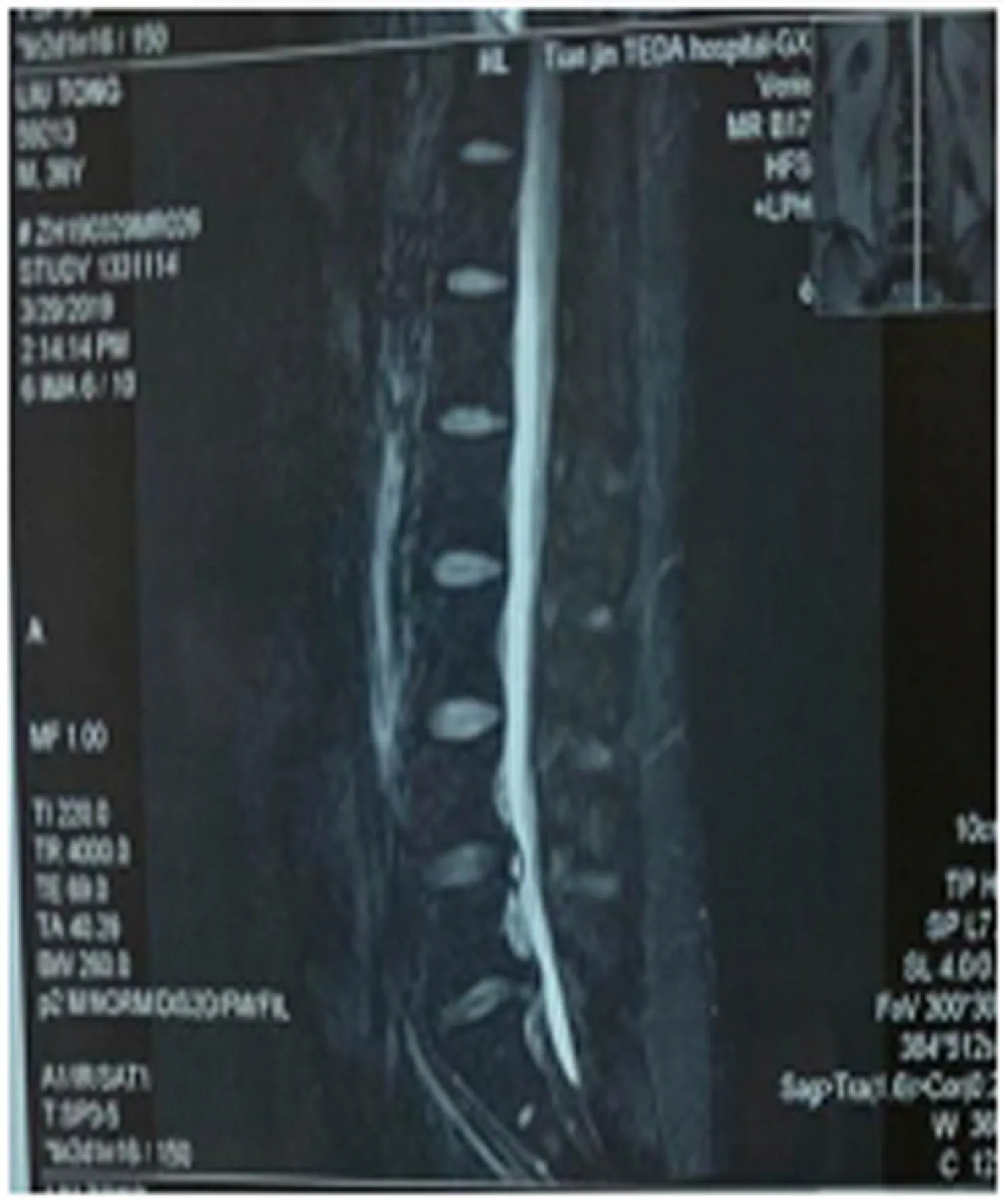
图2 术前MRI
突破黄韧带进入椎管后遇到阻力,微调方向后继续进针透视正位针尖位于L4/5椎间隙中点,侧位针尖位于椎体后缘背侧。拔出穿刺针芯有脑脊液流出,考虑针尖沿钙化物滑向背侧刺破硬膜囊,回抽并向腹侧调整穿刺方向,针尖遇阻力后透视针尖位置在预定路径,用汤姆针锤击刺入达到穿刺靶点,穿刺成功后,透视针尖正位于L4/5椎间隙中心,侧位于椎体后缘。植入导丝,逐级骨钻扩张,植入工作套管成功后,入镜后细心分离,可见硬化包壳将硬膜囊顶起,用punch将软骨包壳咬成小块取出,软骨包壳与椎体后缘连接部分的硬质骨需用磨钻磨断,由腹侧向背侧咬除软骨包壳,使软骨包壳于硬膜囊粘连区游离,术中见神经根松弛,硬膜囊波动良好,此节段术毕。穿刺针对L5/S1左侧锥板间夹角穿刺,针尖至关节突关节与黄韧带交界处,置入导丝,扩张管逐级扩张软组织,置入通道,入镜后用锥板钳咬除部分内聚关节突和黄韧带,深入内镜进入椎管,分离脂肪组织,见较大弧形软骨包壳,由外向内用锥板钳咬除软骨包壳,用磨钻磨断包壳与椎体后缘连接的硬质骨,细心分离硬膜囊与神经根,不必完全取出包壳骨,使之游离即可,包壳软骨下有新突出的髓核将其摘除,探查硬膜囊及神经根松弛、有搏动,达到手术结束标准,拔出椎间孔镜及工作套管,缝合皮肤。手术时间4.5h,出血70ml,术后1周复查CT致压物已被切除(见图3),开始指导其抬腿倒蹬锻炼防治神经根粘连。术后1周出院,VAS评分1,自主体位,可耐受下地活动,双直腿抬高80°。
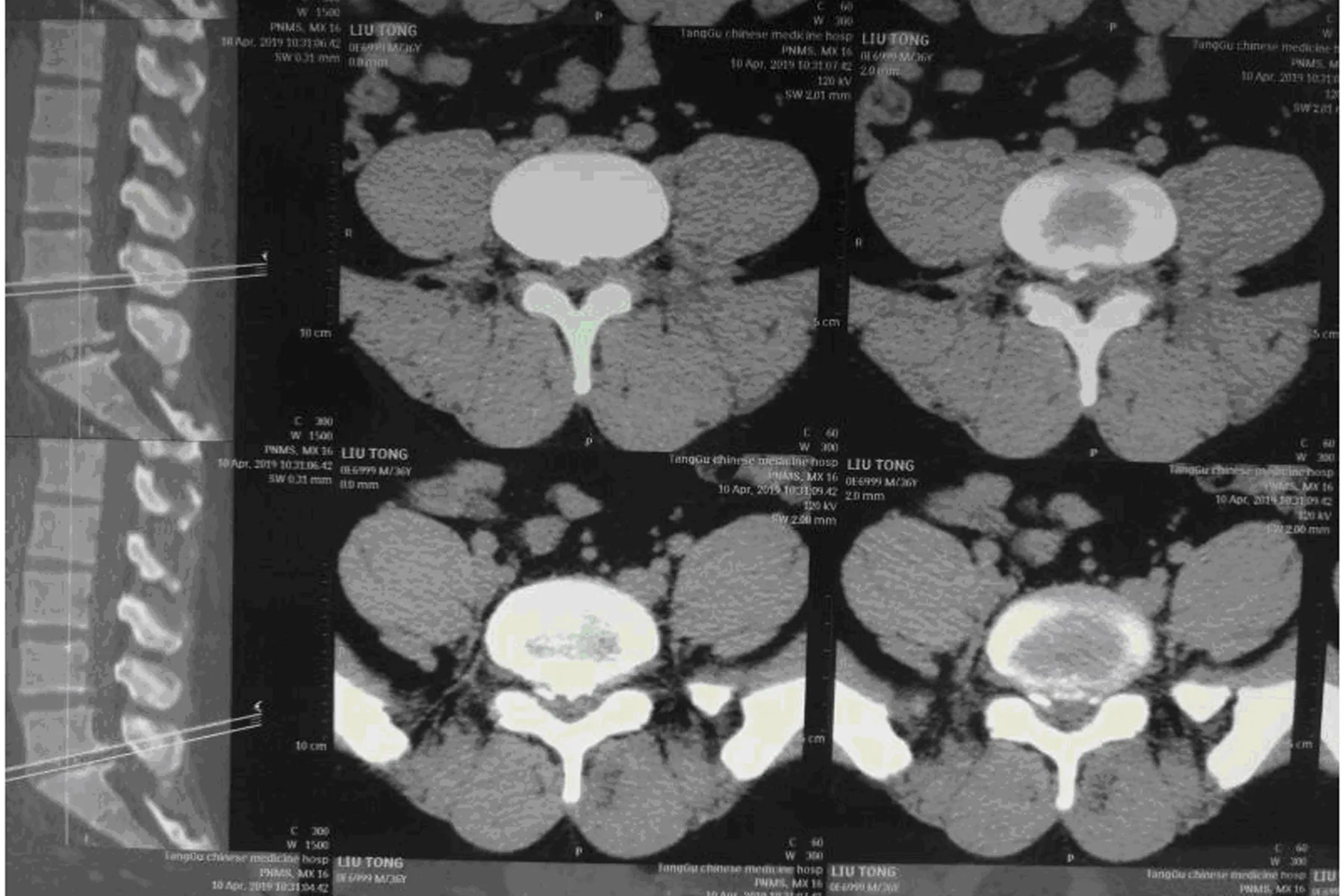
图3 术后1周复查CT
2 讨论
椎体后缘骨—软骨复合体由于是一系列因素缓慢进展的结果,平时可无症状,发病突然,疼痛剧烈,下肢功能活动受限,传统的手术方法是椎板开窗、椎管减压、椎体间融合内固定术。但此病主要为年轻患者,过早地进行椎体间融合对患者远期疗效尚需要进一步验证。有学者认为腰椎间盘突出并椎体后缘离断症应全面考虑各种因素,包括骨—软骨复合体的类型、部位以及临床症状,应最大限度地减少医源性损伤[5]。椎间孔镜下椎管减压能够避免影响脊柱的生物力学结构,损伤小恢复快等诸多优点,但是对于双节段、椎管内广泛狭窄的患者,椎间孔镜下减压的难度较大,具体分析如下:(1)首先需要了解致压物的形态、大小、具体位置以及椎管狭窄程度,就必须要有详细的影像学检查,必须拍摄X线正侧位、CT薄扫、MRI、甚至3D打印。其次需要了解致压物的性质,查阅文献以及以往的手术经验得知,离断的椎体后缘并非皮质骨,其性质接近终板成分,使用punch可以咬切包壳,使弧形的包壳逐渐缩小直至完全咬除或大部分咬除,一般情况下还要使用镜下磨钻或者环钻辅助切割包壳基蒂的硬质骨。(2)穿刺和建立通道与以往单纯椎间盘突出不同,由于骨性阻挡,穿刺往往难以达到预定的目标,穿刺针很容易被骨性阻挡或沿着骨性阻挡滑向背侧而易刺破硬膜囊,此时抽出针芯会有脑脊液流出。在本病例中穿刺针进入椎管后遇到骨性阻挡,笔者用汤姆针打入骨包壳,达到穿刺目标,然后用骨钻扩张通道,进一步磨掉关节突和部分骨包壳,从而建立正常通道。(3)硬膜囊粘连:腰椎钙化或者椎体后缘离断的患者往往会出现硬膜囊与骨包壳粘连,镜下可视下咬切时应注意由腹侧向背侧(椎间孔入路),由外向内(锥板间入路),必须咬除包壳与椎体缘的连接使包壳游离,然后逐渐咬除与硬膜囊粘连的包壳使之减小,如果减压充分可以残留部分包壳,不必完全切除,减少撕破硬膜囊的风险,一旦硬膜囊破裂,可用明胶海绵填塞即可,不必缝合硬膜囊。(4)入路选择:L4/5主要是神经根管区的钙化,选择椎间孔入路可以达到充分减压的目的;L5/S1选择椎板间入路能够更充分暴露骨包壳,操作更加方便,可充分切除钙化灶、分离神经根,进行充分减压。
在这个病例中可以看到对于这种复杂椎管狭窄伴有钙化或者椎体后缘离断的病例详细的影像学检查有助于手术策略的制定。该病例具有减压充分,出血少,创伤小,恢复快,不影响腰椎活动度等诸多优点,近期效果显著。

