胸腹腔镜食管癌根治术对食管癌患者呼吸功能和生活质量的影响
张成 王海波
食管癌是胸外科常见恶性肿瘤之一,我国每年约15 万患者死于食管癌[1]。食管癌保守治疗效果较差,传统手术治疗为开放性食管癌根治术,随着胸腔镜、腹腔镜的不断发展,其在食管癌治疗中亦有所应用并取得较好的手术效果[2~4]。食管癌疾病本身和术后疼痛均可给患者带来较大痛苦,降低生存质量[5]。本研究观察胸腹腔镜食管癌根治术对食管癌患者术后呼吸功能及生活质量的影响,旨在为胸腹腔镜食管癌根治术在食管癌治疗中的应用提供临床依据,现报道如下。
1 材料与方法
1.1 一般资料选取2016年1月~2018年1月拟于我院行食管癌根治术治疗的食管癌患者80例为研究对象。纳入标准:术前均经病理检查确诊为食管癌,年龄18~70岁,性别不限,拟行手术治疗,全身状况良好,手术耐受,且同意进行手术治疗。排除标准:合并严重心肺功能或肝肾功能障碍、合并血液系统疾病或自身免疫疾病、合并骨急性感染或创伤、精神异常、术前经其他抗癌干预、合并其他肿瘤、影像学检查证实肿瘤远处转移或肿瘤浸润、肺部或胸膜存在严重病变。患者入组后均编号并根据随机数表分为联合组(n=40)和传统组(n=40)。本研究符合伦理学标准且经患者知情同意。两组性别、年龄、体质指数和TNM 分期等基线资料比较差异无统计学意义(P>0.05),具有可比性,见表1。
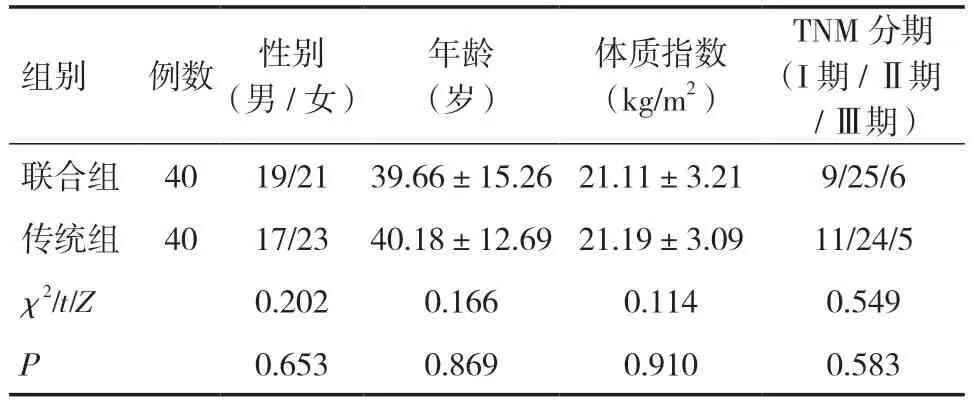
表1 两组基线资料比较
1.2 治疗方法
1.2.1 传统组 传统组采用开放食管癌根治术治疗,手术采用全身麻醉,于第5肋间作一约15cm 切口,进行食管游离和淋巴结清扫,在腹部正中做一长约15cm 切口,分离胃,进行腹部淋巴结清扫,于颈部胸骨位置做一长约5cm 弧形切口,于贲门切断食管,制作管状胃,将颈段食管和胃底部进行吻合。
1.2.2 联合组 联合组采用胸腹腔镜食管癌根治术治疗,同样采用全身麻醉,胸腔镜于右腋中线第7肋间置入,建立操作孔、人工气胸,进行食管游离以及病变位置切除和淋巴结清扫。腹腔镜置于脐上1cm 处,气腹针建立人工气腹后置入腹腔镜,超声刀游离胃部,制作管状胃。左侧锁乳突肌前缘做一4cm 切口,通过一次性吻合器进行胃开口和食管吻合,缝合期钉座底部置入胃腔,钉夹插入食管腔,闭合满意,浆肌层和食管肌层缝合,吻合口右侧进行包埋,并行吻合口尖部的加固缝合。
1.2.3 术后干预 术后两组均于颈部、腹腔以及胸腔放置引流管进行1~2d 的引流,同时进行预防性抗感染治疗,术后采用相同的抗癌干预方案进行治疗。采用以顺铂为主的化疗方案,顺铂80mg/m2,d1~d3,分次给药,多西他赛,100mg,d2,28d 为1个周期,均完成正规4 周期的辅助化疗。第2 周期化疗后或术后4 周,患者均进行放射治疗,进行肺门、纵隔及双锁骨上区进行照射,采用普放+适形放疗为主的放疗方案,总剂量为4 000~6 000cGy,具体根据患者的耐受情况决定,200cGy/d,5次/周,6 周为1个周期,患者均治疗1个周期。
1.3 观察指标和检测方法
1.3.1 手术情况统计 统计两组手术时间、术中出血量、住院时间等指标以及两组并发症发生率。
1.3.2 炎症指标检测 分别在两组术前,术后3d、5d、7d 取空腹静脉血5ml 进行血清超敏C反应蛋白(hs-CRP)、白细胞介素6(IL-6)及肿瘤坏死因子α(TNF-α)指标水平检测以评价炎症控制效果。获取的静脉血样本置于肝素抗凝管中,以3 000 转/min、3cm 半径在4℃环境中进行10min 的离心处理,待分层后取上层血清,-20℃冷藏待测处理。各血清炎症指标的检测均采用日立7012型全自动生化分析仪,相关试剂盒均购自武汉博士德生物工程有限公司,检测方法为酶联免疫吸附法,具体操作由同一位相关检测经验丰富者进行,严格按照试剂盒说明书进行。
1.3.3 疼痛评价 分别在两组术前,术后3d、5d、7d由责任护士采用视觉疼痛模拟评分(VAS)[6]评价两组围术期疼痛控制效果。
1.3.4 肺功能评价 两组术前,术后3d、5d、7d 分别通过全自动肺功能仪检测用力肺活量(FVC)和第一秒用力呼气量(FEV1)等肺功能指标,评价呼吸功能改善效果。
1.3.5 生存质量评价 采用Kamofsky评分[7]评价两组生存质量,评价时间分别为术前以及门诊随访的术后3个月、6个月、12个月及24个月,随访期间无患者失访。
1.4 统计学方法采用SPSS 25.0 软件进行数据的统计学分析,计数资料比较采用卡方检验,等级资料比较采用秩和检验,计量资料均符合正态分布,其中两组计量资料比较采用t检验,重复测量计量资料比较采用方差分析并通过SNK-q检验进一步两两比较,P<0.05 为差异有统计学意义。
2 结果
2.1 两组手术情况比较与传统组比较,联合组手术时间和术后住院时间均缩短,术中出血量减少,差异均有统计学意义(P<0.05),见表2。
2.2 两组围术期炎症指标、VAS评分、肺功能指标比较两组术前炎症指标、VAS评分、肺功能指标比较差异无统计学意义(P>0.05)。两组术后炎症指标、VAS评分均逐渐降低而肺功能指标则逐渐升高,且联合组术后疼痛控制效果、呼吸功能、炎症控制效果均优于传统组(P<0.05),见表3~8。
2.3 两组围术期Kamofsky评分比较两组术前Kamofsky评分比较差异无统计学意义(P>0.05)。两组术后Kamofsky评分均较术前升高,且联合组术后3个月、6个月及12个月的Kamofsky评分均高于传统组(P<0.05);但两组术后24个月Kamofsky评分比较差异无统计学意义(P>0.05),见表9。
2.4 两组并发症比较与传统组比较,联合组术后并发症发生率降低,差异有统计学意义(P<0.05),见表10。
表2 两组手术情况比较(±s)
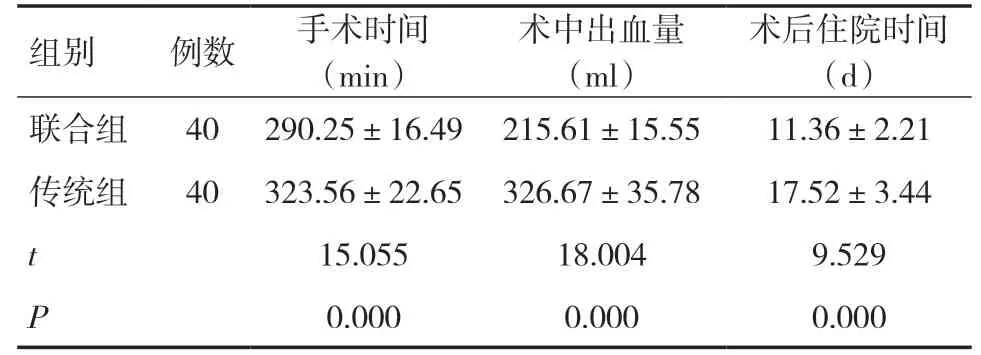
表2 两组手术情况比较(±s)
组别例数 手术时间(min)术中出血量(ml)术后住院时间(d)联合组 40 290.25±16.49 215.61±15.55 11.36±2.21传统组 40 323.56±22.65 326.67±35.78 17.52±3.44 t 15.055 18.004 9.529 P 0.000 0.000 0.000
表3 两组围术期hs-CRP 比较(mg/L,±s)

表3 两组围术期hs-CRP 比较(mg/L,±s)
注:与同组术前比较,aP<0.05
组别例数 术前 术后3d 术后5d 术后7d F P联合组 40 16.69±3.11 9.21±0.75a 7.85±0.77a 6.12±0.57a 65.986 0.000传统组 40 16.72±2.85 12.16±1.87a 10.44±1.06a 9.32±0.89a 45.133 0.000 t 0.045 9.260 12.503 19.149 P 0.964 0.000 0.000 0.000
表4 两组围术期IL-6 比较(pg/ml,±s)

表4 两组围术期IL-6 比较(pg/ml,±s)
注:与同组术前比较,aP<0.05
组别例数 术前 术后3d 术后5d 术后7d F P联合组 40 23.65±4.11 14.18±1.21 a 10.76±0.95 a 8.11±0.45a 25.480 0.000传统组 40 23.85±3.95 18.44±1.79a 15.66±1.14a 13.78±1.56a 15.442 0.000 t 0.222 12.470 20.884 22.087 P 0.825 0.000 0.000 0.000
表5 两组围术期TNF-α 比较(pg/ml,±s)
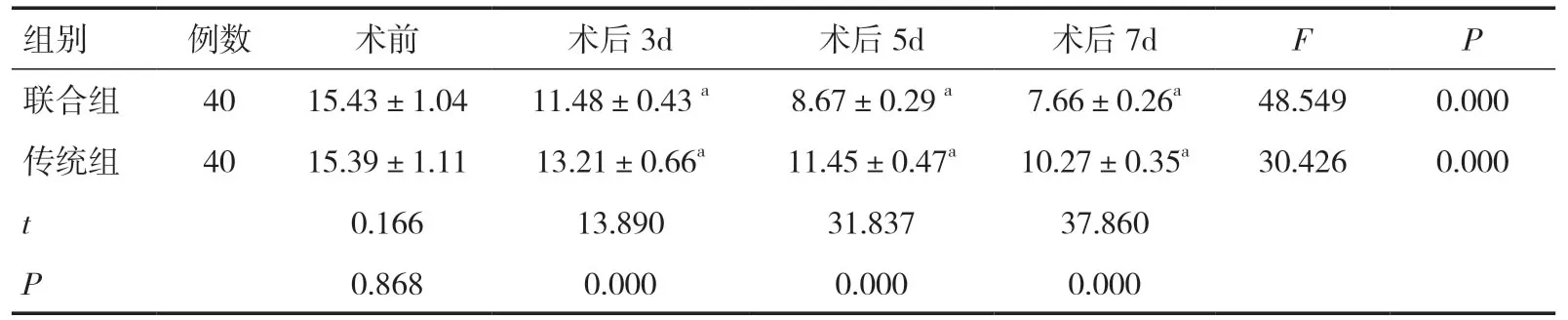
表5 两组围术期TNF-α 比较(pg/ml,±s)
注:与同组术前比较,aP<0.05
组别例数 术前 术后3d 术后5d 术后7d F P联合组 40 15.43±1.04 11.48±0.43 a 8.67±0.29 a 7.66±0.26a 48.549 0.000传统组 40 15.39±1.11 13.21±0.66a 11.45±0.47a 10.27±0.35a 30.426 0.000 t 0.166 13.890 31.837 37.860 P 0.868 0.000 0.000 0.000
表6 两组围术期VAS评分比较(分,±s)
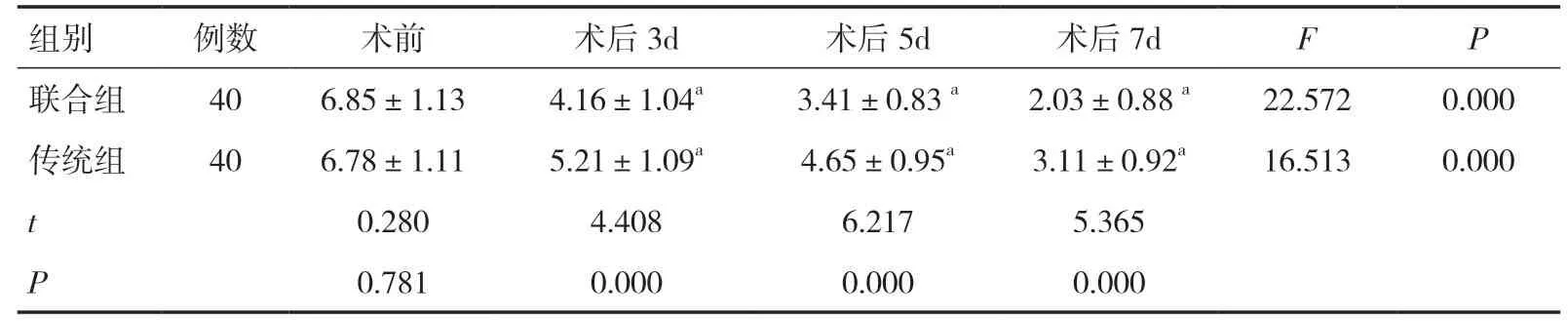
表6 两组围术期VAS评分比较(分,±s)
注:与同组术前比较,aP<0.05
组别例数 术前 术后3d 术后5d 术后7d F P联合组 40 6.85±1.13 4.16±1.04a 3.41±0.83 a 2.03±0.88 a 22.572 0.000传统组 40 6.78±1.11 5.21±1.09a 4.65±0.95a 3.11±0.92a 16.513 0.000 t 0.280 4.408 6.217 5.365 P 0.781 0.000 0.000 0.000
表7 两组围术期FVC 比较(L,±s)
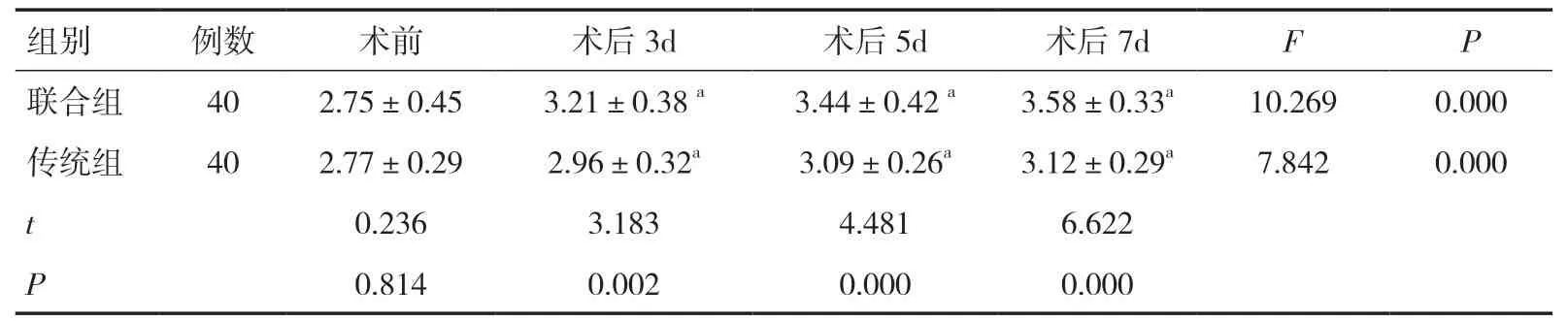
表7 两组围术期FVC 比较(L,±s)
注:与同组术前比较,aP<0.05
组别例数 术前 术后3d 术后5d 术后7d F P联合组 40 2.75±0.45 3.21±0.38 a 3.44±0.42 a 3.58±0.33a 10.269 0.000传统组 40 2.77±0.29 2.96±0.32a 3.09±0.26a 3.12±0.29a 7.842 0.000 t 0.236 3.183 4.481 6.622 P 0.814 0.002 0.000 0.000
表8 两组围术期FEV1 比较(L,±s)
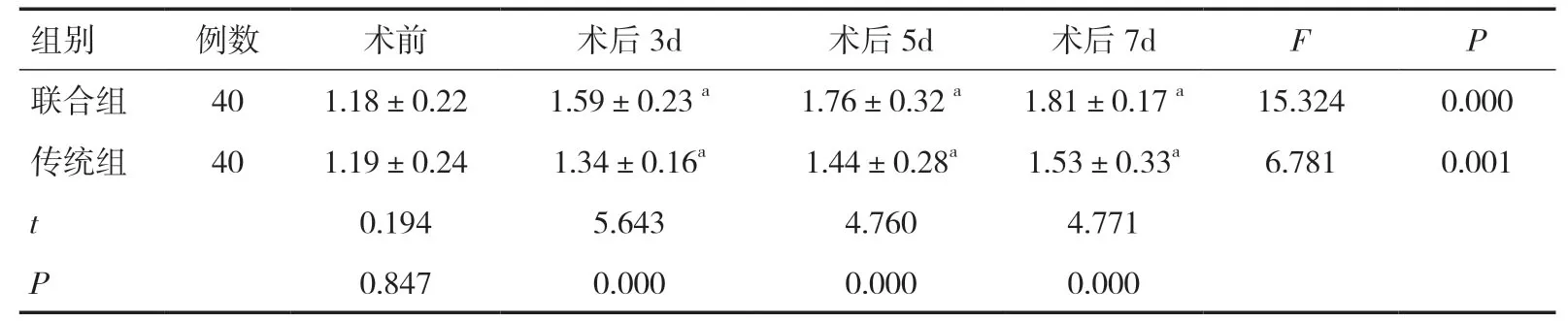
表8 两组围术期FEV1 比较(L,±s)
注:与同组术前比较,aP<0.05
组别例数 术前 术后3d 术后5d 术后7d F P联合组 40 1.18±0.22 1.59±0.23 a 1.76±0.32 a 1.81±0.17 a 15.324 0.000传统组 40 1.19±0.24 1.34±0.16a 1.44±0.28a 1.53±0.33a 6.781 0.001 t 0.194 5.643 4.760 4.771 P 0.847 0.000 0.000 0.000
表9 两组围术期Kamofsky评分比较(分,±s)
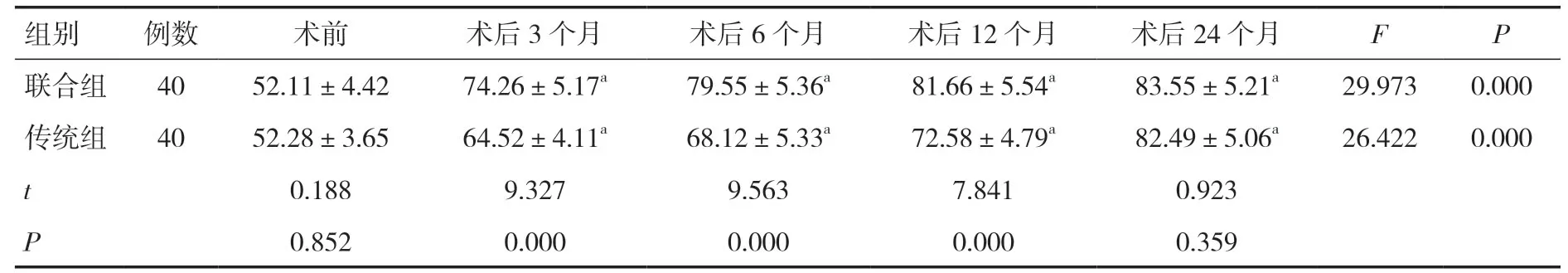
表9 两组围术期Kamofsky评分比较(分,±s)
注:与同组术前比较,aP<0.05
组别例数 术前 术后3个月 术后6个月 术后12个月 术后24个月 F P联合组 40 52.11±4.42 74.26±5.17a 79.55±5.36a 81.66±5.54a 83.55±5.21a 29.973 0.000传统组 40 52.28±3.65 64.52±4.11a 68.12±5.33a 72.58±4.79a 82.49±5.06a 26.422 0.000 t 0.188 9.327 9.563 7.841 0.923 P 0.852 0.000 0.000 0.000 0.359
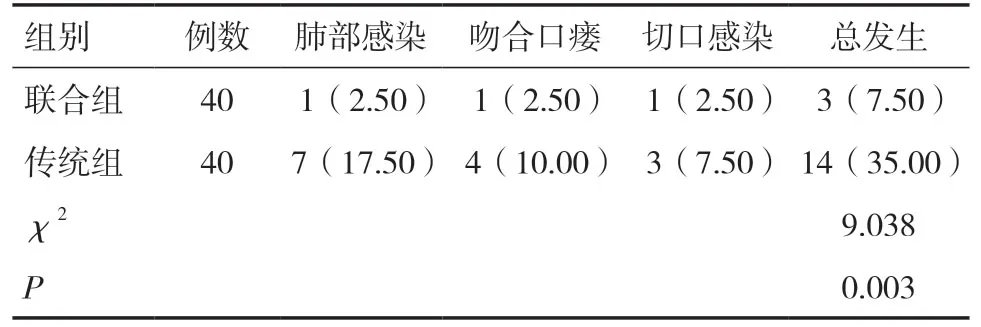
表10 两组并发症比较[n(%)]
3 讨论
食管癌是消化系统常见恶性肿瘤之一,我国食管癌发病率和死亡率均较高,已成为严重影响我国居民健康以及生命安全的疾病[8,9]。食管癌早期无明显症状,中晚期患者吞咽功能存在明显障碍,严重者无法摄入食物,甚至无法咽下水和唾液,导致患者营养状况欠佳,逐渐消瘦脱水,降低患者的生存质量[10~12]。食管癌亦可进一步导致呼吸道感染等并发症,部分患者可出现肝脏和脑部转移,导致腹水、黄疸、昏迷等,可危及患者生命安全[13,14]。本研究中食管癌患者术前Kamofsky评分平均约50分,且部分患者疼痛症状明显,其生存质量已受到明显影响,急需有效干预。
食管癌的治疗有放射治疗、化疗、手术治疗等,食管癌放化疗的治疗效果较差,患者5年生存率仅为20%~30%,预后差,仍是目前急需解决的医疗难题[15]。手术切除是治疗食管癌的主要方式,在食管癌手术治疗中,传统治疗为开放性根治术,开放性手术可对患者造成较大创伤,导致并发症增加,对患者术后恢复以及预后均有不利影响[16,17]。胸腔镜和腹腔镜的临床应用近年来不断增多,其微创干预在手术治疗中具有创伤小、出血少等优势,在多种肿瘤切除中的应用较多,而在食管癌手术治疗中亦可取得良好效果[18,19]。本研究比较了传统手术与胸腹腔镜食管癌根治术对食管癌患者术后呼吸功能及生活质量的影响,并分析其治疗安全性,结果显示,相对于传统开放性食管癌根治术,胸腹腔镜食管癌根治术治疗患者的手术时间缩短,术中出血量减少,对患者机体造成的创伤随之减小,疼痛评分亦明显降低,患者疼痛减轻,而术后肺部感染、切口感染、吻合口瘘等并发症发生率降低,提示治疗安全性亦良好,胸腹腔镜食管癌根治术治疗食管癌可取得更佳的疗效和预后,与刘翼等[20]的研究结论一致。
食管癌手术操作可造成机体创伤,加之术中机械通气容易导致肺泡损伤,从而激活机体炎症细胞并导致炎症因子的大量释放,导致肺部并发症以及相关炎症反应,可对患者肺功能造成明显影响[21,22]。本研究观察食管癌手术患者的炎症因子水平和肺功能水平,结果显示,相对于传统开放性食管癌根治术,胸腹腔镜食管癌根治术治疗无需撑开患者肋骨且不切断胸壁肌肉,患者的胸壁完整性得以保留,对患者机体造成的创伤更小,不但有助于减轻疼痛,术后炎症指标水平亦下降明显,炎症状态控制良好,而术后患者通气功能状况更好,心肺并发症少,患者的肺功能指标得以有效提高,呼吸功能明显改善,且胸腔镜手术切口小而美观,患者Kamofsky评分亦随之不断升高,生存质量得到了更好的改善。然而两种手术治疗的食管癌患者术后24个月Kamofsky评分比较差异并无统计学意义,提示胸腹腔镜食管癌根治术对食管癌患者生存质量的长期改善效果不明显,可能与患者自身状况以及术后放化疗等辅助治疗敏感性差异等有关。
综上所述,胸腹腔镜食管癌根治术创伤小,术后恢复快,有利于食管癌患者术后呼吸功能及生活质量的改善,且治疗安全性良好,值得临床推广应用。

