配偶陪同式健康教育在非药物性分娩镇痛产妇中的应用
马 玲 朱丹丹
精神预防性镇痛法、心理疗法、自然分娩法、拉玛泽法、音乐疗法、水针疗法及穴位按摩等属于非药物镇痛[1-2],上述方法以医护人员对患者实施教育及讲解为主,虽然可起到一定效果,但还需进一步提升[3]。国外配偶陪同产妇分娩很常见,但在国内还不常见,原因主要为配偶缺少相应的助产经验及陪护经验,导致其想帮助而又不知如何帮助,并且自身已处于紧张的情绪中[4-5]。为探究非药物性分娩镇痛产妇行配偶陪同式健康教育的应用,经伦理委员会批准本研究对我院收治的非药物性分娩镇痛产妇实施配偶陪同式健康教育,效果良好,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年3月至2017年3月本院收治的行常规健康教育的非药物性分娩镇痛产妇76例作为对照组,另选取2017年5月至2018年6月本院收治的行配偶陪同式健康教育的非药物性分娩镇痛产妇76例作为观察组。纳入标准:经检查均为足月初产妇;均签署知情同意书。排除标准:严重意识及认知障碍;癌症晚期;器官功能衰竭;临床资料不全;有精神病史;拒绝配合此研究。对照组年龄21~33岁,平均(26.47±5.12)岁;孕周36~40周,平均(39.42±1.16)周;胎儿平均双顶径为(9.15±0.58)cm。观察组年龄22~34岁,平均(26.73±5.48)岁;孕周36~41周,平均(39.34±1.37)周;胎儿平均双顶径为(9.36±0.64)cm。本研究经医院伦理委员会审核批准。两组产妇年龄、孕周、胎儿平均双顶径比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 对照组 行常规健康教育。干预时间:医护人员在产妇预产期前7 d开展集中教育,1次/d,30 min/次。(1)健康宣教。医护人员对产妇开展健康宣传,使其了解分娩机制及分娩过程与妊娠,掌握分娩过程及注意事项。(2)心理疗法。产妇在临产前会产生焦虑、恐惧等负性情绪,医护人员应帮助其缓解或消除心中疑虑及压抑。医护人员向产妇讲解分娩镇痛原因,从而提高其对自然分娩的认知程度。(3)精神疗法。医护人员对产妇给予精神激励,加强其对疼痛耐受性。(4)拉玛泽法。包含呼吸技巧锻炼、体操运动及肌肉控制运动。(5)音乐疗法。医护人员在产妇分娩过程中,播放优美及轻快或其喜欢的音乐,从而转移产妇注意力,缓解其疼痛程度及紧张情绪。医护人员在产妇分娩后1 d内对其进行相关问卷调查。
1.2.2 观察组 在对照组基础上引入配偶陪同式健康教育干预。(1)建立产前配偶陪同式培训小组。给予产妇配偶产前培训,选择助产经验丰富的医护人员,在产妇预产期前1个月对其配偶进行分娩教育,1次/周,60 min/次,培训截止至分娩结束。健康教育内容为如何协助产妇缓解第一产程及第二产程生产的痛苦,包含在第一产程中如何对产妇采取心理疏导及互动以及帮助产妇缓解阵痛的方式;第二产程如何减少第二产程时间、帮助其采取憋气呼吸法并给予感情支持。培训后医护人员对产妇配偶分娩知识掌握程度做问卷调查,对不合格的产妇配偶重新培训,直至合格。(2)实施配偶陪同分娩。产妇配偶可作为导乐助产士,在产妇进入第一产程时,其宫缩强度及频率较低,产妇配偶陪伴产妇时,回顾分娩知识,并复习在分娩中应对疼痛的方式,并适时播放产妇喜好的轻音乐以转移其注意力,并与产妇互动交流,给予适宜的心理疏导,提高其心理舒适度,可帮助其做孕妇操并陪同散步,并陪产妇做拉玛泽训练;医护人员加强对产妇分娩过程的讲解,并及时向其说明所处产程,使产妇对后期阶段与所处过程的预测及感知得到提高,从容采取正确方法应对阵痛,并记录产妇宫缩时间。在活跃期时,产妇配偶须充分理解产妇,并为其采取肢体支持,使产妇感受到配偶存在,同时产妇配偶可帮助产妇维持嘴唇湿润及摄入巧克力等食物。与产妇沟通,使产妇积极主动配合医护人员工作,从而减少其体力消耗,产妇在第二产程时是其最难受时,此时因产妇宫口未完全打开故不可用力,而急迫便意会使其非常难受,降低产妇认知力,易出现情绪失控,配偶须帮助产妇维持冷静,始终拉着手,使产妇感受到配偶的爱及关心,并给予语言上的鼓励,如“每一次的疼痛都是宝宝在跟我们打招呼”“宝宝快要出来了,每一次疼痛宝宝都会离我们近一点,再坚持一下,宝宝就能来到这个世界上了”。在第二产程时,产妇配偶须帮助产妇放松,使其集中精力,并鼓励其一口气用力到底及逐渐增加每一口气用力时间,从而缩短第二产程。在婴儿出生后,产妇配偶为产妇按摩,促使其子宫收缩,降低产后出血量。医护人员严密观察产程进展及胎先露的下降,并采用视觉模拟评分法(VAS)评估孕妇进入第一、第二及第三产程时的疼痛程度,医护人员根据其疼痛程度,对产妇配偶进行指导,采取适宜的干预方式,使产妇分娩顺利。
1.3 观察指标
(1)比较两组分娩中的产后2 h阴道出血量及分娩时间。并采用视觉模拟评分法(VAS)评估两组分娩中第一产程、第二产程及第三产程的疼痛情况。剧烈疼痛为10分;重度疼痛为7~9分;中度疼痛为4~6分;轻度疼痛为1~3分;无痛为0分。(2)比较两组镇痛效果评分。在产妇分娩镇痛前后60 min进行,4分:极强痛;3分:强痛;2分:中痛;1分:轻痛;0分:无痛。镇痛效果:显效为0~1分;有效为强痛及极强痛3~4分减至2分;无效为3~4分。总有效=显效+有效。
1.4 统计学处理
采用SPSS 20.0统计学软件,正态分布的计量资料采用t检验,非正态分布的计量资料采用秩和检验。计数资料的比较采用χ2检验。检验水准α=0.05。
2 结 果
2.1 两组分娩状况比较(表1)
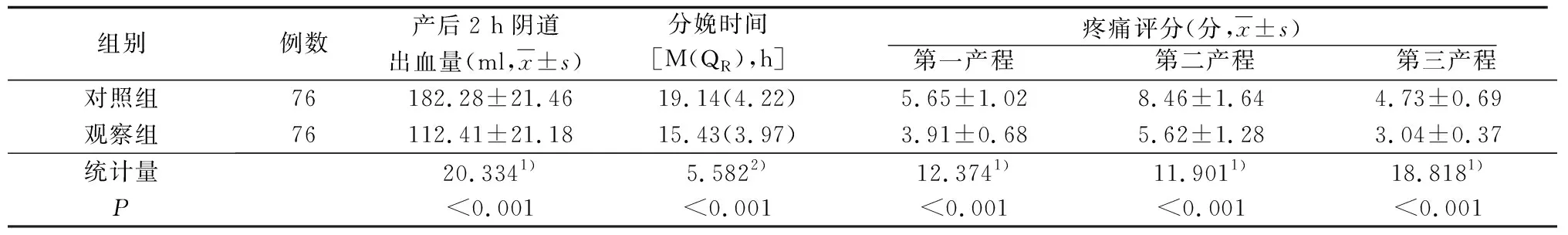
表1 两组分娩状况比较
2.2 两组镇痛效果比较(表2)
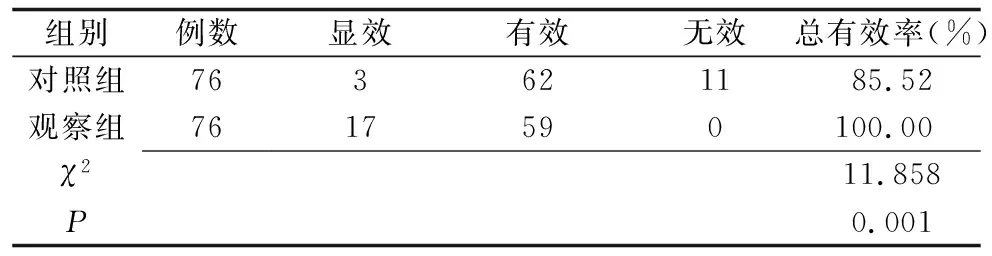
表2 两组镇痛效果比较(例)
3 讨 论
研究表明,初产妇因普遍缺乏正确的分娩方法指导及分娩知识,使其对分娩认知程度低,从而导致产妇分娩时产生恐惧及紧张等负性情绪,加重分娩疼痛。疼痛等身体应激反应对宫缩产生抑制,使产程延长,导致部分产妇分娩信心丧失,最终选择剖宫产[6-7]。药物性镇痛可缓解产妇分娩疼痛,但也提高了药物使用后的不良反应,对产妇及新生儿造成影响[8]。而非药物性镇痛,可消除药物性镇痛产生的不良反应,但镇痛效果相对较差。医护人员可采取全面的健康教育以确保母婴安全及防止各种危险因素的出现。常规健康教育方式在产妇较多时健康教育常变为一种形式[9-10]。配偶陪同式健康教育,可以产妇入院到分娩给予全程教育,有益于医、护、患三方沟通交流,从而提升健康教育的效果[11]。
本研究结果显示,观察组分娩结局优于对照组(P<0.05)。说明对非药物性分娩镇痛产妇行配偶陪同式健康教育可有效改善分娩结局,原因主要是将配偶陪同式健康教育应用于生产过程中,医护人员及产妇配偶可帮助产妇缓解或消除在分娩产生的焦虑及恐惧等不良情绪,使其积极主动配合分娩工作,降低不必要的体力消耗,积蓄集中力量分娩,从而缩短分娩时间。并在各产程中,产妇配偶及时给予产妇感情支持,从而降低其疼痛程度。同时新生儿出生后,产妇配偶及时为产妇按摩,加快其收缩子宫,从而降低产后出血量[12-13]。本研究结果显示,观察组镇痛效果优于对照组(P<0.05),说明对非药物性分娩镇痛产妇行配偶陪同式健康教育可有效提高镇痛效果。原因主要是在产妇分娩前,医护人员提高产妇及其配偶对分娩镇痛的认知程度,掌握分娩时相应的配合方式,全面熟悉分娩流程,使产妇可从容采取正确方式面对阵痛,降低疼痛程度,缓解其恐惧心理。同时配偶在分娩中为产妇提供肢体支持,使其感受到配偶存在给予其的心理支持,并帮助产妇补充分娩中消耗的能量及水分,使其更好的积蓄能量及保持相对良好状态面对分娩,从而提升镇痛效果,降低产后出血量[14-15]。
综上所述,对非药物性分娩镇痛产妇行配偶陪同式健康教育可有效改善分娩结局,提高镇痛效果,值得推广应用。

