胸腹腔镜微创术与开放Sweet食管切除术对Siewert Ⅱ型食管胃交界腺癌手术创伤的影响*
张 俊 李 珍 张同钦* 何学东 钟华灵 王代平 刘晓川
食管胃交界腺癌是临床上危害极大的疾病,其病死率仅次于肺癌和肝癌,已成为危害人体健康的第三大疾病[1]。Siewert Ⅱ型食管胃交界腺癌是指在食管胃交界处,且在齿状线以上1 cm到下2 cm处的恶性肿瘤[2]。目前国内外主要治疗手段为手术切除食管,我国主流术式为开放Sweet食管切除术,该术式避免开腹手术弊端,但其左进胸入路,打开膈肌,使得膈肌的完整性受到破坏,且创伤大、术后恢复慢,严重影响患者术后生活质量[3]。
胸腹腔镜微创Sweet食管切除术为开腹手术,左进胸开放Sweet食管切除术在微创领域的改善与延伸,与开放术式相比,微创术式能保存膈肌的完整性,具有创伤小、术后恢复快等优点,在清扫淋巴结等方面具有优势,对神经组织与血管组织损伤小[4]。本研究采用胸腹腔镜微创Sweet食管切除术与开放Sweet食管切除,对Siewert Ⅱ型食管胃交界腺癌患者行食管切除术,并比较两种术式对患者围术期创伤的影响,为临床提供一定参考。
1 资料与方法
1.1 一般资料
选取2014年2月至2017年2月简阳市人民医院收治的136例Siewert Ⅱ型食管胃交界腺癌患者,按照随机数表法将其分为微创组和开放组,每组68例。微创组中男性36例,女性32例;年龄35~75岁,平均年龄(55.26±10.12)岁。开放组中男性35例,女性33例;年龄36~75岁,平均年龄(55.68±10.37)岁。两组患者的性别、年龄、病情等基本临床资料无差异,具有可比性。本研究符合《世界医学协会赫尔辛基宣言》相关要求,并通过医院伦理委员会批准实施,患者及其家属均知情同意。
1.2 纳入与排除标准
(1)纳入标准:①符合食管胃交界腺癌诊断标准[5];②肿瘤中心检查并确诊,术前临床分期为cT1-3NO-1MO;③经内窥镜、CT检查及病理检查为Siewert Ⅱ型食管胃交界腺癌-齿状以上1 cm到下2 cm的恶性肿瘤。
(2)排除标准[6]:①Siewert I或Siewert Ⅲ型食管胃交界腺癌患者,晚期SiewertⅡ食管胃交界腺癌患者;②化学药物和辅助手段治疗患者;③有严重心、肺、肝肾功能异常及神经系统异常患者;④病历资料不全及不能完成本研究的患者。
1.3 仪器设备
采用26038AA型胸腔镜(德国Karl Storz公司);26003BA型腹腔镜(德国Karl Storz公司)。
1.4 治疗方法
(1)开放组:手术为左进胸入路,静脉麻醉,注意双腔气管插入,胃管和十二指肠营养管的插入,注意患者在术中体位侧卧位,取侧卧位切口,游离胸部指定食管,清扫相应食管淋巴结,打开膈肌,将近端胃部游离至幽门,进行清扫胃左和淋巴结,切开食管,进行相应操作后置入相应的胃管与十二指肠营养管和胸引针,关闭切口,注意全程的无菌与器具清点。
(2)微创组:准备手术所需的胸腔镜器材,腹腔镜器材及内窥镜成像系统设备及其他用具,如管具、针线及纱布等。患者静脉麻醉、平卧,在其腹部建立5个穿插孔,分别为左右锁骨中线与脐上3 cm水平线交界处各取0.5 cm和1.5 cm操作孔,左右肋下各取0.5 cm操作孔,在脐下取切口为1 cm的腔镜孔,建立人工气腹。腹腔镜下打开小网膜,游离胃大小弯侧至食管裂孔,清扫胃左血管旁淋巴结。结扎胃左血管并切除大网膜,在内镜下切割缝合并制成管状胃,再距屈氏韧带下方25 cm处置入肠内营养管,形成空肠造痿,关闭腹部各切口。胸腔镜部分为取患者右侧卧位建立3个操作孔,分别是腋线第九肋间取1.5 cm腔镜孔,腋中线七肋间取4 cm的操作孔,在肩胛线肋间取1.5 cm的辅助操作孔。在腔镜下游离下段食管至肺静脉水平,清扫位于膈上下段食管旁的淋巴结,胸腔内吻合残胃和食管,用切割缝合器闭合残端,并放置胸引管与纵隔乳胶管,重置胃管后关闭切口。
1.5 观察与评价指标
比较两组患者指标的差异:①围术期手术时间、术中出血量、住院时间、术后感染及并发症等,采用Clavien Dindo外科并发症分级标准评价术后并发症;②采用联酶免疫吸附法ELISA测定患者术前1 d,术后1 d、3 d及6 d血清中同一时间C-反应蛋白(CRP)与白细胞介素-6(IL-6)水平含量变化;③采用QLQOES18-C30评价量表,评价各时间节点生活质量及症状性指标,评分按欧洲癌症研究和治疗组织(EORTC)标准进行。
1.6 统计学方法
采用SPSS13.0统计软件对行数据统计进行分析。正态计量数据以均值±标准差()表示,组内行配对t检验,组间先行完全随机设计的方差分析,再行Dunnet t检验;计数资料用x2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组围术期指标比较
微创组与开放组患者手术时间相比,差异无统计学意义(t=-0.260,P>0.05)。微创组患者术中出血量、胸管留置时间及术后住院时间明显低于开放组,差异有统计学意义(t=-9.206,t=-10.678,t=-15.419;P<0.05),见表1。
表1 两组患者围术期指标比较()
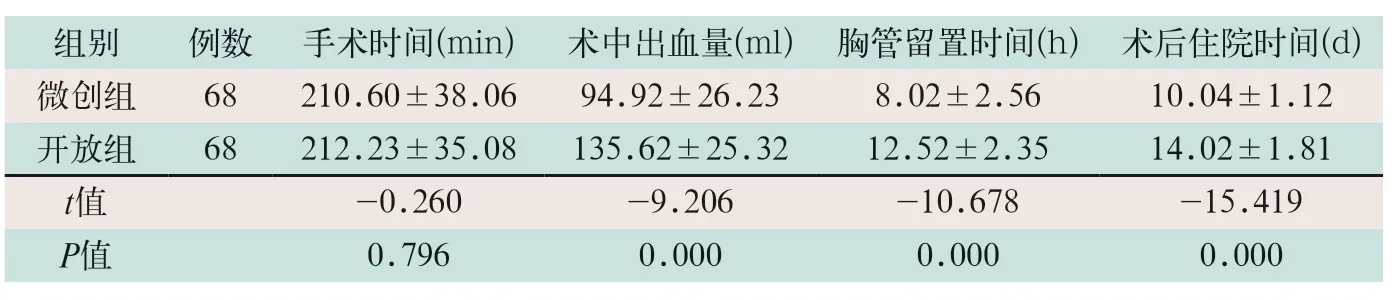
表1 两组患者围术期指标比较()
2.2 两组术后并发症发生情况比较
微创组患者肺部感染、切口感染和并发症发生率分别为4.41%、1.47%和23.52%,明显低于开放组,差异有统计学意义(x2=4.168,x2=4.781,x2=6.439;P<0.05),见表2。

表2 两组患者术后并发症发生情况比较[例(%)]
2.3 两组血清CRP值比较
两组患者术后1 d、3 d及6 d时同一时间点的血清CRP值均比术前1 d高,两组患者术前1 d及术后6 d时同一时间点的血清CRP值差异无统计学意义;微创组患者术后1 d及3 d血清CRP值均低于开放组,差异有统计学意义(t=-8.954,t=-6.072;P<0.05),见表3。
2.4 两组血清IL-6值比较
两组患者术后1 d、3 d及6 d时同一时间点的血清IL-6值均比术前1 d高,两组患者术前1 d和术后6 d时同一时间点的血清IL-6值差异无统计学意义(P>0.05),而微创组患者术后1 d及3 d时血清IL-6值均低于开放组,差异有统计学意义(t=-12.375,t=-6.542;P<0.05),见表4。
2.5 两组各时间节点生活质量及身体功能等指标比较
微创组与开放组患者在术前一周各时间节点生活质量及临床症状性指标差异无统计学意义;微创组患者在术后1周及3周时身体功能、总健康水平显著高于开放组,差异有统计学意义(t身体功能=37.829,t=49.175;t总健康水平=64.345,t=40.447;P<0.05),见表5。
术后1周及3周时两组患者在疼痛、恶心呕吐指标显著低于开放组,差异有统计学意义(t疼痛=-42.615,t=-52.542;t恶心/呕吐=-17.688,t=-24.733;P<0.05),见表6。
2.6 两组围术期两年生存率比较
微创组患者在术中,术后1个月、1年及2年生存率均高于对照组,且微创组在术后1个月、1年及2年生存率显著高于开放组,差异有统计学意义(x2=4.168,x2=11.472,x2=12.973;P<0.05),见表7。
表3 两组患者血清CRP值比较(mg/L,)

表3 两组患者血清CRP值比较(mg/L,)
表4 两组患者血清IL-6值比较(pg/mL,)
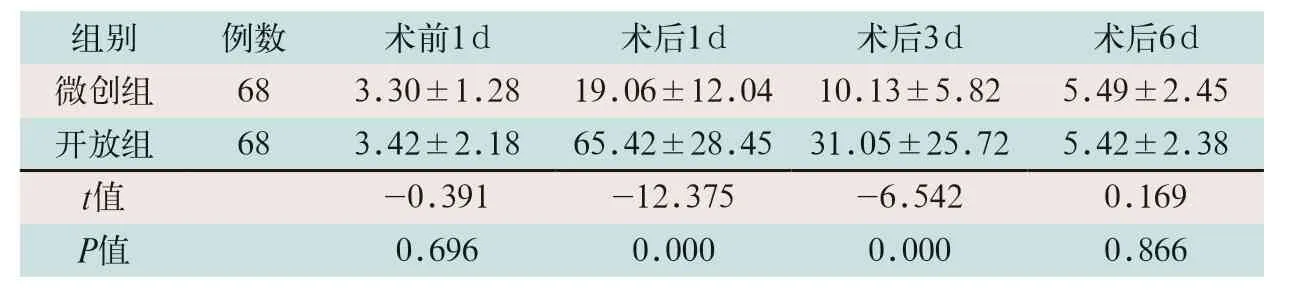
表4 两组患者血清IL-6值比较(pg/mL,)
注:与术前1d比较,aP<0.05
表5 两组患者各时间节点身体功能和总健康水平指标比较()

表5 两组患者各时间节点身体功能和总健康水平指标比较()
表6 两组患者各时间节点临床症状指标比较()

表6 两组患者各时间节点临床症状指标比较()
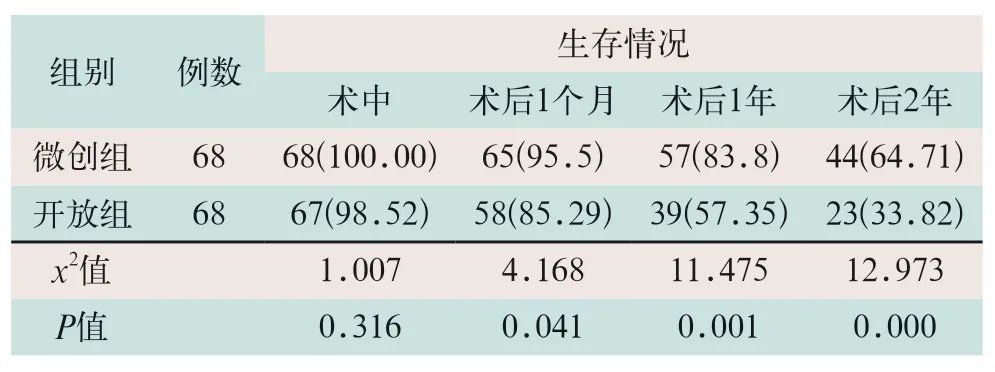
表7 两组患者围术期两年生存情况比较[例(%)]
3 讨论
食管胃交界腺癌是一种位于食管与胃交界处的上消化道恶性肿瘤,其发病率在全球范围呈上升趋势,致死率仅次于肺癌和肝癌[7]。食管胃交界腺癌在我国发病病型多为Siewert Ⅱ型-肿瘤中心位于齿状线以上1 cm至下2 cm。早中期的Siewert Ⅱ型食管胃交界腺癌症状多表现为进食性吞咽梗噎感常见乃至吞咽稍有困难,咽部、胃部及胸骨后部疼痛及其他的不良症状[8]。目前治疗食管胃交界腺癌的主要方式为手术切除,在我国主要为开放的Sweet食管切除术,避免传统的开腹手术,但其左进胸入路,打开膈肌,破坏膈肌的完整性,影响患者术后的呼吸系统正常功能,如患者术后呼吸、咳嗽相对困难,肺漏气,肺部或切口感染,肺不张率增加,心率失常等,且打开膈肌创伤大,术后伤口恢复慢,该术式对肿瘤及淋巴结的清扫不彻底,术后并发症发生率增加,患者生活质量相对较差[9-10]。
胸腹腔镜联合微创Sweet食管切除术与传统开放Sweet食管切除术相比,克服了开腹与左进胸开膈肌术式的缺点,是开放式术式的改进与延伸。微创术式与开放术式相比,具有保持膈肌的完整性,避免手接触肺部,减少炎症反应的发生及其他并发症的发生[11]。在腔镜下可对神经组织与血管组织的组织器官有直观的显像,并能对小范围的组织有明显的放大作用,便于观察与操作。微创术式能对病变部位准确定位,对肿瘤淋巴结的清扫更加彻底,对神经、血管、胃部组织等损伤小,术中出血量少,术后恢复相对较快[12-13]。本研究中微创组患者在术中出血量、胸管滞留时间、术后住院时间、感染以及并发症发生率均低于开放组。
炎症介质是反映病情的一项重要指标。在炎症过程中,炎性介质的形成与释放会严重影响机体的正常功能,其中以CRP与IL-6水平最为敏感。在正常情况下,血清中CRP处于较低的状态,当机体受到病菌和病毒侵扰时或受到损伤时,机体中的CRP会急剧升高,在肝脏、肾脏及胃等组织中CRP大量合成并进入血液中,高含量的CRP会影响其他组织的正常生理活动,危害人体健康[14]。当手术和药物控制病情后,CRP又会逐渐降低乃至恢复正常水平。因此,CRP可作为机体创伤性程度的一项重要指标,患者所受创伤大,CRP浓度含量高,所受创伤小,CRP含量相对较低,手术尽量降低CRP的含量,维持机体的正常功能尤为重要。本研究中微创术式与开放术式均会对机体造成一定的损伤,手术使得机体的CRP值升高且均高于术前,随着术后时间的延长,CRP逐渐降低乃至恢复正常水平。微创组患者在术后1 d及3 d时CRP值均低于开放组。本研究临床观察患者CRP值的变化,来判断患者创伤及恢复的情况,并根据患者的病情,适当的进行相应的药物及其他治疗。患者CRP值的升高也会伴随IL-6的升高,IL-6是免疫细胞和白细胞相互作用而产生的淋巴细胞,其主要由B细胞和T细胞等细胞产生,可调节机体细胞生长和分化[15]。当机体炎症或受到损伤时,IL-6会急剧升高,进而影响机体正常活动。本研究观察IL-6的变化,同样可以检测患者创伤及恢复情况。本研究中微创术式与开放术式使得机体的IL-6值升高,随着术后时间的延长,IL-6逐渐降低乃至恢复正常水平。微创组患者在术后1 d及3 d时IL-6值均低于开放组,差异有统计学意义,临床上通过观察IL-6的变化也可判断患者创伤及恢复的情况。
两组患者术后疼痛感增强,主要原因在于疾病及手术造成的创伤,如皮肤、肌肉、组织神经创伤及呼吸系统的创伤等,但微创组创伤程度较开放组低。本研究发现,微创组患者术后躯体功能、情绪功能及总体生活质量均高于开放组,术后两年内患者的生存率微创组(64.71%)明显高于开放组(32.02%),两种手术方式的不同对患者生活质量与生存会有不同的影响。
4 结论
采用胸腹腔镜联合微创Sweet食管切除术治疗SiewertⅡ型食管胃交界腺癌对患者围术期创伤的影响低于开放Sweet食管切除术,术后微创组的生活质量高于开放组,其研究可为临床治疗Siewert Ⅱ型食管胃交界腺癌提供参考。

