大别山区妇女宫颈病变的危险因素及组织病理学特征
涂开峰,王毓芳,蔡中文
大别山区妇女宫颈病变的危险因素及组织病理学特征
涂开峰1,王毓芳2,蔡中文3
(1.黄冈职业技术学院,湖北 黄冈 438002;2.黄梅县人民医院 病理科,湖北 黄冈 436500;3.蕲春县人民医院 病理科,湖北 黄冈 435000)
分析大别山区妇女宫颈病变的危险因素,探讨其与组织病理学之间的关系。收集大别山区于2010年1月至2015年12月期间收治的722例慢性宫颈炎、CINⅠ~Ⅲ级和宫颈癌患者,采用单因素和多因素Logistic回归分析对两组的危险因素进行研究。大别山区宫颈病变患者中, HPV感染、具有宫颈炎病史、性伴侣数量超过3个、性生活频率高于3次/周与宫颈高级别病变呈正相关,为危险因素,而避孕和饮茶则与宫颈高级别病变呈现负相关性,为保护因素。大别山区妇女宫颈病变的发生、发展与HPV感染、宫颈炎病史、性伴侣数量多以及性生活频率高等具有明显相关,而避孕和饮茶则可以阻止或延缓宫颈高级别病变的发生、发展。
宫颈病变;病理组织学特征;危险因素;大别山区
宫颈病变是妇科最常见的疾病之一,严重者可发展为宫颈癌,其发病率较高且近些年呈现年轻化趋势。宫颈癌的发生一般会经历四个阶段,首先是人乳头瘤病毒(Human Papillomavitus,HPV)感染,其次是持续性HPV感染导致宫颈上皮细胞的病变,再次是持续性的HPV感染导致宫颈癌前病变,最后是宫颈浸润癌[1]。从子宫颈上皮不典型增生(Cervical Intraepithelial Neoplasia,CIN)继续发展至宫颈癌是多因素、多阶段的长时间持续发展过程,其中HPV感染以及HPV感染的基因亚型、持续感染的时间等已经被学者们确定为宫颈病变发生、发展的主要病因,HPV感染阳性率越高,宫颈癌的发病率越高;大量的流行病学研究也证实了遗传史、性行为及分娩次数、生殖道病原体感染、吸烟、膳食营养、生活环境和习惯等因素也是导致宫颈病变发生、发展的潜在的危险因素[2-3]。在全球包括我国在内,宫颈病变因致病因素的不同具有明显的地域性,美洲中南部地区正常人群HPV的感染率远高于美洲其他各地区的HPV感染率,四川西北地区、乌鲁木齐的HPV感染阳性率均低于新疆南疆地区的HPV感染阳性率[2-3]。近年来,在安徽、河南、湖北等省大别山区宫颈癌的发病率有增高的趋势,本文回顾性分析了大别山区2010年1月至2015年12月期间收治的722例宫颈病变患者的临床资料,对患者的组织病理学以及导致大别山区妇女宫颈病变的危险因素进行分析,旨在有效预防宫颈病变的发生、发展,科学指导宫颈病变的治疗。
1 资料与方法
1.1 一般资料
自2010年1月~2015年12月期间,收集安徽、河南、湖北等省大别山区收治的722例宫颈病变患者完整的临床资料,其中来源于黄冈市、孝感市、信阳市、安庆市和六安市医院的患者分别为166例(23.0%)、138例(19.1%)、212例(29.4%)、119例(16.5%)和87例(12.0%)。
1.2 分组
根据阴道镜检查和活检组织病理学诊断结果,将所有宫颈病变患者分为慢性宫颈炎、CIN Ⅰ级、CIN Ⅱ级、CINⅢ级和宫颈癌。按照宫颈病变程度,将宫颈高级别病变(≥CIN Ⅱ)患者作为研究组(n=79),将慢性宫颈炎和CINⅠ级患者作为试验组(n=643)。
1.3 观察指标
(1) 分析大别山区各地区的宫颈病变患者的病理组织学结果;(2) 对可以影响宫颈病变的危险因素进行单因素分析和多因素Logistic回归分析,主要包括生物学因素(HPV阳性、生殖道病原体感染)、个体因素(年龄、居住地区、职业、文化程度、家庭收入、宫颈炎病史、直系亲属宫颈癌史)、性生活和分娩因素(初次性生活年龄、婚姻次数、配偶婚姻次数、性伴侣数量、性生活频率、初次分娩年龄、怀孕次数、生育次数以及是否避孕)、生活和饮食习惯(是否吸烟、是否饮酒、是否喜食肉类、是否喜食蛋类、是否喜食水果、是否饮茶)。
1.4 统计学方法
所有数据均采用SPSS 19.0软件进行统计学分析。计数资料的不同组间比较采用χ2检验,结果以百分数(%)表示;采用卡方进行单因素分析和非条件Logistic回归分析进行多因素分析。所有检验均在显著性水平α=0.05作为检验标准,<0.05认为差异具有统计学意义。
2 结果
2.1 大别山区宫颈病变患者病理组织学结果
大别山区宫颈病变患者中,慢性宫颈炎457例,占患者总数的63.3%;CINⅠ级患者186例,占患者总数的25.8%;CINⅡ级患者47例,占患者总数的6.5%;CINⅢ级患者24例,占患者总数的3.3%;宫颈癌患者8例,占患者总数的1.1%。

表1 大别山区宫颈病变患者病理组织学结果[n(%)]
2.2 危险因素的单因素分析
2.2.1 生物学因素
两组在HPV感染和细菌感染等方面存在明显差异性(<0.05),但两组在病毒感染、支原体感染、衣原体感染和阴道毛滴虫感染等方面均无明显差异(>0.05,表2)。
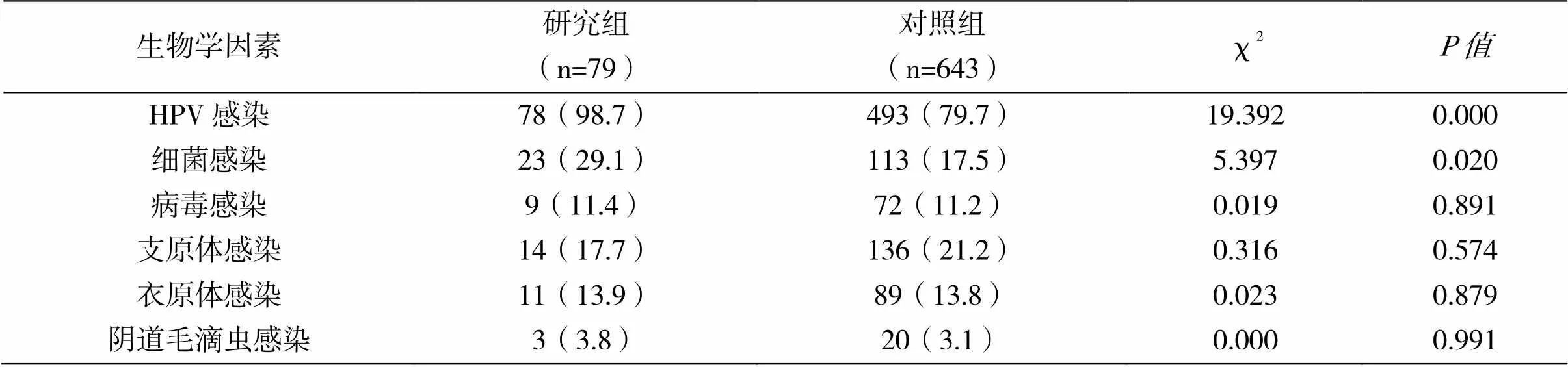
表2 生物学因素的单因素分析结果[n(%)]
2.2.2 个体因素
两组在宫颈炎病史上存在明显差异性(=0.007),但两组在年龄、居住地区、职业、文化程度、家庭收入和直系亲属宫颈癌史等方面均无明显差异(>0.05)。结果详见表3。
2.2.3性生活和分娩因素
两组在性伴侣数量、性生活频率以及是否避孕等方面存在明显差异性(0.05),但两组在初次性生活年龄、婚姻次数、初次分娩年龄、怀孕次数、生育次数等方面均无明显差异(>0.05,表4)。
2.2.4 生活和饮食习惯因素
两组在是否吸烟和饮茶等方面存在明显差异性(0.05),但两组在是否饮酒、喜食肉类、喜食蛋类和喜食水果等方面均无明显差异(>0.05,表5)。
2.3 危险因素的Logistic回归分析
在对研究组和对照组的单因素分析中可知,HPV感染、细菌感染、宫颈炎病史、性伴侣数量、性生活频率、是否避孕、是否吸烟和是否饮茶等因素均为具有统计学意义的因素,因此,将以上八个因素作为自变量,将宫颈高级别病变(≥CIN Ⅱ级)作为因变量(否=0,是=1),进行多因素Logistic回归分析。各因素的赋值详见表6。
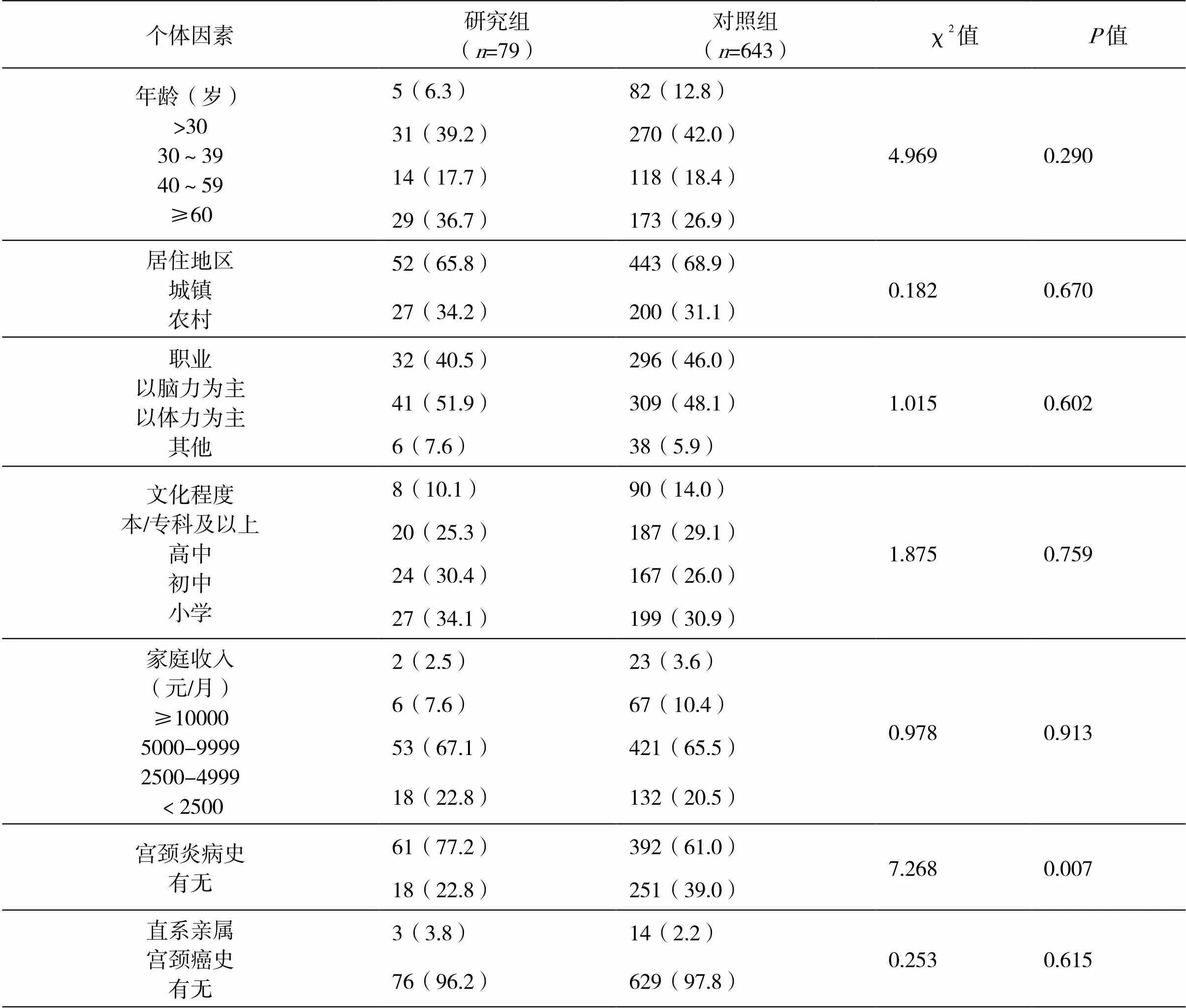
表3 个体因素的单因素分析结果[n(%)]
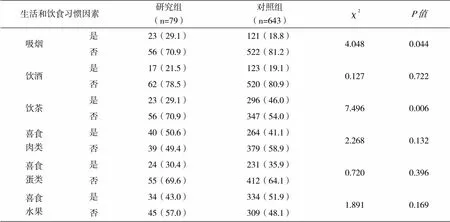
表5 生活和饮食习惯因素的单因素分析结果[n(%)]
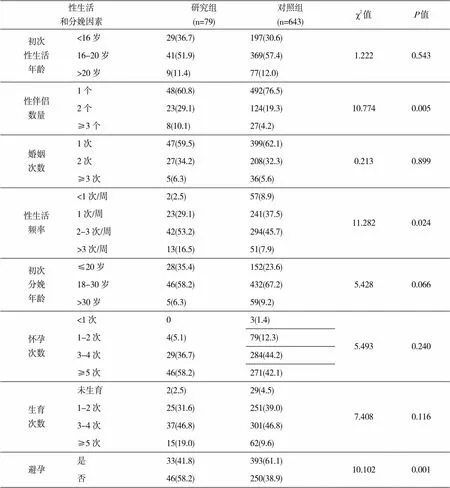
表4 性生活和分娩因素的单因素分析结果[n(%)]

表6 各因素赋值表
多因素Logistic回归分析结果显示,HPV感染、宫颈炎病史、性伴侣数量、性生活频率、是否避孕和是否饮茶等因素均与宫颈高级别病变(≥CINⅡ级)具有相关性,其中HPV感染、具有宫颈炎病史、性伴侣数量超过3个、性生活频率高于3次/周为危险因素,危险度排序为性伴侣数量(>3个)>性生活频率(>3次/周)>HPV感染>具有宫颈炎病史;而避孕和饮茶则与宫颈高级别病变(≥CINⅡ级)呈现负相关性,为保护因素。多因素Logistic回归分析结果详见表7。
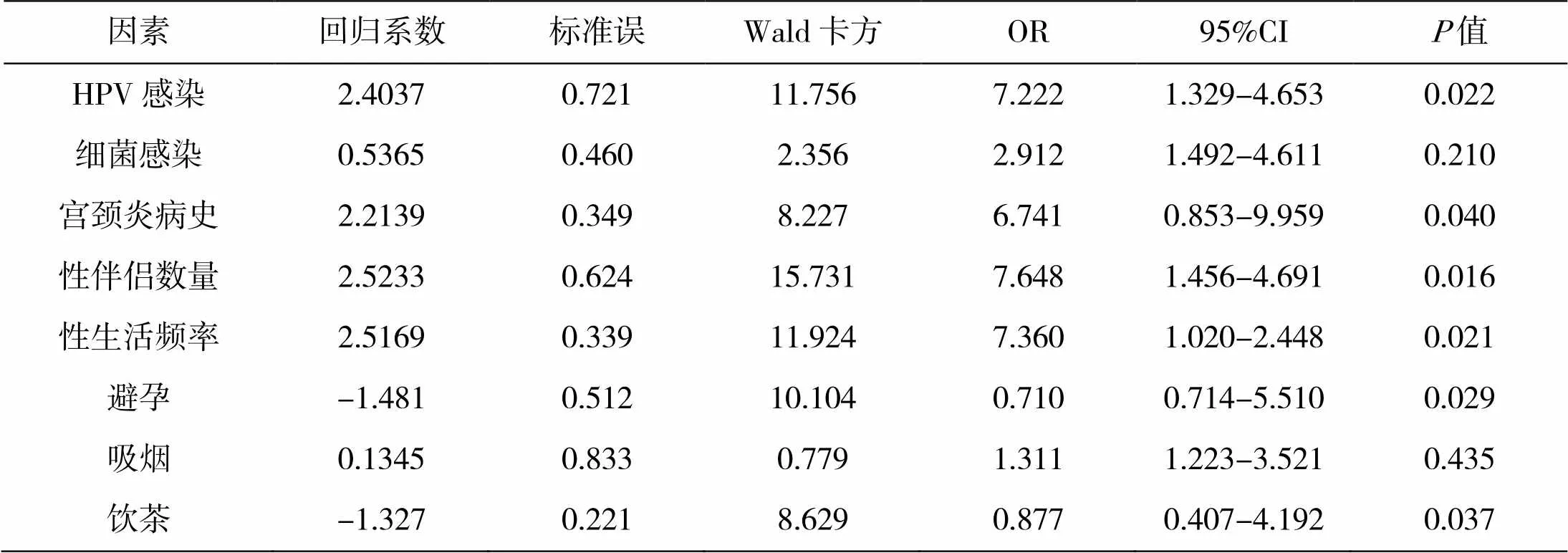
表7 多因素Logistic回归分析结果
3 讨论
在国内外学者对宫颈病变的深入研究的结果显示,宫颈病变的危险因素主要有生物学因素、行为因素、环境因素、膳食因素和遗传因素。而我国地域辽阔,经济基础、生活环境、饮食习惯等情况相差较大,宫颈病变的流行病学特点也有较大出入。大别山位于安徽、河南、湖北三省的交界处,其地理位置较为特殊,经济、文化、医疗、卫生条件和生活方式较为落后,这些均为宫颈病变高发的客观条件。在本研究中,对可以影响宫颈病变的生物学、个体、性生活和分娩因素、生活和饮食习惯等危险因素进行单因素分析和多因素Logistic回归分析,结果发现,大别山区妇女宫颈病变的发生、发展与HPV感染、宫颈炎病史、性伴侣数量多以及性生活频率高等具有明显正相关,为危险因素;而避孕和饮茶则为宫颈病变的发生、发展的保护因素。
虽然大量的文献证明[4-5],高危亚型HPV的持续感染是宫颈高级别病变及宫颈癌的必要条件,特别是HPV16、18亚型的感染。但是也有研究报道[6-7],虽然持续性HPV感染会导致宫颈上皮细胞的病变,但90%以上感染HPV后的女性可以自我清除而不会产生于HPV感染相关的临床症状。因此,多数学者认为HPV的多重感染会增加HPV持续感染以及宫颈细胞学异常的危险性[8-9],女性阴道是一个动态变化的独特的微生态体系,细菌、病毒、支原体、衣原体、阴道毛滴虫、真菌等多种微生物与宿主相互协调、制约维持着其微生态体系的动态平衡。细菌、支原体、衣原体、病毒等多种生殖道病原体所致感染与HPV共同感染时,其会通过损伤生殖道黏膜上皮细胞、促进细胞DNA变异、扩张局部血管、增强细胞通透性等多重作用而造成宫颈局部免疫功能下降[10]。
性伴侣数量较多、性生活频繁等高危性生活方式被大量的研究证明其为女性高危型HPV持续感染的危险因素[11-12]。Ribeiro等[13]对198例女性进行HPV感染的检测,结果显示,初次性生活年龄小于16岁为HPV持续感染的危险因素,且与宫颈病变的发展具有明显的正相关性。通常来讲,性伴侣数量越多是会增加女性持续或重复性HPV感染的可能性,而频繁的性生活等因素可能会使高危型HPV的自然清除率降低,提高宫颈病变发生、发展的风险。在本研究也同样显示,性生活中避孕(主要采用避孕套、避孕药)可以在一定程度上阻断感染,降低高危型HPV感染的机会,有效的起到物理屏障的作用。Catatino等[14]的研究结果显示,女性在性交过程中使用避孕套或口服避孕药均可以有效降低女性的HPV感染机率,是阻止HPV持续感染的保护因素。
茶叶中的儿茶素、茶多酚等多种有效成分,不仅具有抗氧化、清除自由基等作用,还具有调控致癌过程中关键酶的活性、抑制致癌物的生成、代谢和活化和抑制肿瘤细胞增殖等多种的作用。孙凌燕等[15]采用茶叶中的茶氨酸对人宫颈癌Hela细胞进行处理,发现茶氨酸通过干扰谷氨酸的代谢抑制Hela细胞的增殖,并在荧光显微镜下观察发现经过茶氨酸处理的Hela细胞具有典型的凋亡特征。张华荣等[16]以不同浓度的茶氨酸衍生物茶氨酸溴香酰胺与茶氨酸分别作用于人宫颈癌Hela细胞,发现茶氨酸溴香酰胺可以通过抑制VEGFR1-Bcl-2/Bax的信号传导通路而抑制人宫颈癌Hela细胞的体外生长。
综上所述,HPV感染、宫颈炎病史、性伴侣数量多以及性生活频率高等均为大别山区妇女宫颈病变的发生、发展的危险因素,而避孕和饮茶则可以阻止或延缓宫颈病变的发生、发展,提示在日常生活中应注意个人卫生、减少性伴侣数量、降低性生活频率、采用有效方法避孕以及适量饮茶,以阻止或延缓宫颈病变的进一步发展。
[1]杜晓红. HPV与CIN、宫颈癌的关系探讨[J].中国现代药物应用, 2015,9(17):35-6.
[2]冯余宽, 彭英, 朱联, 等.四川地区HPV亚型及多重感染与宫颈癌前病变的关系初探[J]. 四川大学学报(医学版), 2015,46(3):422-5,462.
[3]贾冬赟,满霞霞,费军伟.不同地区及种族/民族间妇女宫颈感染高危型人乳头瘤病毒的型别分布差异[J].中国卫生工程学, 2016,15(1):91-3.
[4]Lew J B, Simms K, Smith M,Effectiveness Modelling and Economic Evaluation of Primary HPV Screening for Cervical Cancer Prevention in New Zealand[J].PLoS One, 2016, 11(5):e0151619.
[5]张婵,孙媛,刘铭,等.HPV病毒感染与宫颈病变发生发展关系的研究进展[J].中国微生态学杂志, 2016,28(7):861-4.
[6]Téllez L, Michelli E, Mendoza J A, et al. Persistent infection with high-risk human papilloma viruses: cohort study, Mérida, Venezuela [J]. Ecancermedicalscience, 2015, 9: 579.
[7]Taylor S, Bunge E, Bakker M, et al. The incidence, clearance and persistence of non-cervical human papillomavirus infections: a systematic review of the literature [J]. BMC Infect Dis, 2016, 16: 293.
[8] Kyrgiou M, Mitra A, Moscicki A B. Does the vaginal microbiota plays a role in the development of cervical cancer? [J]. Transl Res, 2016, 15: S1931-5244(16)30109-8.
[9]Meloni A, Pilia R, Campagna M, et al. Prevalence and molecular epidemiology of human papillomavirus infection in italian women with cervical cytological abnormalities [J].J Public Health Res, 2014, 3(1): 157.
[10]汪艳.宫颈上皮内瘤变与生殖道感染的相关性研究[D].安徽医科大学, 2014:8-9.
[11]Louvanto K, Rintala M A, Syrjänen K J, et al. Genotype-Specific Persistence of Genital Human Papillomavirus(HPV)Infections in Women Followed for 6 Years in the Finnish Family HPV Study [J]. J Infect Dis, 2015, 202(3): 436-444.
[12]Santos Filho M V, Gurgel A P, Lobo C D, et al. Prevalence of human papillomavirus (HPV), distribution of HPV types, and risk factors for infection in HPV-positive women [J]. Genet Mol Res, 2016, 15(2): 15028315.
[13]Ribeiro A A, Costa M C, Alves R R, et al. HPV infection and cervical neoplasia: associated risk factors [J]. Infect Agent Cancer, 2015(10): 16.
[14]Catarino R, Vassilakos P, Tebeu P M, et al. Risk factors associated with human papillomavirus prevalence and cervical neoplasia among Cameroonian women [J]. Cancer Epidemiol, 2015(40): 60-66.
[15]孙凌燕,尹翠,张玲,等.茶氨酸对人宫颈癌Hela细胞增殖作用的影响[J].时珍国医国药, 2012,23(3):643-645.
[16]张华荣,李德鑫,刘欣,等. 茶氨酸溴香酰胺对人宫颈癌细胞体内外生长的抑制作用[J].安徽农业大学学报,2014,41(1):911-916.
R711.74
A
1672-1047(2020)06-0117-05
10.3969/j.issn.1672-1047.2020.06.32
2020-11-02
涂开峰,男,湖北红安人,主任医师。研究方向:基础医学。
[责任编辑:曾华]

