小儿脑性瘫痪的病因背景学研究
刘超宇, 胡继红, 郭春光, 周平秋, 刘 娟, 袁丽平
(湖南省儿童医院 康复中心, 湖南 长沙, 410007)
脑性瘫痪(CP)是一组由胎儿或婴幼儿脑部非进行性损伤所致的持续存在的中枢性运动和姿势发育障碍、活动受限症候群[1]。CP临床表现多样、病情严重程度各异、发病过程复杂,为多因素作用结果[2]。随着胎儿心率监护和胎儿超声的应用、高危新生儿监护病房的设立以及孕产妇定点保健制度和高危孕产妇转诊制度的实施, CP发病率并未明显降低[3]。近年研究[4]表明,对CP病因学的研究已转入胚胎发育生物学领域,重视对受孕前后与相关环境、遗传因素与疾病等多种因素的探讨。本研究通过分析CP相关高危因素筛查主要危险因素,旨在为CP防治提供理论依据。
1 资料与方法
1.1 一般资料
将2018年6月—2019年6月在湖南省儿童医院就诊的163例CP患儿作为研究组,符合第十三届全国小儿脑瘫康复学术会议制定的脑瘫定义和分型标准[5],其中男106例,女57例,年龄1~7岁,平均(46.20±19.97)个月; 选择同期门诊体检健康儿童,年龄相差不超过3个月、同民族、同性别,采用1∶2匹配组成对照组,共选取326例,其中男212例,女114例,年龄1~7岁,平均(46.60±18.90)个月。2组性别和年龄比较差异无统计学意义(P>0.05), 具有可比性。研究对象法定监护人签署知情同意书,研究通过医院医学伦理委员会审核。
1.2 方法
由经过统一培训的医生作为调查员,统一CP检查方法和诊断标准,制定统一的调查表及质量控制要求,通过查阅医疗记录和询问知情人完成问卷调查。调查内容为遗传因素、孕产妇相关因素等方面。① 遗传因素: 对163例CP患儿进行染色体检测。② 产前因素: 居住环境、孕妇年龄、CP及类似疾病家族史、文化水平、不良孕产史、有害物质接触史、宫内窘迫、胎盘和/或羊水异常、先兆流产或早产、多胎妊娠、是否有合并症(高血压、糖尿病、癫痫、胆汁淤积、感染、甲状腺功能异常)、孕期外伤、长期服用药物。③ 产时因素: 早产、新生儿窒息、脐带异常、剖宫产、前置胎盘、产时发热、催产素使用、难产。④ 产后因素: 低出生体质量、病理性黄疸、新生儿惊厥、颅内出血、颅内感染、缺氧缺血性脑病、新生儿贫血、新生儿低血糖。
1.3 统计学处理
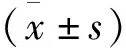
2 结 果
2.1 小儿CP遗传因素分析
163例CP患儿共检出染色体多态性变化30例,异染色质检出率为18.40%, 其中9号染色体多态性变化最多,达10.43%(17/163)。
2.2 小儿CP产前因素单因素分析
孕妇年龄大于35岁、类似疾病家族史、不良孕产史、有害物质接触史、宫内窘迫、多胎妊娠、有合并症是发生小儿CP的产前因素(P<0.05)。见表1。
2.3 小儿CP产时因素单因素分析
早产、新生儿窒息、难产是发生小儿CP的产时因素(P<0.05)。见表2。
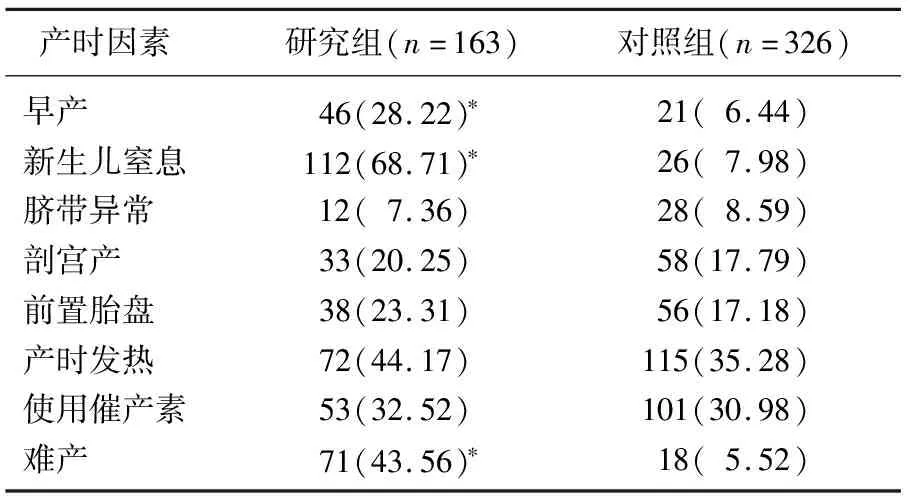
表2 小儿CP产时因素单因素分析[n(%)]
2.4 小儿CP产后因素单因素分析
低出生体质量、缺氧缺血性脑病、新生儿低血糖是发生小儿CP的产后因素(P<0.05)。见表3。
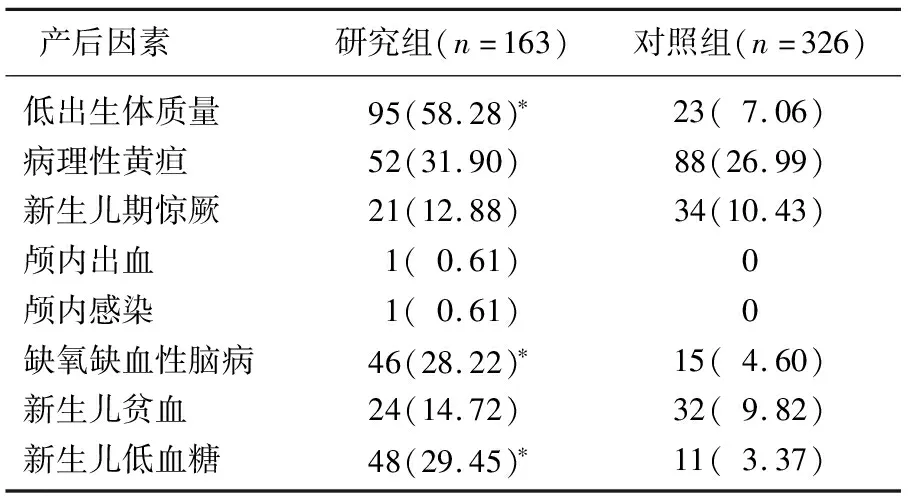
表3 小儿CP产后因素单因素分析[n(%)]
2.5 小儿CP发病多因素Logistic回归分析
孕妇年龄大于35岁、有CP及类似疾病家族史、多胎妊娠、有合并症、早产、新生儿窒息和低出生体质量为小儿CP独立危险因素(P<0.05), 根据OR值大小,对小儿CP影响从大到小的危险因素依次为有合并症、孕妇年龄大于35岁、早产、低出生体质量、有CP及类似疾病家族史、多胎妊娠、新生儿窒息。见表4。
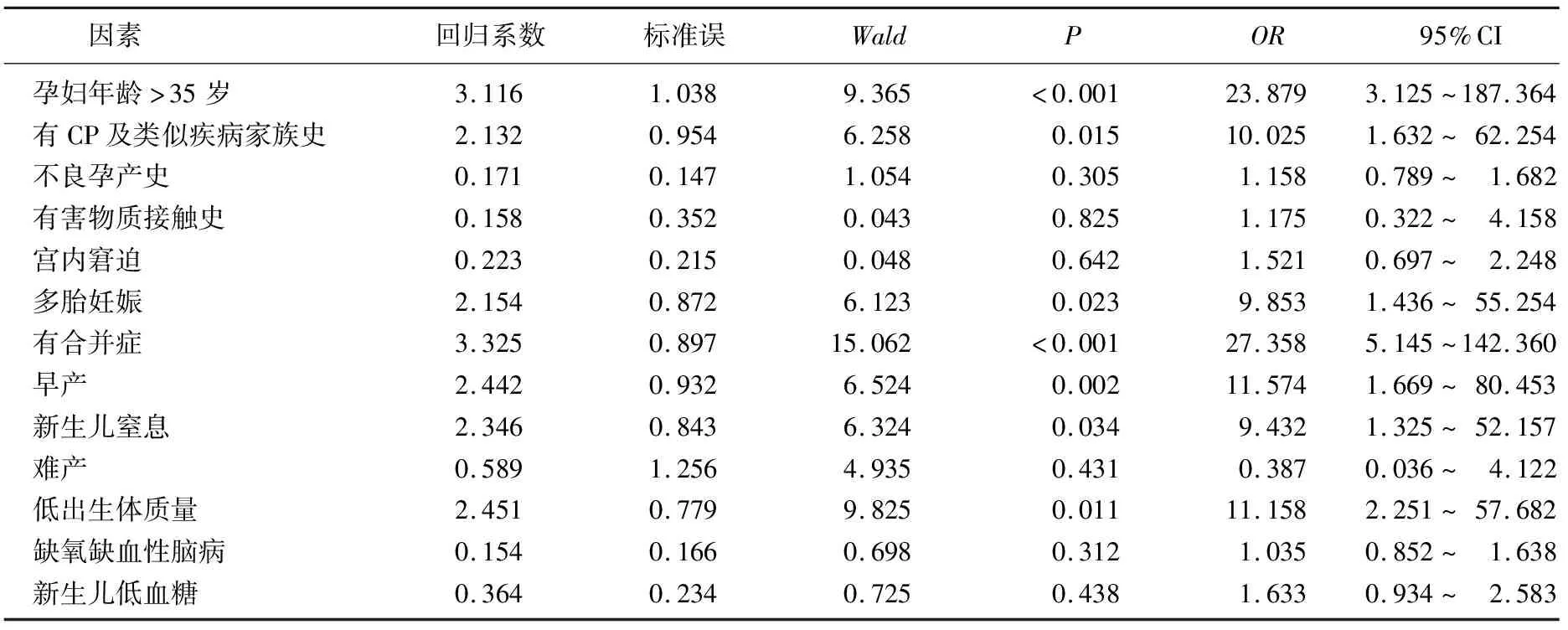
表4 小儿CP发病多因素Logistic回归分析
3 讨 论
研究表明,产前孕妇异常因素可造成胎儿脑早期发育异常,是造成早产、低体质量、产时缺血缺氧及某些新生儿期高危因素的重要原因,同时也是新生儿发生CP的重要基础[6]。当孕妇患有感染性疾病时,炎性细胞因子可使胎儿血-脑屏障通透性增高,感染直接累及胎儿脑组织使局部神经元坏死、丢失最终可致胎儿中枢神经先天畸形,造成胎膜早破、早产、低体质量、新生儿窒息等不良妊娠结局[7]。孕期营养不仅影响孕妇自身健康和胎儿正常发育,对出生后新生儿智力发育也有影响[8]。研究表明,孕期营养不良可导致胎儿发育延迟和小于胎龄儿过多出生[9]。同时,胎儿期营养障碍既可作为损伤的直接原因,又可作为产时的疾病因素,或作为恶化因素引起新生儿肺炎、新生儿缺氧缺血性脑病等新生儿疾病[10]。研究[11]显示,孕期长期处于受污染环境、接触有毒物质或长期辐射暴露,可造成胎儿脑组织损伤引起产时及产后异常。随着近些年多胎妊娠发生率逐年上升,多胎妊娠的新生儿CP发生率也呈上升趋势[12]。胎盘是胎儿在母体内主要的营养来源。研究表明,多胎妊娠时母体胎盘功能相对不足,与单胎妊娠相比更易导致胎儿宫内发育迟缓、生长受限、神经系统发育异常致使早产、低出生体质量儿及产时窒息[13]。因此,加强多胎妊娠中后期监测和保健,对降低小儿CP发生率具有重要意义。此外,研究显示,家族中有类似病史的CP发生率也较高,故需考虑遗传因素对脑瘫的影响[14]。
人类9号染色体异染色质区域的inv(9)臂间倒位及长臂次溢痕增加的发生率为1%, 是一种常见的异质性多态性[15]。近年研究发现,染色体异质性多态性在细胞减数分裂时可影响联会、交换和分离,造成基因缺失或 DNA过度重复序列不平衡配子产生增多,在临床上表现为流产或生育病残儿[16]。LERER I等[17]对一个四代家系中9名伴智力低下四肢瘫痪的CP患者研究发现,染色体9p24.3锚蛋白重复序列15基因的缺失可导致母源遗传性家族性脑瘫。本研究结果显示,163例CP患儿共检出染色体多态性变化30例,异染色质检出率为18.40%, 其中9号染色体多态性变化最多,达10.43%, 提示遗传因素在小儿CP发病中起重要作用。研究[18]显示,血缘家庭CP发病风险为非血缘家庭的2.5倍。生育过CP患儿的妇女,随后所生子女CP再发风险明显增加[19]。提示CP具有家族聚集性,同时可能有易感基因的存在,临床应重视孕前遗传筛查、孕期精准基因检测以降低小儿CP的发生率。本研究分别研究了13项产前因素、8项产时因素和8项产后因素。单因素分析结果显示,13项产前因素中有7项、8项产时因素中有3项、8项产后因素中有3项为小儿CP发生相关因素,提示产前因素是当前造成小儿CP的主要因素,积极干预产前不良因素对降低CP发生率、减轻社会负担、提高我国人口素质具有重要意义。将具有统计学意义的变量进一步进行Logistic回归分析,结果表明孕妇年龄>35岁、有CP及类似疾病家族史、多胎妊娠、有合并症、早产、新生儿窒息和低出生体质量为小儿CP独立危险因素;根据OR值大小,对小儿CP影响从大到小的危险因素依次为有合并症、孕妇年龄>35岁、早产、低出生体质量、有CP及类似疾病家族史、多胎妊娠、新生儿窒息。提示临床工作中应重视对以上独立危险因素的防治及干预。
综上所述,产前因素是造成小儿CP的主要原因,也是造成产时及某些新生儿时期疾病的重要原因,同时CP发病还与遗传因素有关,临床应加强孕期保健、孕妇健康管理、完善精准基因检测,以更好地了解病情、准确评估CP发病风险,及时进行早期干预减少小儿CP的发生。

