亚甲蓝荧光在早期乳腺癌前哨淋巴结定位的临床价值
田少林 陈波
目前,乳腺癌是女性最常见的恶性肿瘤[1],腋窝淋巴结转移是最主要转移途径[2]。病理学状态是评价乳腺癌预后的重要指标之一,影响治疗方式及手术方式[2]。在腋窝淋巴结临床阴性早期乳腺癌(cT1-2N0M0)腋窝分期应用前哨淋巴结活检(sentinel lymph node biopsy,SLNB)已经普遍被临床认可,常用淋巴结活检示踪方法有放射性核素法、染料法以及联合法[3],其中单用放射性核素和(或)联合染料法的双示踪技术可明显提高前哨淋巴结检出率,降低假阴性率,是临床公认的最佳方法[3]。但该联合方法过程中所需核素试剂与设备较为复杂与昂贵,在各基层医疗机构使用中存在一定限制。近红外荧光成像操作简单、效率高。为进一步提高其活检效率,我们尝试从新的角度进行双示踪联合操作——术中应用亚甲蓝荧光(单染料双示踪)定位前哨淋巴结。现报道如下。
对象与方法
一、对象
2018年1月~2019年12月我科收治的早期乳腺癌(cT1-2N0M0)病人79例,年龄25~82岁,平均年龄54.4岁,全部为女性,均为单侧病灶(表1)。所有病人术前均行粗针穿刺、真空辅助旋切活检或术中快速冰冻切片病理确诊。按照入院顺序分为对照组(39例)与观察组(40例)。两组临床一般资料比较,差异无统计学意义(P>0.05)。

表1 两组病人一般资料比较
二、方法
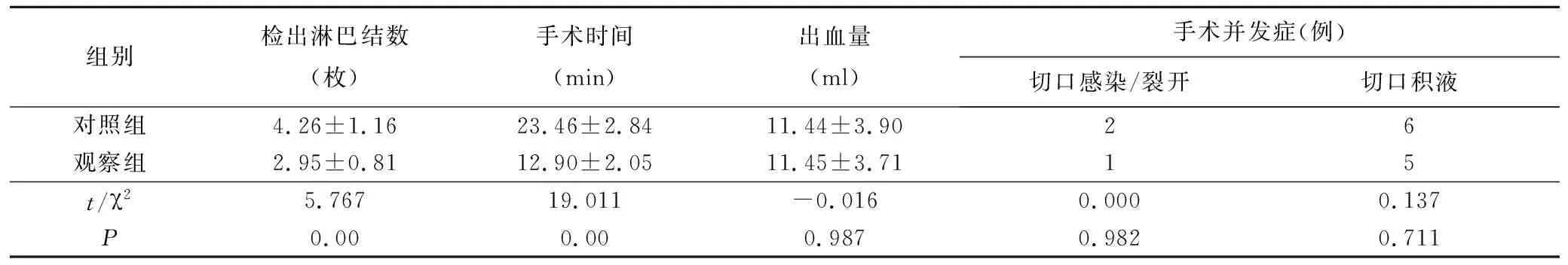
表2 两组活检结果及手术相关指标比较
1.对照组术中单用亚甲蓝染色示踪前哨淋巴结:将1%亚甲蓝溶液2 ml分3点行皮内注射于乳晕或肿瘤周围,等待10~15分钟后行SLNB,于患侧腋皱襞的下缘一横指处作长约3~3.5 cm的横切口,逐层切开皮肤、皮下脂肪组织,术中沿蓝染淋巴管解剖至腋窝寻找检出蓝染的前哨淋巴结;观察组同对照组注射亚甲蓝,使用近红外摄像系统对病灶处图像进行采集,观察淋巴管逐渐显影过程标记淋巴管走向以及其消失位置,等待5分钟后行SLNB,在距近腋窝淋巴管消失远端约1 cm处作长约3~3.5 cm的横切口,使用红外探头扫描为引导,并结合术中沿蓝染淋巴管解剖操作,确定并检出荧光淋巴结、蓝染淋巴结。
2.观察指标:比较两组病人活检结果(淋巴结检出率、检出数目)、手术相关指标(手术时间、出血量、手术切口并发症情况)。
三、统计学处理
结 果
两组病人术中注射亚甲蓝后均未出现局部以及全身不良反应,两组手术均能成功检出前哨淋巴结,检出率均为100%。对照组平均检出前哨淋巴结(4.26±1.16)枚,平均手术时间(23.46±2.84)min;观察组平均检出前哨淋巴结(2.95±0.81)枚,平均手术时间(12.90±2.05)分钟,检出淋巴结数及手术时间观察组均少于对照组,差异有统计学意义(P<0.05);两组术中出血量、手术切口并发症等比较,差异无统计学意义(P>0.05)。见表2。
讨 论
乳腺癌通过淋巴管转移至腋窝淋巴结是其局部区域扩散的主要方式。前哨淋巴结是原发灶的癌细胞经过淋巴管最先引流到达的淋巴结,大部分从原发灶转移的癌细胞都被前哨淋巴结所捕获,其转移情况可以反映腋窝淋巴结病理学状态[3]。目前,SLNB可准确地预测早期乳腺癌病人腋窝淋巴结的病理学状况,可作为决策后续治疗、预测预后的重要因素[3]。目前,乳腺癌SLNB使用的示踪剂有核素、吲哚菁绿荧光、蓝染料、纳米炭及核素+蓝染料、蓝染料+吲哚菁绿荧光、吲哚菁绿荧光+纳米炭等。目前国际公认的示踪剂是核素,其准确率较单用蓝染料高,为避免假阴性率,提高SLNB准确性,目前临床指南根据已有的循证医学证据,一般推荐核素示踪和(或)核素+蓝染料双示踪作为首选,该方法可以获得超过95%的检出率和低于10%的假阴性率,是SLNB的金标准[3]。国内多数单位难以开展核素法示踪,限制了其在基层医院开展。国内染料法使用的通常是亚甲蓝,廉价、相对安全、方便,无需额外设备。吲哚菁绿(ICG)和纳米炭也可在部分有条件的中心开展[4]。
ICG为代表的荧光示踪剂,无辐射,使用方便,可直视,学习曲线短,与其他染料示踪剂联合应用已为理想的双示踪备选方案[5]。ICG作为淋巴结荧光示踪剂,前哨淋巴结检出率为94.4%~98.0%,敏感性92.0%,特异性100%,纳米炭作为淋巴结示踪剂,前哨淋巴结检出率为99.87%,敏感性98.01%,特异性99.22%,假阴性率2.97%[6]。Nieblinged等[7]研究不同示踪剂识别前哨淋巴结的能力,亚甲蓝组、放射性核素组、亚甲蓝+放射性核素组、ICG组和ICG+放射性核素组的检出率分别为87.0%、 97.0%、97.0%、100.0%和96.0%,假阴性率分别为2.9%、2.3%、1.7%、2.5%和3.3%。邹伟伟等[8]对134例乳腺癌病人分别使用ICG+亚甲蓝、纳米炭示踪,ICG+亚甲蓝组与纳米炭组的前哨淋巴结检出率、检出数目、灵敏度、准确率、假阴性率差异无统计学意义。田少林等[9]对79例乳腺癌病人分别使用ICG+亚甲蓝、ICG+纳米炭示踪,两组SLNB活检结果比较差异无统计学意义,病人年龄、体重指数(BMI)对两组活检检出结果影响比较差异无统计学意义。王敏等[10]对242例乳腺癌病人分别使用亚甲蓝、纳米炭和亚甲蓝+纳米炭双示踪,结果显示,亚甲蓝组、纳米炭组、亚甲蓝+纳米炭组在前哨淋巴结检出数量、检出率、阳性率、假阴性率、准确率等方面差异均无统计学意义。各种示踪剂均可取得很高的成功率,而联合使用不同类别示踪剂可以相互补充[11]。
亚甲蓝为可自发荧光物质[12]。我们从新的角度进行“双示踪”(单用亚甲蓝进行蓝染料+荧光“双示踪”)SLNB,再结合术前彩超,CT或MRI影像学检查评估腋窝淋巴结,筛选出腋窝淋巴结临床阴性(cN0)的早期乳腺癌病例。目前,已有新一代荧光探测仪可以探测到亚甲蓝自发的近红外荧光光谱。与既往ICG+亚甲蓝双示踪相比,单用亚甲蓝行双示踪可减少ICG注射操作步骤及时间,本研究中观察组手术时间少于对照组,手术更加简便、直观和高效。手术出血和切口相关并发症两组无明显统计学差异。在淋巴结检出数目方面,观察组少于对照组,我们分析原因为对照组既往按照《中国抗癌协会乳腺癌诊治指南与规范(2017年版)》在亚甲蓝注射后等待10~15 min开始手术,术前等待时间较观察组长,部分亚甲蓝染料已未在前哨淋巴结内停留,经淋巴管引流至少数非前哨淋巴结有关,故观察组检出的淋巴结数目少于对照组。而观察组我们通过红外荧光能实时显示亚甲蓝经淋巴管引流至腋窝的情况,只要看见亚甲蓝荧光染色的淋巴管能引流进入腋窝时,便可在此部位作切口开始手术,我们临床工作中观察到这一过程一般所需时间为5 min左右,这也符合《早期乳腺癌染料法前哨淋巴结活检专家共识及技术操作指南(2018版)》的手术操作指南:注射蓝染料后适当按压5~10 min可开始手术。虽然相关文献也报道,SLNB的假阴性率(FNR)与检出淋巴结数目呈负相关,且前哨示踪剂影响FNR值[13]。根据《早期乳腺癌染料法前哨淋巴结活检专家共识及技术操作指南(2018版)》中前哨淋巴结的评估标准,前哨淋巴结数量平均为1~3枚,推荐送检前哨淋巴结总数<6枚,观察组检出前哨淋巴结数符合指南标准。而且我们借助术前彩超,CT和(或)MRI等影像学评估腋窝淋巴结状态,筛选出符合临床腋窝淋巴结阴性(cN0) 条件的病例行SLNB,联合术中亚甲蓝红外荧光双示踪定位,两者相互补充、有机结合,定位更直观和准确,可进一步简化操作,准确定位手术切口,提高手术效率、缩短手术时间,保证SLNB的准确性。该方法不需要特殊核素制剂、简便、安全、经济、无放射性,具有实时动态、多角度直观可视、显像清晰等优势[6],操作简便,能明显提高SLNB的准确性,缩短学习曲线,易于基层单位通过标准化的学习培训掌握后开展[3],从而实现在保证肿瘤手术治疗安全有效性的前提下,最大限度地避免不必要的腋窝淋巴结清扫,减少手术创伤及并发症,提高生活质量。

