关节镜下植骨融合联合内固定术治疗胫骨平台粉碎性骨折的临床研究
闫亮亮 韩朝永 桑宝权 计小鹏 孙致远
作者单位:211000 江苏,南京市浦口区中医院
胫骨平台粉碎性骨折多由直接暴力、高能量损伤导致,常常合并膝关节内交叉韧带、半月板损伤,是临床骨折处理的难点[1]。手术治疗可以有效恢复关节解剖结构,降低截肢及远期并发创伤性关节炎风险。随着关节镜微创外科技术成熟,辅助内固定治疗胫骨平台粉碎性骨折的临床优势逐渐显露[2]。因此,甄建国等[3]认为关节镜辅助内固定技术是处理粉碎性胫骨平台骨折的优选术式。胫骨平台粉碎性骨折涉及关节内外骨组织、软骨组织和软组织,术中常常见到碎裂骨折块不能完全复位,清创过程中可能丢失部分碎裂骨折块,导致骨组织不能完全对位吻合,解剖复位不满意。因此,胫骨平台粉碎性骨折术中需要根据实际骨折情况考虑植骨融合需求[4-5]。刘建新等[6]指出植骨可以有效治疗复杂性胫骨平台粉碎性骨折。
目前,关于胫骨平台粉碎性骨折术中是否需要常规应用植骨融合还没有形成统一共识;此外,植骨融合对骨折愈合以及关节功能康复是否产生差异性效果还没有强有力的循证医学证据。因此,本研究进行一项单中心、前瞻性随机对照试验观察关节镜下植骨融合联合内固定术治疗胫骨平台粉碎性骨折的临床效果,以期为临床制订更合理的手术方案提供理论依据。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:(1)年龄 18~75 岁;(2) 经 X 线和 CT 确诊新鲜胫骨平台粉碎性骨折,单侧病变;(3) 有关节镜手术应用指征,所有患者均康复出院,无严重并发症;(4) 患者及家属知情并签署知情同意书;(5) 临床资料完整。
2. 排除标准:(1) 合并下肢或其它部位多发骨折,伴严重神经或血管损伤,失血性休克,严重感染,意识障碍;(2) 严重肝肾功能障碍,凝血功能异常;(3) 骨科其它疾病,如骨关节炎、类风湿性关节炎,骨肿瘤;(4) 失访。
二、一般资料
本研究共纳入 2018年8月至 2019年8月入我院就诊的 84例胫骨平台粉碎性骨折患者,采用随机数字法分为对照组和观察组,每组各 42例,患者和研究者双盲,但术者知晓。两组患者入院一般临床资料比较,差异无统计学意义 (P>0.05) (表 1)。本研究获得我院医学伦理委员会批准。
三、手术方法
对照组采用关节镜下钢板内固定术,主要流程为:术前完善相关检查,取仰卧位,患肢大腿根部采用气囊止血带压迫止血,手术入路根据骨折情况选择前外侧与前内侧联合切口或后内侧与后外侧联合切口,长约 5 cm,顺利置入关节镜后观察骨折范围,膝关节韧带及半月板损伤情况,首先进行清创,彻底止血,仔细选择碎裂骨折块,尽量按照解剖位置放置;在关节镜直视下完成骨折复位和钢板内固定术,完成后 X 线曝光证实复位良好结束手术。观察组在对照组的基础上结合植骨融合,采用自体髂骨,供骨区妥善处理,避免感染和出血,取出髂骨后包埋于胫骨平台骨折断端,锁定钢板进行固定,X 线曝光证实复位良好结束手术。
两组术后处理:切口处放置引流管,负压引流48~72 h,常规抗感染和微量泵镇痛,皮下注射抗凝剂预防下肢静脉血栓形成,术后 1 周鼓励患者行患肢肌肉收缩训练,制订康复训练计划,根据骨折愈合情况评估去除膝关节支具,逐渐增加患肢负重行动。
四、观察指标
术后每个月入院行患肢 X 线片检查,比较两组骨折愈合时间和完全负重时间,测量术后 1 个月和6 个月胫骨平台内翻角和后倾角,术后 6 个月膝关节美国特种外科医院 (Hospital for special surgery,HSS) 评分及优良率,随访 6 个月并发症发生率。

表1 两组患者入院一般临床资料比较Tab.1 Comparison of general clinical data between the two groups
骨折愈合定义为 X 线片上骨折线模糊或消失,完全负重为不依赖他人或外力可自己正常行走,连续前行至少 100 m。内翻角测量[7]:冠状面上胫骨平台水平切线与胫骨机械轴的垂直线之间的夹角,取胫骨平台关节面内外侧的边缘作连线即为胫骨平台水平切线;后倾角测量[7]:首先作经胫骨内侧平台中心垂直于地面,并相互垂直的水平和纵向轴,然后经胫骨平台前后中心的连线与水平轴的夹角。X 线数据转移至电脑采用 AutoCAD 软件自动标识计算得出。HSS 总分 100 分,包括疼痛 30 分、功能22 分、活动度 18 分、肌力 10 分、屈曲畸形 10 分及关节稳定性 10 分;≥ 85 分为优,70~84 分为良,60~69 分为中,<60 分为差;优良率=(优+良) / 总例数×100%[8]。随访并发症主要包括感染、关节内出血、肌肉萎缩、下肢畸形愈合、延迟愈合或不愈合、创伤性关节炎、内固定移位或失败等。
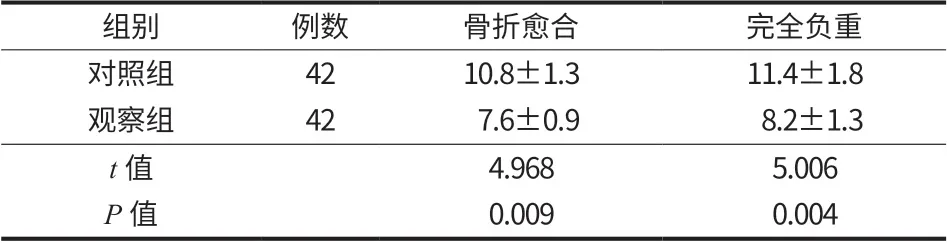
表2 两组骨折愈合和完全负重时间 (周)Tab.2 Fracture healing and full weight bearing time were observed in both groups (week)
五、统计学处理
采用 SPSS 20.0 软件进行统计学分析,计量资料采用±s表示,组间比较采用t检验,计数资料采用百分比表示,组间比较用χ2检验;P<0.05 为差异有统计学意义。
结 果
一、两组骨折愈合和完全负重时间
观察组骨折愈合时间和完全负重时间较对照组短,差异有统计学意义 (P<0.05) (表 2)。
二、两组胫骨平台内翻角和后倾角
两组术后内翻角和后倾角均较术前降低,且观察组术后 1 个月和 6 个月内翻角和后倾角均明显小于对照组,差异有统计学意义 (P<0.05) (表 3)。

表3 两组胫骨平台内翻角和后倾角 (°)Tab.3 Tibial plateau varus angle and posterior inclination angle of the two groups (°)
三、两组 HSS 评分及优良率
术后 6 个月,观察组 HSS 评分及优良率高于对照组,差异有统计学意义 (P<0.05) (表 4、5)。
表4 两组 HSS 评分比较 (±s)Tab.4 Comparison of HSS scores between the two Groups (±s)
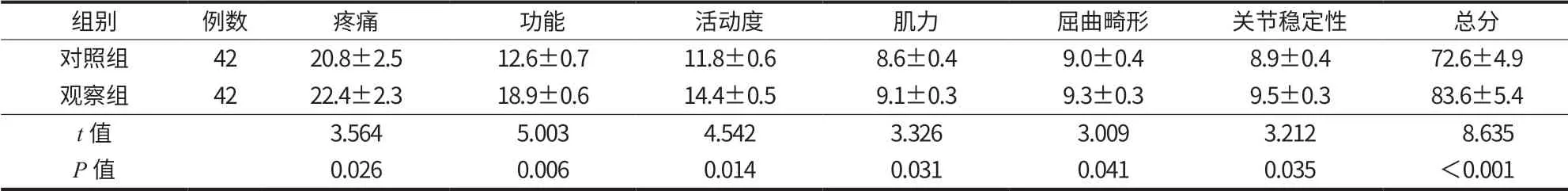
表4 两组 HSS 评分比较 (±s)Tab.4 Comparison of HSS scores between the two Groups (±s)
组别 例数 疼痛 功能 活动度 肌力 屈曲畸形 关节稳定性 总分对照组 42 20.8±2.5 12.6±0.7 11.8±0.6 8.6±0.4 9.0±0.4 8.9±0.4 72.6±4.9观察组 42 22.4±2.3 18.9±0.6 14.4±0.5 9.1±0.3 9.3±0.3 9.5±0.3 83.6±5.4 t 值 3.564 5.003 4.542 3.326 3.009 3.212 8.635 P 值 0.026 0.006 0.014 0.031 0.041 0.035 <0.001

表5 两组 HSS 优良率 [ n (%) ]Tab.5 Excellent and good HSS rates of the two groups [ n (%) ]
四、两组随访并发症
随访 6 个月,观察组并发症发生率低于对照组,差异有统计学意义 (P<0.05) (表 6)。
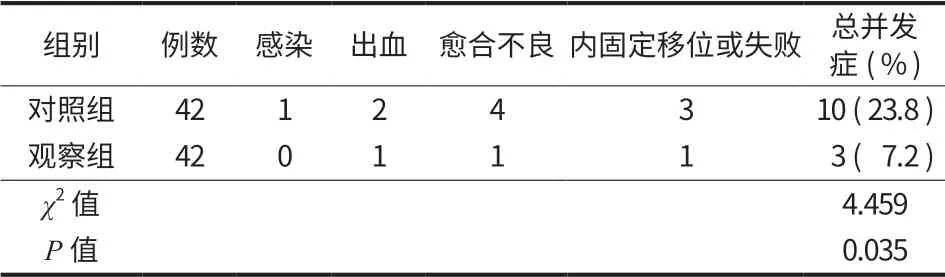
表6 两组随访并发症Tab.6 Follow-up complications of both groups
五、典型病例
患者,男,56 岁,高处坠落左侧胫骨平台骨折,正侧位 X 线片显示 Schatzker III 型骨折 (图 1a~b),钢板内固定治疗 (图 1c~d),术中应用关节镜辅助 (图 1e~f),术中根据复位后的骨折断端骨缺损情况植入同种异体骨,影像学上恢复关节线(图 1g)。

图1 a~b:正侧位 X 线片显示 Schatzker III 型骨折;c~d:钢板内固定治疗;e~f:术中应用关节镜观察骨折情况、辅助内固定术以及术后判断复位效果;g:植入同种异体骨,影像学上恢复关节线Fig.1 a - b: AP and lateral X-ray images showed Schatzker III fracture; c - d: Plate internal fixation; e - f: Intraoperative arthroscopy was used to observe the fracture, assisted internal fixation, and postoperative reduction; g: Allograft bone was implanted and articular line was restored
讨 论
胫骨平台骨折往往造成关节面严重移位,关节稳定性下降,粉碎性骨折合并交叉韧带和半月板损伤,增加手术难度。关节镜体现微创外科理念,手术创口更小,但需要在狭小空间内置入所有器械,增加器械碰撞概率,需要术者对局部解剖十分熟悉,熟练掌握关节镜应用技巧。但是关节镜提供放大的术野,较常规开放手术肉眼下观察的术野相比,更清晰、多角度探测胫骨平台骨折范围,评估严重程度,制订更恰当的手术方案[8-9]。
通过本研究发现,观察组骨折愈合时间和完全负重时间较对照组缩短,提示关节镜下内固定联合植骨融合能够更加有效促进骨折愈合。易刚等[10]认为胫骨平台骨折常存在不同程度的松质骨压缩现象,手术复位会导致松质骨进一步压缩和骨量丢失,为避免因关节面塌陷造成复位失败,内固定术中行植骨融合十分必要。恰当植骨融合能够稳定胫骨平台,最大程度对接骨折断端,促进新生骨生长及骨折面闭合[11]。观察组胫骨平台内翻角和后倾角小于对照组,提示植骨可支撑胫骨平台塌陷的关节面,使得术后胫骨平台具有更高稳定性,降低发生关节面错位或者再次塌陷风险。三柱理论强调[12],对于胫骨平台骨折尤其是粉碎性复杂骨折类型需要进行三柱固定,即外侧柱、内侧柱和后柱,选择双切口入路可充分暴露三柱[13],同时结合双钢板或三钢板内固定[14],在关节镜直视下修复塌陷的关节面直至平整[15],骨缺损处进行植骨融合[16],内外侧取“L”型重建锁定钢板塑形后固定或加压固定[17],恢复胫骨平台力学要求,增加关节稳定性。因此,在上述理论依据下,本研究发现观察组 HSS 评分及优良率高于对照组。
观察组随访并发症发生率低于对照组,术后患肢血运受阻、组织液回流障碍、关节肿胀影响组织修复,易出现肌肉萎缩。钢板内固定能够减少对局部血运的破坏,更加符合人体生物力学原则;能够有效增加关节稳定性,提供了术后早期下床锻炼的可能性,避免侧翻畸形,减少致残率;切口小、出血量少,对骨膜损伤风险低,稳定性好[18]。运用关节镜能够充分复位和固定,彻底冲洗关节腔和止血处理,制订负重训练方案,促进快速康复[19]。植骨融合可为胫骨平台提供有效机械支撑,预防骨缺损或术后继发性塌陷导致的骨不连[20]。植骨融合术具备骨诱导、骨传导作用,促进骨折早期愈合,填充骨缺损区避免血液积聚导致内植物感染[21]。髂骨具有生物相容性良好、无免疫排斥、诱导骨生成等天然优点。
综上所述,关节镜下植骨融合联合内固定术较单纯关节镜下钢板内固定术治疗胫骨平台粉碎性骨折能够进一步缩短骨折愈合和负重时间,增加胫骨平台稳定性,改善膝关节功能以及降低并发症发生率。但是,本研究样本量较少,随访时间较短,导致研究结果具有一定局限性,因此,该结果仍需大样本、多中心的研究进一步验证。

