儿童抗中性粒细胞胞浆抗体相关性血管炎10例病例系列报告
邹丽霞 卢美萍 徐益萍 郑嵘君 滕丽萍
抗中性粒细胞胞浆抗体(ANCA)相关性血管炎(AAV)是一组累及全身多系统的自身免疫性疾病,属于系统性小血管炎,其发病率不详,病因、发病机制未明,治疗困难,预后较差。AAV儿童病例少见,临床表现复杂多样,缺乏特异性,尤其是以肺部受累为首发症状者,常被误诊为感染性肺炎,导致抗菌药物大量长期应用,这可能也是预后较差的原因之一,肺部严重受累也是该病主要死亡原因。AAV主要包括肉芽肿性血管炎(GPA)、显微镜下多血管炎(MPA)和嗜酸性GPA(EGPA)。本文对浙江大学医学院附属儿童医院(我院)近年来收治的儿童AAV的临床特征进行回顾性分析,为临床诊治提供经验。
1 方法
1.1 诊断标准 符合2012年美国Chapel Hill会议关于血管炎的分类和命名[1]。GPA和EGPA的诊断根据1990年美国风湿病协会(ACR)提出的标准。(1)符合以下≥2条诊断为GPA[2]:①鼻或口腔炎症;②胸部X线片异常;③尿沉渣异常;④肉芽肿性炎症。(2)符合以下≥4条诊断为EPGA[3]:①哮喘史;②外周血嗜酸性粒细胞增多(>10%);③单、多发性神经炎;④肺部X线示非固定性肺部浸润影;⑤副鼻窦异常;⑥活检示血管外有嗜酸性粒细胞浸润。(3)MPA的诊断参照欧洲抗风湿病联盟(EULAR)和欧洲儿童风湿协会(PRES)共识[4]:主要累及小血管,可有中小动脉受累的坏死性动脉炎,常表现为纤维素样坏死性新月体肾炎和坏死性肺毛细血管炎,无或有少许免疫复合物沉积,无肉芽肿性炎症,髓过氧化物酶(MPO)/核周型ANCA(p-ANCA)或蛋白酶3(PR3)/胞浆型ANCA(c-ANCA)阳性,并除外感染、肿瘤、药物等继发性血管炎。
肺部受累是指在AAV诊断明确的基础上,排除感染病原体引起的肺炎,X线或肺部高分辨CT提示肺部病变(如间质性肺炎、肺泡出血、肺气肿以及肺结节等),伴或不伴咳嗽、咳痰、咯血等肺部症状。
1.2 病例纳入标准 2010年3月1日至2019年12月31日在我院确诊的AAV患儿;随访时间>3个月。
1.3 资料截取 患儿性别、发病年龄、从发病至确诊的时间、临床表现、受累器官、实验室检查、影像学检查、病理学检查、治疗和随访情况。实验室检查包括血常规、尿沉渣、肝肾功能、ESR、CRP、免疫球蛋白、抗核抗体(ANA)、p-ANCA、c-ANCA、类风湿因子(RF)等。肺部影像学资料为肺部X线和/或高分辨CT检查报告。
2 结果
2.1 一般情况 研究期间我院共收治10例AAV患儿,包括GPA 4例、MPA 4例和EGPA 2例;男4例、女6例,发病年龄中位数7.6(2~15)岁,确诊时中位病程8(1~30)个月;以呼吸系统表现、肾损害和贫血为首发症状者分别为7例(2例伴有腹痛)、2例和1 例。主要临床特征见表1。
2.2 临床表现 ①呼吸系统:10例均有咳嗽、咳痰,气促和/或气喘5例,咯血3例,胸闷和/或胸痛2例;②泌尿系统:9例(除例9外)有肾脏受累,血尿8例,蛋白尿7例,颜面及下肢水肿2例,肾功能异常(血肌酐升高)2例;③其他:发热7例,贫血6例,鼻窦炎5例,肝和/或脾肿大4例,乏力、中耳炎伴感音神经性听力下降、腹痛、紫癜、湿疹/过敏性鼻炎/哮喘各2例,关节痛1例。
2.3 胸部影像学表现 10例均行肺部高分辨CT检查,影像学表现多样,病变范围广泛,双侧受累多见,斑片状影10例,双肺散在结节状、团片状高密度影5例(图1A),支气管扩张、多发空洞、囊腔样改变3例(图1B),双肺广泛的磨玻璃影4例(图1C),胸膜反应或少量胸腔积液3例,局部肺气肿1例。
2.4 实验室检查 贫血6例,轻度贫血(60~90 g·L-1)和中度贫血(90~115 g·L-1)各3例;10例ESR均升高[(54.8±21.5) mm·h-1) ];CRP升高2例(例3、5,分别为19和22 mg·L-1);镜下血尿8例,蛋白尿7例,血肌酐增高2例;IgG为(18.7±8.6)g·L-1,其中4例GPA均>20 g·L-1,1例EGPA为18.24 g·L-1;ANCA阳性8例,其中例1 p-ANCA 和c-ANCA 均阳性,例3、4为c-ANCA 阳性,例5~8和10为p-ANCA 阳性;例2、3、7和8的ANA谱阳性(均为总抗体低滴度阳性),例1~4的RF滴度升高。10例患儿TORCH、EBV抗体、肺炎支原体和肺炎衣原体抗体、咽拭子/痰培养均阴性。
2.5 病理检查 ①7例(例1、2、4、7~10)行支气管镜肺活检(TBLB),主要病理表现包括:肉芽组织增生,黏膜慢性炎伴坏死,出血坏死性毛细血管炎,肺泡内见含铁血黄素细胞、嗜酸性粒细胞和巨噬细胞等。②4例行胸腔镜下肺活检,例1为黏膜慢性炎症伴间质性肺炎,例2~4为肺血管炎,例3和4有肺出血。③4例行肾脏穿刺活检,例1为肾小球节段性系膜增生,例6为肾小球节段性坏死硬化伴个别肾小球球性硬化,例5和8为肾小球系膜增生伴局灶节段性坏死、炎性细胞浸润并纤维新月体形成及粘连硬化。④2例行皮肤活检,例8为表皮和真皮内纤维血管增生伴少量淋巴细胞浸润,例9提示嗜酸性粒细胞增多性皮炎。
2.6 治疗和随访 随访时间4~39个月。10例患儿诱导缓解期均予糖皮质激素治疗,例5、7、8予大剂量(10~20 mg·kg-1·d-1)甲泼尼龙冲击,余7例甲泼尼龙剂量为1~2 mg·kg-1·d-1;联合免疫抑制剂治疗8例,包括环磷酰胺6例、吗替麦考酚酯3例(1例为初始诱导缓解时,2例为CTX后)、硫唑嘌呤1例;2例EGPA患儿单用激素治疗。2例肺出血患儿予机械通气支持。例5肾衰竭患儿予血浆置换、免疫吸附和腹膜透析。经治疗9例(除例7外)急性期均得到缓解,其中例4、6、9、10完全缓解后维持治疗,肺部病灶吸收,血尿、蛋白尿阴性;2例GPA(例1和2)仍有肺部病灶反复;1例GPA(例3)随访3年,仍有尿潜血阳性,CT示两肺纤维灶及囊样改变;1例MPA伴慢性肾衰竭患儿(例5)定期透析治疗;1例MPA(例8)治疗4个月后肺部病灶吸收,肾功能仍有异常;2例EGPA(例9和10)停药2年无复发。例7 MPA患儿在病程3.5月时出现肠穿孔,自动出院后死亡。
3 讨论
AAV多见于55~70岁中老年人,男性多于女性,但儿童病例以女性多见。日本儿科肾脏病学会进行了为期8年的全国回顾性调查,共发现儿童AAV 31例,平均发病年龄11.9岁,女性占87%[5]。国内李小伟等[6]报告,38例儿童系统性小血管炎(包括GPA、MPA、EGPA)与同期入院的285例成人患者比较,女性比例高(73.7%vs51.9%)。本文病例女性占6/10例,女性占多数可能也是儿童AAV的特点。

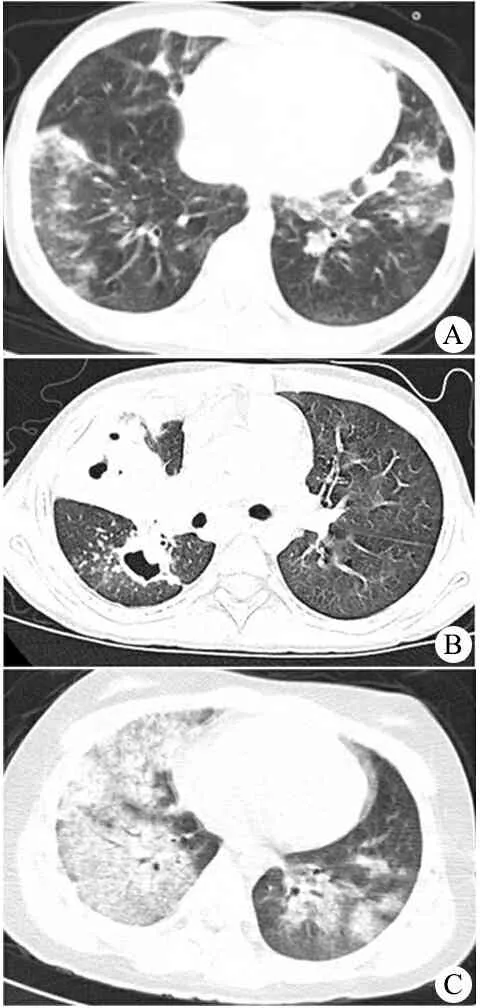
图1 AAV患儿的CT影像学表现
AAV患者最常累及的脏器是肺和肾脏。文献报道,成人患者中60%左右出现肺部病变[7],儿童中肺部受累的比例高达95%[8]。以呼吸系统症状为首发表现者并不少见,甚至首发即表现为弥散性肺泡出血,严重者可因肺出血危及生命[9,10]。本文10例患儿均出现呼吸系统症状,7/10例以肺部病变起病,其中例7 以咳嗽、腹痛起病,并很快发生肺出血,病程1月后才出现肾脏损害。肺外症状中肾脏受累最常见,本文病例中9/10例肾脏受累,表现为水肿、血尿、蛋白尿,部分患儿出现肾功能损害甚至衰竭。此外,还表现为全身非特异症状,本文病例中出现贫血6例、发热7例、乏力2例。因此,以呼吸系统症状就诊的患儿,如同时出现发热、贫血、乏力、肾脏受累等全身症状及多系统损害,应警惕AAV的可能。
AAV的肺部影像学表现常重于临床表现,空洞、肺气肿、皮下气肿、胸膜病变是与感染性疾病的重要鉴别点。高分辨CT 检查可以显示胸片难以发现的结节、空洞和肺间质病变,有利于早期发现肺部病变。“三多一洞”是GPA的主要影像学表现, 即多样性 (可为结节、肿块、浸润影, 可伴发空洞和支气管气相) 、多发性、多变性 (病灶的易变化性和反复性) 、空洞形成[11]。有文献指出,结节状和团片状浸润影是儿童GPA最常见的胸部影像表现[12]。本文4例GPA的CT表现中,3例有团片状高密度影伴支气管扩张,1例有空洞,1例有囊腔样改变,与文献报道一致。MPA的CT表现多为片状影、弥漫性磨玻璃影,双肺受累较多。弥漫性肺泡出血见于12%~55%的MPA患者,文献报道MPA早期可无明显临床症状,但当患者Hb水平突然降低,如48 h内Hb水平下降>10 g·L-1,且出现不可解释的双肺炎性渗出影像学改变时,应警惕MPA并发肺出血可能[13]。本文例7病初表现为咳嗽、腹痛、紫癜,误诊为呼吸道感染合并过敏性紫癜,当出现咯血、呼吸困难,肺部CT表现为双肺弥漫性渗出,3 d内Hb水平从104 g·L-1下降至79 g·L-1,才考虑检查ANCA并进一步明确AAV诊断。肺间质纤维化也是MPA肺部受累的常见表现之一,国外文献报道其在MPA患者约40%[14],中发生率作为MPA首发表现的比例高达21%[15],有的则在确诊几年后才出现。本文病例均尚未发现肺纤维化,可能与病例数少、随访时间短有关。EGPA可表现为斑片状、结节状浸润影,空洞及肺泡出血少见[16]。本文病例中的EGPA影像学表现与文献报道一致。
实验室检查中CRP和ESR可用于AAV 患者疾病活动度的评估,免疫球蛋白升高亦有一定的提示作用[17]。本文病例ESR升高较CRP更显著,ESR是否更能反映病情活动,尚需大样本进一步研究。肺组织活检有助于AAV肺部病变诊断,一项纳入93例GPA患者的回顾性研究发现39%通过肺活检确诊,10%疑似诊断[18]。本文7例患儿行TBLB:3例发现含铁血黄素细胞,1例ANCA阴性患儿的肺泡灌洗液嗜酸细胞达93%,1例ANCA阴性患儿发现气道肉芽肿形成,这些均有助于提示AAV的诊断。另外,文献报道对GPA 的患者行耳鼻喉科检查并对异常部位行活检,诊断率可以达到68.4%[19]。因此,尽管肾活检在明确肾脏病变、诊断和选择治疗方案以及判断预后方面有重要作用[20],但是除肾活检外以及在无法进行肾活检时,可以选择相应的病变部位进行组织活检以帮助诊断。
对于AAV的治疗,2016年EULAR推荐糖皮质激素联合免疫抑制剂或生物制剂治疗[21]。本文病例均接受糖皮质激素单药或联合环磷酰胺或硫唑嘌呤或吗替麦考酚酯治疗,除1例MPA死亡,其余病例均有不同程度缓解。AAV 的预后与肾功能状况、脏器受累程度、肾脏组织慢性化病变程度密切相关,是否与肺部病变也有关?文献报道,MPA患者以肺部弥漫性肺泡出血为首发表现时,患者死亡风险增加8.65倍,且急性呼吸衰竭是MPO-AAV肺部受累患者死亡的独立危险因素[22]。Arulkumaran等[23]的研究中,血清肌酐>500 mmol·L-1和肺出血是MPA合并间质性肺病患者5年病死率的预测指标。本文死亡的1例即为MPA伴弥漫性肺泡出血。
综上所述,AAV可在儿童期发病, 女性多见,临床表现复杂多变,且缺乏特异性,以呼吸系统症状起病常见,肺可能是AAV早期唯一受累脏器,弥漫性肺泡出血患儿病死率高。当肺炎患儿经抗感染疗效欠佳,并伴有多器官受损,ESR持续升高,尤其是肺部CT提示弥漫性病变如磨玻璃样、多发团片状或结节状影时,应尽早行ANCA检查及靶器官的组织活检,有助于早期诊断。

