食管癌高发区山东省肥城市2006年至2016年食管癌前病变转归情况分析*
高冬青 史思达 杨佳 张楠 王家林
根据世界卫生组织国际癌症研究机构发布的GLOBOCAN 2018报道,全球食管癌新发病例约57.2万,死亡50.9万例[1]。中国国家癌症中心数据显示,2015年中国新发食管癌病例约24.6万例,死亡约18.8万例,发病率和死亡率均高于全球平均水平[2]。中国食管癌病例约95%为食管鳞癌[3],其5年生存率男、女分别为5.88%、6.23%[4]。研究证实食管异型增生是食管癌的重要癌前病变,且随着癌前病变等级的升高其发生癌变的风险也随之升高[5],对食管癌进行早期筛查和诊断是提高患者生存率的重要措施[6]。山东省肥城市是中国食管癌高发区之一[7],本研究选取2006年1月至2016年1月期间接受筛查及二次内镜随访的未治疗人群数据资料,描述癌前病变患者自然状态下的逆转和进展情况,比较不同病理级别癌前病变病例的逆转率、累积进展率和进展中位时间,分析癌前病变的自然史,为食管癌的早期发现和预防提供数据支持。
1 材料与方法
1.1 病例资料
山东省肥城市作为“国家食管癌早诊早治示范基地”于2006年开始承担国家上消化道癌早诊早治项目,利用“内镜下碘染色观察+指示性活检”技术对40~69岁农村居民进行筛查。本研究选取2006年至2016年进行内镜病理诊断且未治疗并进行二次内镜随访的1 834 例受检者资料进行分析。所有重复受检者均未接受任何内镜下治疗,包括内镜黏膜切除术、内镜黏膜剥离术、射频消融术等。
1.2 方法
所有研究对象按照《癌症早诊早治上消化道癌筛查及早诊早治技术方案》[8]签署知情同意书并填写流行病学调查表,采用“内镜下碘染色观察+指示性活检”技术进行筛查。食管病理诊断结果包括:正常、基底细胞增生、食管炎、轻度异型增生、中度异型增生、重度异型增生/原位癌、食管癌[9]。食管癌前病变包括食管鳞状上皮轻度异型增生、中度异型增生和重度异型增生/原位癌[5]。参与筛查的癌前病变患者按照《癌症早诊早治上消化道癌筛查及早诊早治技术方案》[8]中的随访原则进行随访,即轻度和中度异型增生每3年和每1年随访1次,重度异型增生/原位癌建议进行临床治疗,拒绝治疗者每年至少随访1次。但由于随访人数较多,且受检者是在自愿原则下进行内镜随访,所以导致部分受检者复查时间间隔不固定。
对受检者食管同一位置取病理。复查病理结果定义病变较前减轻或消失为逆转,病变较前加重为进展[10]。所有参加筛查及复查时的活检切片均由两位以上病理学家阅读判定,对有争议的病理诊断结果,交由国家癌症中心的病理学家审阅判定。详细的组织学标准按照技术方案进行。
1.3 统计学分析
采用Excel进行数据匹配汇总,应用SPSS 22.0软件进行统计学分析,描述不同病理级别的一般人口学特征以及逆转和进展情况,计算食管癌前病变每年的累积进展率,应用Excel绘制折线图,并比较不同病理级别进展为食管癌的变化趋势。以P<0.05为差异具有统计学意义。
2 结果
2.1 一般人口学特征
本研究共纳入1 834 例食管鳞癌癌前病变病例,其中轻度异型增生1 220例,中度异型增生451例,重度异型增生/原位癌163例。一般人口学特征见表1。
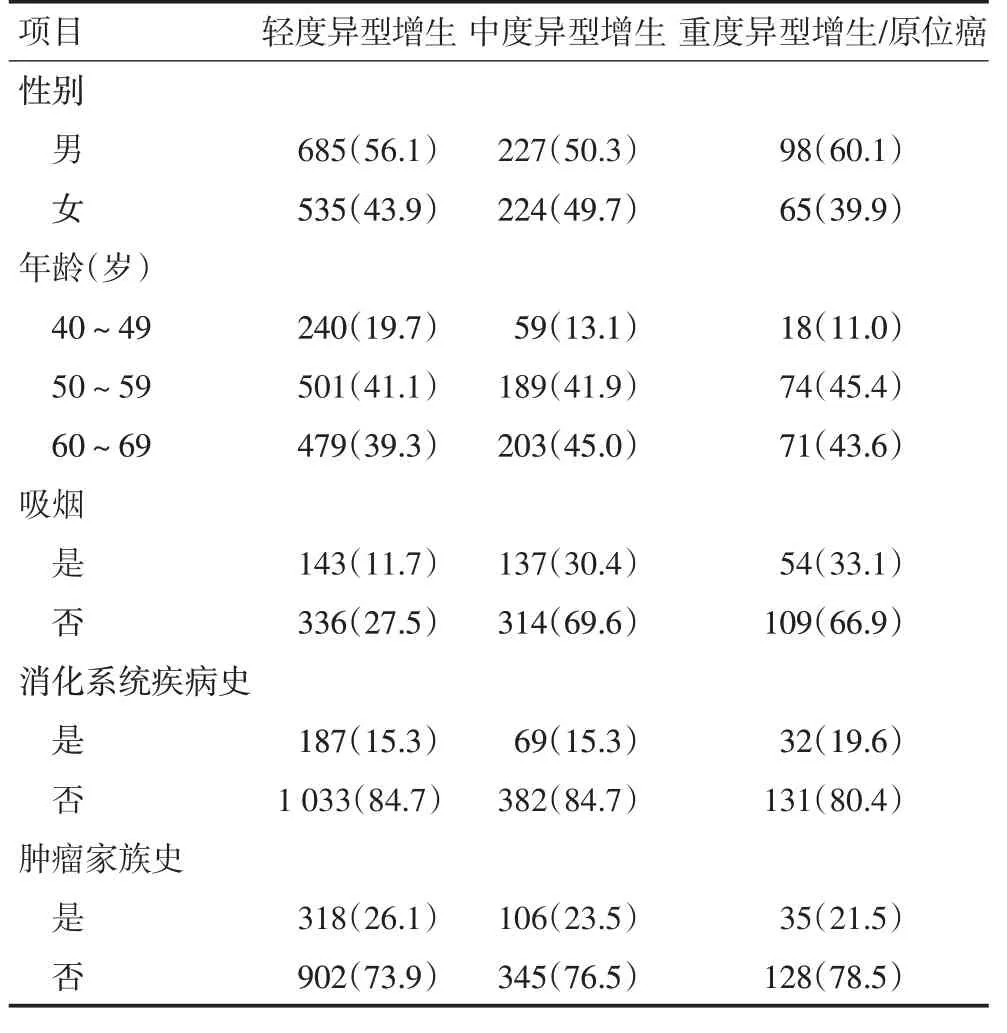
表1 筛查前研究对象一般人口学特征 例(%)
2.2 逆转情况
第二次内镜复查发现共1 148例(62.6%)癌前病变发生逆转,包括693 例(56.8%)轻度异型增生、316例(70.1%)中度异型增生和139 例(85.3%)重度异型增生/原位癌。逆转为正常状态的病例共234 例(12.8%),逆转为正常的病例比例由高至低依次为:轻度异型增生、重度异型增生/原位癌、中度异型增生(表2)。
2.3 进展情况
随访发现共148例(8.1%)癌前病变发生进展,其中包括95 例(7.8%)轻度异型增生、45 例(10.0%)中度异型增生和8例(4.9%)重度异型增生/原位癌。17例(0.9%)癌前病变(3例轻度异型增生、6例中度异型增生、8例重度异型增生/原位癌)进展为食管癌,且癌前病变进展为食管癌的中位时间随病变级别的增大而减小。轻度异型增生9年累积进展为重度异型增生/原位癌及以上的进展率远小于中度异型增生(1.81%vs.9.98%,表2)。各级癌前病变进展为食管癌的累积进展率由高至低始终为:重度异型增生/原位癌>中度异型增生>轻度异型增生;轻度异型增生和中度异型增生在间隔4~5年复查时的累积进展率变化幅度较大,重度异型增生/原位癌间隔5~6年复查时的累积进展率变化幅度最大(表3,图1)。
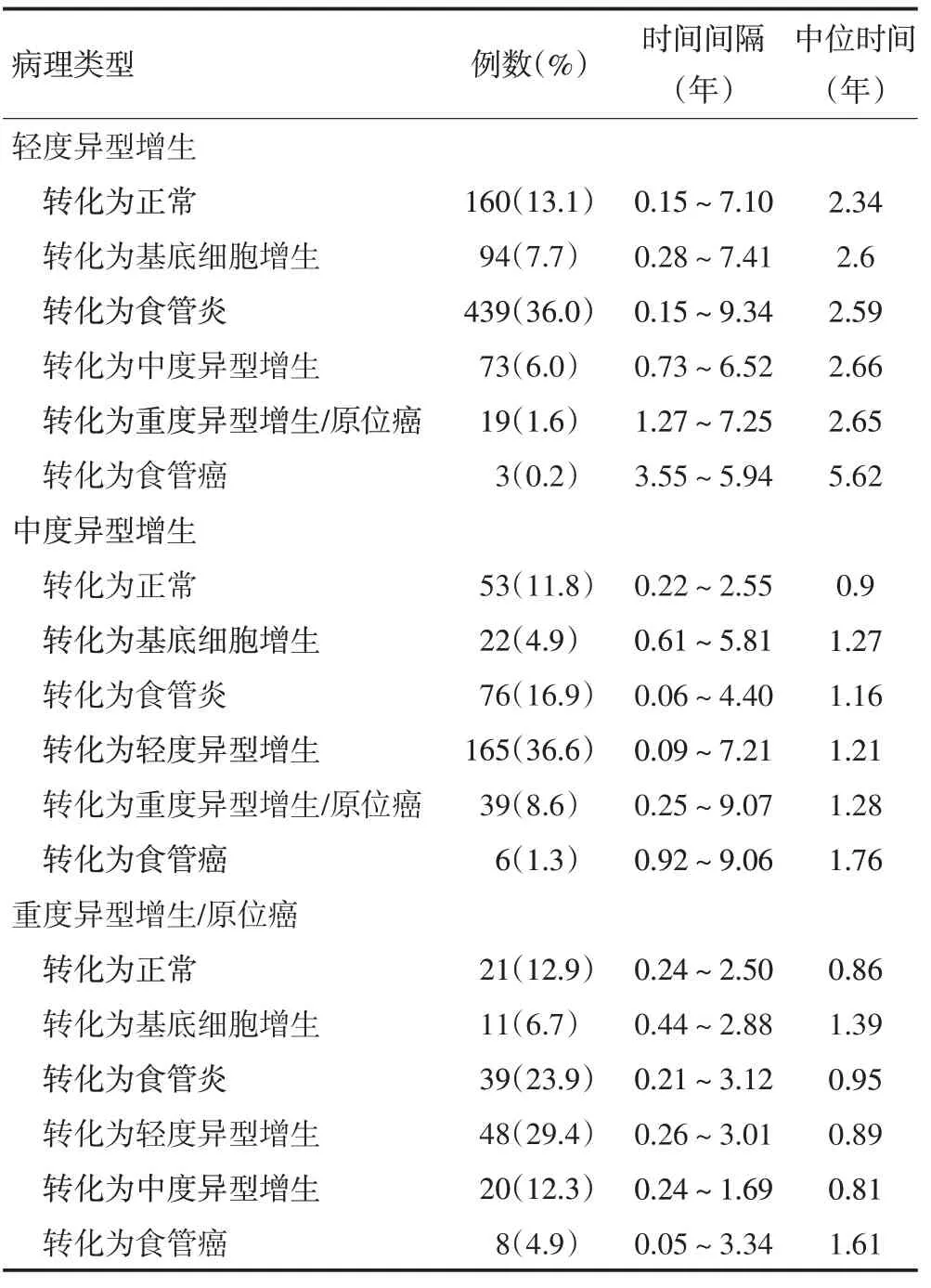
表2 食管癌前病变转归情况
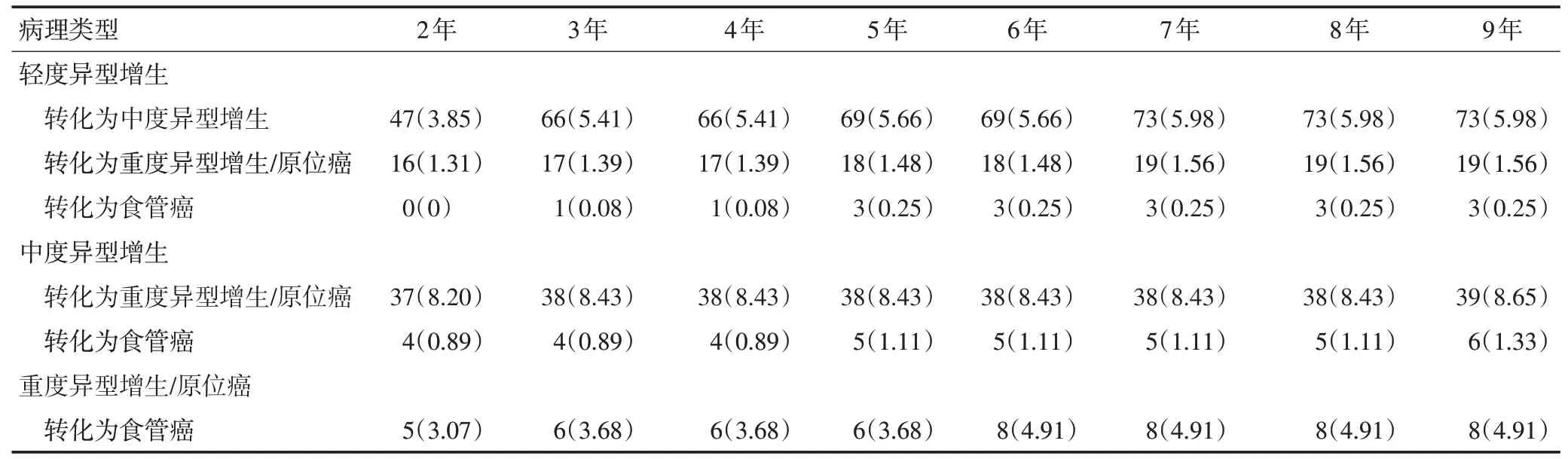
表3 食管癌前病变进展规律 例(%)
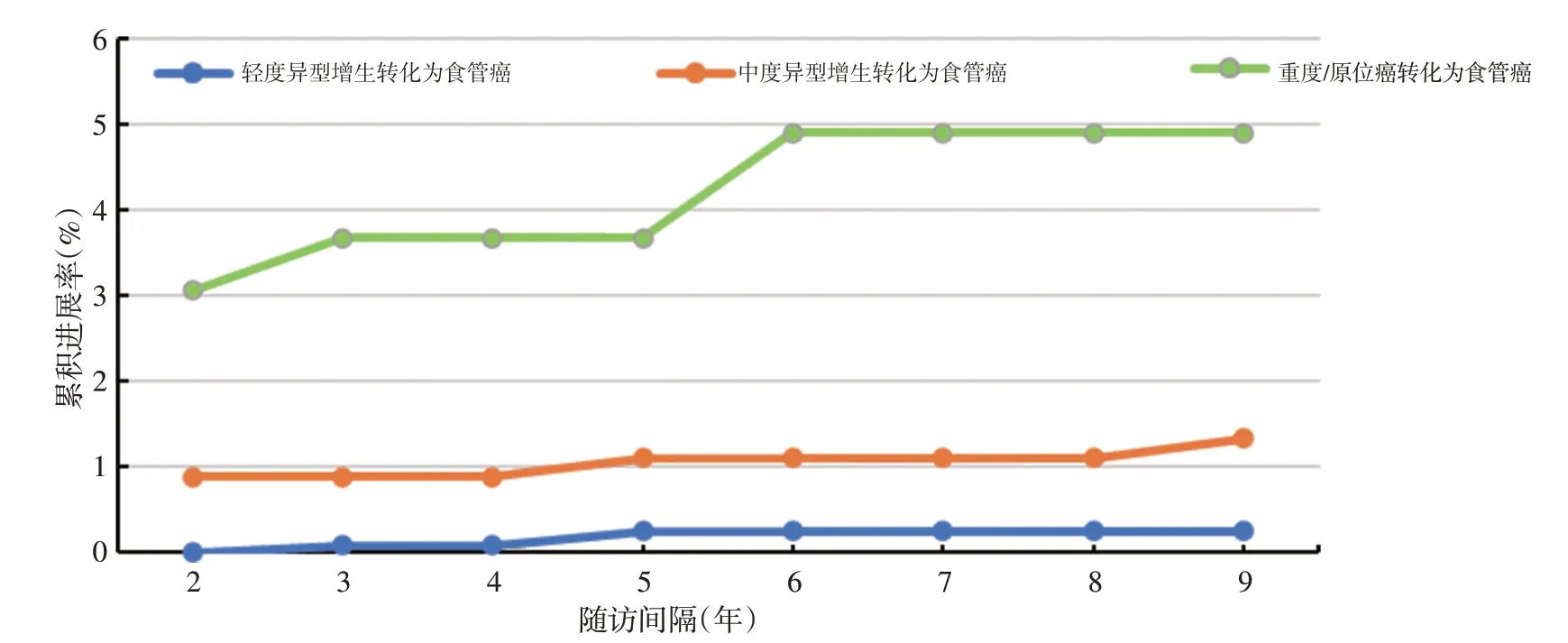
图1 各级癌前病变进展规律
3 讨论
研究证实,食管鳞状细胞异型增生是食管发生癌变的重要危险因素之一[11]。依据现有方案,对轻度和中度异型增生进行定期随访,对重度异型增生/原位癌进行内镜下切除治疗,未治疗者进行随访,可一定程度上降低食管癌的发病率和死亡率[12]。本研究通过二次内镜病理复查,对比首次病理结果,分析食管癌前病变的转归情况,计算不同级别癌前病变的累积进展率,探索食管癌自然史,为食管癌的防治工作提供依据。
本研究依托“国家食管癌早诊早治示范基地(肥城市)”,选取2006年至2016年的筛查及随访资料,研究对象均为未治疗的癌前病变病例共1 834 例。所有受检者均按照《癌症早诊早治上消化道癌筛查及早诊早治技术方案》中的随访原则进行随访,即轻度异型增生每3年随访1次,中度异型增生每年随访1 次,重度异型增生/原位癌应进行临床治疗,拒绝治疗者每年至少随访1次。但由于随访人数较多,且复查时属自愿原则,因此有些受检者复查间隔并不固定,短则数月,长达9年。本研究对1 220例轻度异型增生、451例中度异型增生和163例重度异型增生/原位癌复查发现,1 148例(62.6%)癌前病变逆转为正常或低级别病变。分析癌前病变发生逆转的可能原因是:本研究中对受检者复查时是在食管同一位置取病理,所以可能在第一次筛查时已将病变取走,导致二次复查时该位置已恢复成正常状态。56.8%食管轻度异型增生逆转为基底细胞增生食管炎或正常状态,其中13.1%逆转为正常;70.1%的中度异型增生逆转为轻度及以下状态,其中11.75%逆转为正常;85.3%重度异型增生/原位癌逆转为中度异型增生及以下状态,其中12.8%逆转为正常状态。何波等[13]对河北医院食管癌前病变研究的逆转比例与本研究相近,但高于河北省邯郸市涉县复检时的逆转率(30.8%,36/117)[14],这可能是因为本研究纳入人群远多于河北省邯郸市涉县,且时间间隔较远。
在148例发生进展的癌前病变中,轻度异型增生进展为重度异型增生/原位癌和食管癌的时间间隔分别为1.27~7.25年和3.55~5.94年,中位时间分别为2.65年和5.62年;中度异型增生进展为重度异型增生/原位癌和食管癌的时间间隔分别为0.25~9.07年和0.92~9.06年,中位时间分别为1.28年和1.76年;重度异型增生/原位癌进展为食管癌的时间间隔为0.05~3.34年,中位时间为1.61年。现行的农村上消化道癌筛查技术方案随访原则为:轻度和中度异型增生分别每3年和每1年随访1次,重度异型增生/原位癌建议进行临床治疗,拒绝治疗者每年至少随访1次。根据本研究结果,建议对轻度异型增生患者适当缩短随访间隔至2年,中度和重度异型增生/原位癌的随访可继续按照现行技术方案实行。而Wang等[15]对101 例重度异型增生/原位癌的研究发现,轻度异型增生进展为重度异型增生/原位癌和食管癌的时间间隔分别为13~77 个月和44~98 个月,中位时间分别为56个月和77个月;中度异型增生相应进展时间间隔分别为19~86 个月和31~75 个月,中位时间分别为31个月和63个月;重度异型增生/原位癌进展为食管癌的时间间隔为24~86 个月,中位时间为35个月。该结果与本研究轻度异型增生进展为食管癌的中位进展时间相近,而中度和重度异型增生/原位癌进展时间与本研究不同的原因可能是:其研究人群是2005年至2012年,而本研究纳入的人群时间范围较广,为2006年至2016年筛查人群,随访依从性较低。因此Wang 等[15]认为应对轻、中、重度异型增生患者适当延长随访间隔,但未对随访时间间隔提出具体建议。本研究中各级癌前病变进展为食管癌的累积进展率由高至低始终为:重度异型增生/原位癌>中度异型增生>轻度异型增生,各级癌前病变进展为食管癌的中位时间随病变级别的增高而减小,且重度异型增生/原位癌间隔1年就有3.07%进展为食管癌,进展率远高于同时期中度(0.89%)和轻度异型增生(0),因此可以推断重度异型增生具有较高的癌变风险,这与河南省林县的一项长期随访研究结论一致[16-17]。
综上所述,本研究通过对食管不同级别的癌前病变的逆转和进展情况进行分析,发现超过一半以上的癌前病变会逆转为较低级别病变或正常;食管癌前病变的累积癌变率随病变级别的增高而增大,进展中位时间随病变级别的增高而缩短。大多数癌前病变进展为食管癌的时间间隔与《癌症早诊早治上消化道癌筛查及早诊早治技术方案》中的随访间隔基本相符,可适当对轻度异型增生患者的随访间隔缩短至2年。

