Overlap吻合术在胃癌腹腔镜远端胃切除术消化道重建中的应用价值
彭世龙 王靖博 白晓枫 孙跃民 刘选文
(1庆阳市人民医院肿瘤外科,甘肃 庆阳 745000;2吉林市中心医院普通外科;3国家癌症中心 国家肿瘤临床医学研究中心 中国医学科学院北京协和医学院肿瘤医院胰胃外科)
腹腔镜胃癌根治术,逐渐成为普遍的胃癌治疗选择〔1~3〕。然而,腹腔镜远端胃切除术至今尚未标准化,其中以消化道重建方法最为热议〔3~5〕。目前较为常用的吻合术式有三角吻合、Overlap吻合〔6〕及RY吻合为主,不同的吻合方法各有优势。本研究回顾性比较全腹腔镜下Overlap吻合及BillrothⅠ吻合术在腹腔镜远端胃切除术中的疗效。
1 资料与方法
1.1研究对象 回顾性分析2016年1月至2018年1月中国医学科学院肿瘤医院胰胃外科一病区收治的胃癌患者87例临床资料。纳入标准:①术前经胃镜及病理明确诊断为胃恶性肿瘤,且无远处转移者;②术前经胃部增强CT或者超声内镜提示为T1或者T2期,且肿瘤直径<3 cm;③病灶定位于胃窦部,距离幽门>1 cm,且未侵犯至M区,可行远端胃切除术;④操作均在镜下完成,且术后病理诊断均为R0切除;⑤无腹腔镜手术禁忌证,无腹部手术史。其中Overlap吻合术(Overlap)组37例,BillrothⅠ式吻合术(BⅠ)组50例 。两组一般临床资料差异无统计学意义(P>0.05),见表1。

表1 两组一般临床资料比较〔n(%)〕
1.2手术方法 采用气管插管全身麻醉。患者取低位膀胱截石位,头侧高10°~15°。术者站于患者左侧,助手站于患者右侧,扶镜手站于患者两腿之间。常规行腹腔镜远端胃切除术,手术严格执行胃癌D2淋巴结清扫及肿瘤根治原则。
BⅠ组消化道重建方法:镜下离断十二指肠,关闭气腹,根据患者体质取上腹正中切口(10.84 ± 2.31)cm,置入切口保护套,将远端胃拖出体外直视下完成标本切除、标本取出及Billroth Ⅰ式消化道重建,确保切缘距离及吻合后张力,常规放置引流管后及腹腔检查后关闭腹部切口。
Overlap组消化道重建方法:采用腔镜下直线吻合器离断十二指肠(切除封闭十二指肠时需将十二指肠向病人左侧旋转90°后进行切割离断)及胃(切除足够大小的远端胃,尽量保留足够的近端胃面积方便进行与十二指肠的吻合),准备行消化道重建。根据吻合器长度(60 mm)选择残余胃大弯吻合线开口,判定十二指肠与残胃之间张力,足够行Overlap吻合后在十二指肠残端上缘处选取吻合线开口分别置入腔镜下吻合器,完成残胃后壁与十二指肠上壁之间的吻合。检查吻合线无渗血,关闭共同开口(同时切除十二指肠残端,减少闭合线)。关闭气腹,根据患者体质取上腹正中切口(4.52±0.90)cm,长度以能取出切除的标本为宜,取出标本后常规放置引流管后及腹腔检查后关闭腹部切口。
1.3观察指标 观察指标主要包括:消化道重建吻合时间、手术时间、术中出血量、淋巴结清扫数目、术后排气时间、术后住院时间及术后并发症发生率;通过电话、信件和门诊对术后患者进行随访。
1.4随访 采用门诊及电话方式进行术后随访,随访内容包括无瘤生存、肿瘤复发、肿瘤转移。
1.5统计学方法 采用SPSS18.0软件进行t检验,χ2检验。
2 结 果
两组均完成腹腔镜手术,无中转开腹,两组手术消化道重建的吻合时间、腹部切口长度差异有统计学意义(P<0.05,P<0.001)。术后随访(18±6)个月,两组术后均无远期并发症,无肿瘤复发及死亡病例,见表2。
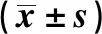
表2 两组术中和术后情况的比较
3 讨 论
腹腔镜胃癌根治术从90年代末发展至今,其技术正一步一步成熟〔2,7〕,但由于其技术上的操作困难,仍未被广泛普及,尤其是腹腔镜下的消化道重建,至今未被标准化,其安全性依然是讨论的热点。目前腹腔镜辅助胃切除术,流行于腹腔镜胃切除术的早期阶段,但由于腹部小切口,使手术空间狭窄,手术视野有限,甚至整个吻合过程都在一个张力较大的环境实施,尤其在面对肥胖患者中操作技术更加困难,随着对腹腔镜技术的不断进步,在行腹腔镜胃切除手术中开辟另一种吻合方式,真正做到全腹腔镜下胃切除术,虽然对患者而言,不再存有更大的侵入性伤害,但对于术者而言增加了对腹腔镜技术的要求。全腹腔镜下胃切除术将胃切除,淋巴结清扫及消化道重建都在腹腔镜下操作,不需要做腹部小切口辅助。据报道,这种吻合方式更优于圆形吻合器(腹部小切口辅助时使用的吻合器),其吻合口狭窄的发生率明显减小,也降低了吻合口漏的可能。
由于Overlap吻合尽可能的减少了吻合处,从患者角度看,Overlap是一个侵入性更小,缩短吻合时间,使吻合处在一个有益的过程。吻合口张力问题与胃残余大小相关,尽管很难测量远端胃切除后残余胃的大小,但在当前研究中,Overlap的近端切缘(PM)和远端切缘(DM)要长于BI,表明Overlap的病人残胃平均较小。我们认为远端胃切除术前应进行胃镜定位肿瘤部位,因只通过腹腔镜系统有时很难判定肿瘤的位置,没有必要为了行Overlap吻合而去尝试留下尽可能大的近端胃,只要远端胃切除处吻合口能够承受正常的张力标准就足够,需要注意的是十二指肠残端有无缺血的可能,由于吻合时需牵拉十二指肠使其对齐操作,过多的对十二指肠周围组织解剖及对边缘的缝合都是潜在因素,所以行Overlap吻合时应避免过度解剖十二指肠周围,预防缺血。需注意在离断十二指肠时将十二指肠向病人左侧方向旋转90°之后再进行十二指肠的切割离断。为方便之后吻合时十二指肠的前壁与近端胃的后壁平行吻合。而在进行吻合时先测量一下近端胃与十二指肠残端的距离,评估吻合后张力是否过大,且不可为了行Overlap吻合而去做Overlap吻合,最后导致吻合口瘘的概率增大,如果术中估计不足,张力过大,可选择行镜下的BⅡ式吻合或Y吻合。完成十二指肠残端与近端胃大弯吻合后,常规进行吻合口的观察,有无出血,如发现切缘渗血,可用电凝进行止血,也可在腹腔镜下行缝合止血。而共同开口的关闭经过改良的方法使得直线切割闭合器更容易操作,可以避免使用手工缝合的方法增加吻合难度,也使得学习曲线降低,而使用直线切割闭合器关闭共同开口可以将原有的胃大弯处的钉缘一并切除,降低胃肠吻合口瘘的概率。在使用关闭共同开口时需注意离断组织的多少,可在预计的切割线上平均缝合三针作为牵引,避免将共同开口切除过多导致吻合口狭窄〔8〕。完成吻合后,如怀疑吻合时吻合口吻合口不理想,可再次检查吻合口有无漏眼,可将吻合口下方十二指肠用鸭嘴钳夹闭,通过胃管注入亚甲蓝,观察吻合口周围有无蓝染,对怀疑有瘘口的钉眼处给予缝合包埋,再次注入亚甲蓝确认吻合口吻合情况。
在术后随访中,经消化道胃镜检查,可观察到Overlap吻合术后的吻合口较宽敞,这是否会增加胆汁反流及倾倒综合征,所以,每一个术后患者恢复阶段中,都会给予饮食指导,而在目前的研究中,三角吻合、RY吻合甚至Overlap吻合对胆汁反流及倾倒综合征的发病率无显著差异,而在胃镜检查中还可发现近端胃与十二指肠吻合口有扭曲的现象,具体原因有可能与吻合方式及胃扩张有关,也正是这种扭曲防止了食物从胃快速通过十二指肠。

