肝硬化合并上消化道再出血诱因分析及其护理干预
廖林芳
(桂林市妇女儿童医院,广西 桂林 541001)
0 引言
上消化道再出血是肝硬化最为常见的一种并发症,该并发症患者的临床表现为黑便、呕血,且均为突然起病,病情十分凶险,严重情况下患者可会出现大出血,从而在短时间内导致患者休克[1-2]。因此,针对肝硬化上消化道再出血,应积极明确患者的疾病诱因,并及时的展开防治措施。本次研究主要探究肝硬化合并上消化道再出血诱因分析及其护理干预,故对本院收治的49例肝硬化合并上消化道再出血患者以及53例肝硬化无上消化道再出血患者进行了临床分析。
1 资料与方法
1.1 一般资料。选取2017年2月至2019年6月本院收治的49例肝硬化合并上消化道再出血患者为研究对象(观察组),同时选取同期收治的53例肝硬化无上消化道再出血患者进行研究(对照组)。其中对照组男29例,女24例;年龄41-72岁,平均(60.13±10.36)岁。观察组男27例,女22例;年龄40-70岁,平均(59.82±10.17)岁。经统计学计算两组患者的一般资料,结果比较差异无统计学意义(P>0.05)。纳入标准[3]:①临床资料完整的患者;②经内镜以及影像学检查确诊的患者。排除标准[4]:①由肝硬化发展为肝癌的患者;②患有胃癌或食管癌的患者。
1.2 方法。收集两组患者的临床资料,主要包括性别、年龄、肝硬化病程、肝硬化类型、饮酒史、消化道出血史以及非甾体用药情况。同时检查患者的食管静脉曲张情况、是否存在食管胃底静脉曲张出血、消化性溃疡以及门静脉高压性胃肠病。食管静脉曲张情况采用胃镜给予两组患者进行检查,分为轻度、中度与重度。轻度:患者的食管静脉曲张为直线形,无红色征;中度:患者的食管静脉曲张略有迂曲,且存在红色征;重度:患者的食管静脉曲张为蛇形迂曲隆起,且存在红色征。
1.3 统计学分析。本文收集的所有数据处理均采用SPSS 20.0,计数资料则以(%)表示,采用χ2进行检验,多因素分析采用Logistic回归分析;P<0.05表明两组数据对比差异具有统计学意义。
2 结果
2.1 两组患者的单因素分析。如表1所示,对照组与观察组的性别、年龄、肝硬化病程、肝硬化类型以及轻度、中度食管静脉曲张差异无统计学意义(P>0.05);对照组与观察组的饮酒史、非甾体用药情况、消化道出血史、食管胃底静脉曲张出血、消化性溃疡以及门静脉高压性胃肠病差异具有统计学意义(P<0.05)。
2.2 Logistic回归分析结果。如表2所示,采用多因素logistic回归分析单因素分析变量数据,结果提示,食管胃底静脉曲张出血、消化性溃疡以及门静脉高压性胃肠病是引起肝硬化患者上消化道再出血的独立危险因素(P<0.05)。
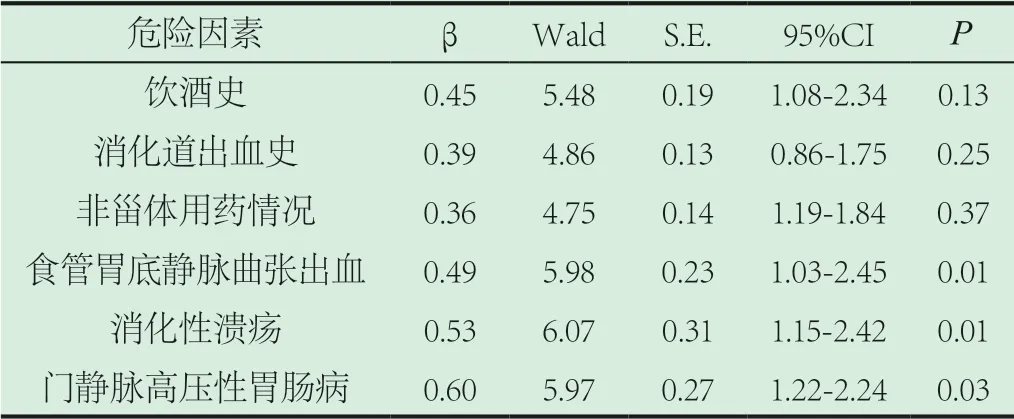
表2 Logistic回归分析结果
3 讨论
据本次研究表明,食管胃底静脉曲张出血、消化性溃疡以及门静脉高压性胃肠病是引起肝硬化患者上消化道再出血的危险因素(P<0.05)。因此,针对研究结果,本次研究实施了以下的护理干预方案:①心理护理:护理人员要给予患者安慰,在患者住院期间要鼓励患者,使患者对治疗保持信心;同时针对出现焦虑、抑郁等不良情绪的患者,护理人员要及时给予疏导,使患者在住院期间保持良好的心情。②出血护理:若患者存在活动性大出血,则会加剧患者的出血速度[5-6]。因此,针对于大出血患者,护理人员要求患者卧床休息,并限制下床活动;同时,护理人员协助患者选取平卧位,使用软枕将患者的下肢略抬高,若患者在呕血时,需告知患者将头偏向一侧,以免血块进入呼吸道[7-9]。③静脉通道:护理人员需快速给予患者建立静脉通道,以及时为患者补充血容量以及补液,防止患者出现休克。同时严密监测患者的各项生命体征,以观察患者的病情,若患者出现异常情况时,需立即上报主治医师并采取有效的处理措施。④在患者住院期间,护理人员需备好抢救用物,实时记录患者的出入量;在患者大出血时,应采用禁食措施,少量出血与呕吐的患者可进食流食,同时护理人员要估计出血量,以提前做好预防措施。最后,护理人员要及时清理患者的呕吐物和黑便,积极做好生活护理[10-11]。
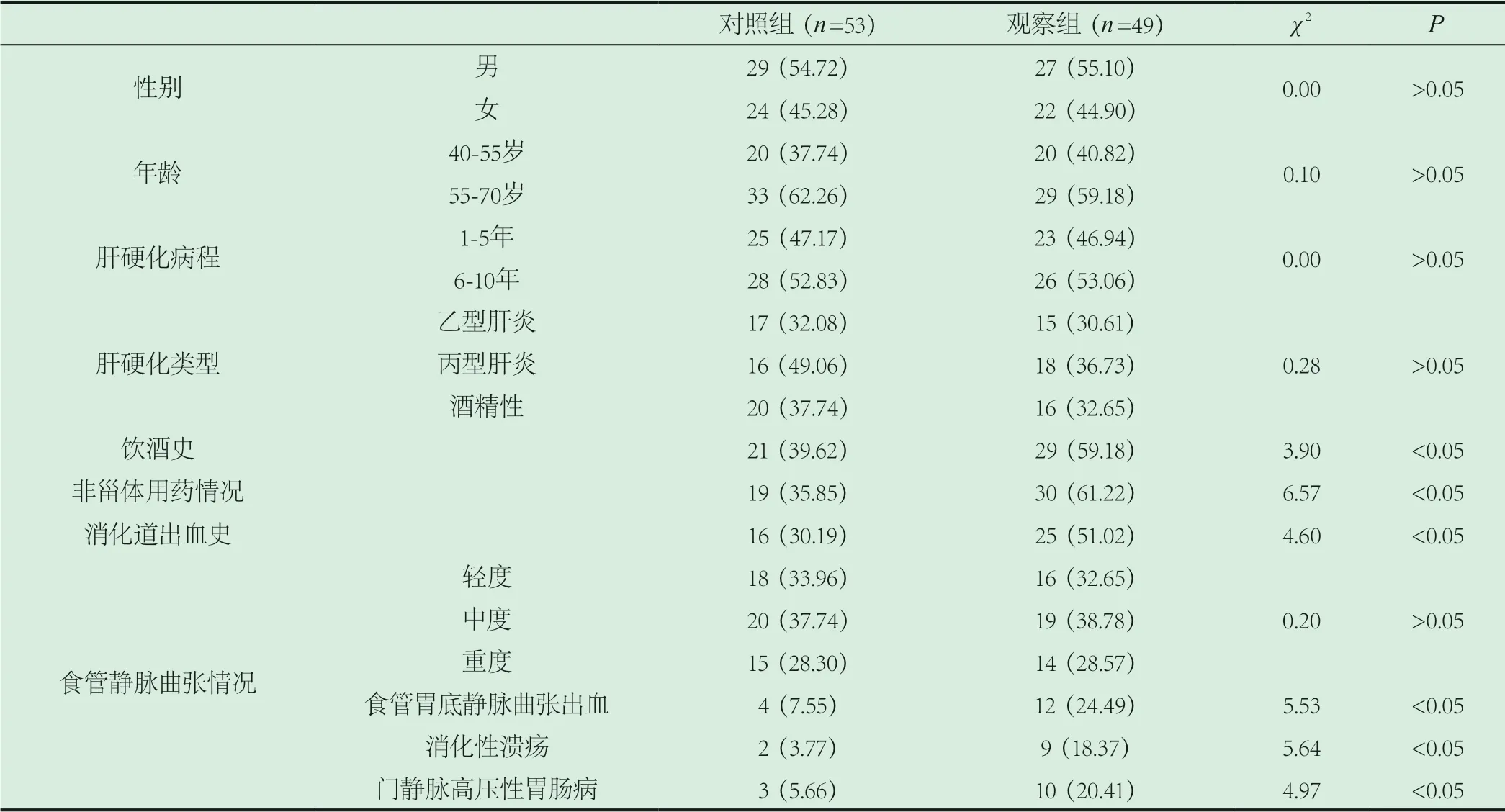
表1 两组患者的单因素分析[n(%)]
综上所述,临床中针对肝硬化上消化道再出血患者的诱因,应积极采取针对性的护理干预措施,以控制患者的病情发展。

