血压昼夜节律与年轻高血压患者靶器官损伤的相关性
吴雪怡,马文君,邹玉宝,张慧敏,周宪梁,吴海英,蒋雄京,蔡军,宋雷
高血压是心血管疾病的重要危险因素,但40岁以下的年轻高血压患者心血管疾病发生率相对较低,危险分层的研究资料尤其缺乏[1]。心肾等靶器官的损伤与心血管事件的发生密切相关,是高血压患者危险分层的重要依据。非杓型血压的高血压患者发生靶器官损伤和心血管死亡的风险增加[2-3],但不同人群、不同研究的结论并不一致[4-5]。对于40岁以下的年轻高血压患者,目前尚无关于血压节律与靶器官损伤相关性的文献报道。本研究通过分析年轻高血压患者中杓型与非杓型血压的发生情况及夜间血压下降率与靶器官损伤的关系,探讨血压昼夜节律对年轻高血压危险分层的价值。
1 资料与方法
研究对象:研究纳入2012~2017 年就诊于中国医学科学院阜外医院高血压中心的18~39 岁年轻住院高血压患者1 254 例,高血压诊断均符合《中国高血压防治指南(2018 年修订版)》的诊断标准[6]。排除标准:无24 h 动态血压资料,合并继发性高血压(包括中重度的夜间睡眠呼吸暂停综合征、原发性醛固酮增多症、肾动脉狭窄等),合并其他引起蛋白尿的肾实质疾病,肥厚型心肌病,其他严重心血管疾病,如急性心肌梗死、严重心脏瓣膜病、充血性心力衰竭等。本研究通过阜外医院伦理委员会审查;所有入选患者均签署知情同意书。
病史及实验室检查:所有患者入院后测量诊室血压、心率、身高、体重,计算体重指数[(BMI)=体重(kg)/身高(m)2],记录患者诊室血压、吸烟史、高血压病程、用药情况及糖尿病、高脂血症等合并症情况。入院时收集患者清晨空腹外周静脉血,测定血糖、总胆固醇、甘油三酯、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、肌酐、尿酸等生化指标;收集患者清晨6 点后第一次尿样测定尿常规、尿微量白蛋白肌酐比(UACR)等指标,其中白蛋白尿定义为UACR ≥30 mg/g。按照慢性肾脏病流行病学协作组 (CKD-EPI)肌酐方程(CKD-EPIScr)根据血肌酐、年龄、性别计算估算肾小球滤过率(eGFR)[7]。
24 h 动态血压监测与分组情况:采用美国太空公司90217 型动态血压监护仪进行24 h 动态血压监测。以 6:00~22:00 为昼间时段,每 20 min测量血压 1 次;以 22:00~6:00 为夜间时段,每30 min 测量血压1 次,取有效血压读数达到应测次数70%以上者[6]。记录参数包括24 h 平均收缩压、24 h 平均舒张压、日间平均收缩压、日间平均舒张压及夜间平均收缩压、夜间平均舒张压。其中夜间血压下降率=(日间平均收缩压-夜间平均收缩压)/日间平均收缩压×100%,夜间血压下降率≥10%定义为杓型血压,小于10%定义为非杓型血压[4]。据此,499 例分入杓型组,755 例分入非杓型组。
超声心动图:采用飞利浦彩色多普勒超声诊断仪检测心脏指标,按照校正的Devereux 公式{LVM(g)=0.8×1.04×[(IVSd+LVEDD+LVPWd)3-LVEDD3]+0.6}(LVM:左心室质量;IVSd:室间隔厚度;LVEDD:左心室舒张末期内径;LVPWd:左心室后壁厚度)计算LVM。分别使用身高(Ht)和体表面积(BSA)对LVM 进行校正[8],其中LVM/Ht2.7>50 g/m2.7(男性)和>47 g/m2.7(女性)作为超声心动图诊断左心室肥厚(LVH)的参考标准[9]。
统计学方法:采用SPSS 20.0 软件进行统计学处理,正态分布的计量资料以均数±标准差表示,采用独立样本的t检验进行组间比较。非正态分布计量资料采用中位数(M)及四分位数间距(P25,P75)表示,组间比较采用非参数检验。计数资料采用频数(百分比)表示,采用卡方检验或Fisher 精确概率法检验进行组间比较。以夜间血压下降率作为连续变量,采用单因素及多因素线性回归及Logistic 回归分析血压节律与靶器官损伤的相关性,以P<0.05 为差异有统计学意义。
2 结果
2.1 杓型组和非杓型组患者基线资料比较(表1)
入选的1 254 例年轻高血压患者中,男性875例(69.8%),入院年龄32(27,35)岁,高血压病程3(1,6)年,其中115 例(9.2%)夜间血压下降率<0%,640 例(51.0%)在0%~10%间,473 例(37.7%)在10%~20%间,26 例(2.1%)≥20%。
与杓型组相比,非杓型组患者年龄较大、男性占比较低、eGFR 较低,差异均有统计学意义(P均<0.05);两组患者BMI、血糖、血脂、血肌酐及吸烟、高脂血症、糖尿病、入院时服用降压药的比例相比,差异无统计学意义(P均>0.05)。血压方面,非杓型组24 h 平均血压、夜间平均血压比杓型组升高,而夜间血压下降率降低,差异均具有统计学意义(P均<0.05);两组患者诊室血压及日间平均血压差异无统计学意义(P均>0.05)。靶器官损伤方面,非杓型组LVM/BSA、LVM/Ht2.7、UACR 和LVH、白蛋白尿的发生率均较杓型组升高,差异具有统计学意义(P均<0.05)。
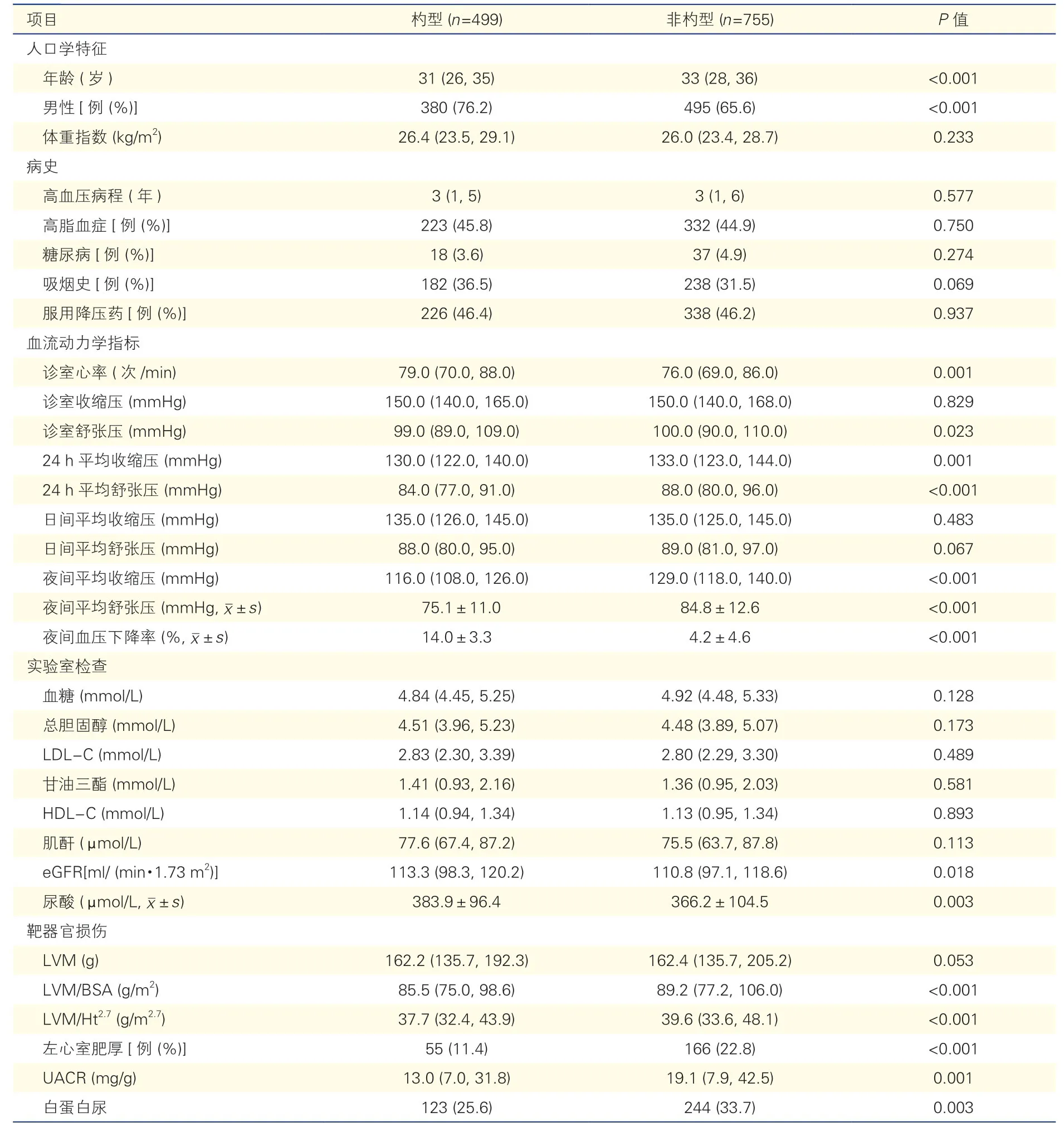
表1 杓型组和非杓型组患者基线资料比较[M (P25,P75)]
2.2 夜间血压下降率与靶器官损伤的回归分析(表2、3)
校正年龄、性别、BMI、高血压病程、吸烟史、降压药服用史、24 h 平均收缩压、24 h 平均舒张压及eGFR、血糖、血脂、血尿酸等多种基线指标后,线性回归分析提示,夜间血压下降率与LVM/Ht2.7(P<0.001,调整R2为0.307)、UACR 的自然对数(lnUACR)(P=0.012,调整R2为0.184)独立相关。Logistic 回归分析提示,夜间血压下降率与发生左心室肥厚独立相关(P<0.001)且Hosmer-Lemeshow 检验示该模型拟合良好(P=0.946)。

表2 夜间血压下降率与靶器官损伤的线性回归分析
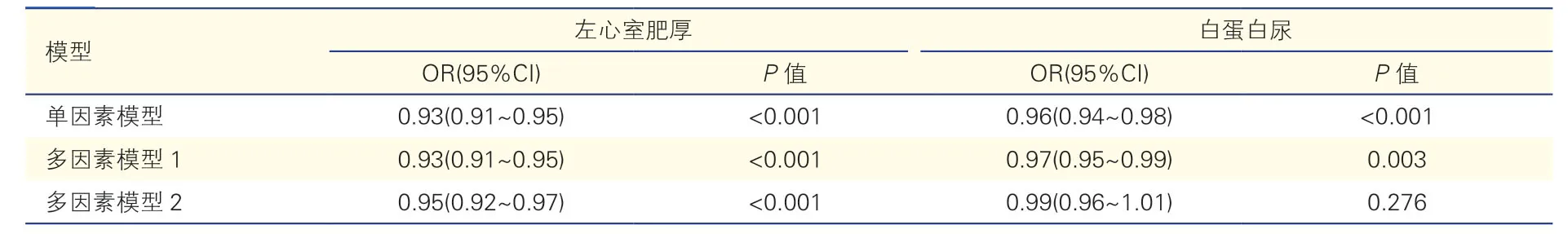
表3 夜间血压下降率与靶器官损伤的Logistic 回归分析
3 讨论
本研究首次报道了我国40 岁以下成年高血压患者中非杓型血压的发生情况,分析了年轻高血压患者中非杓型血压与左心室肥厚、白蛋白尿等心肾靶器官损伤指标的相关性,发现夜间血压下降率是左心室肥厚的独立预测因子,为我国年轻高血压患者血压节律异常的诊治提供了依据。
高血压患者中非杓型血压的发生率约为32.4%~52.7%[4-5,10],少数针对年轻患者的研究中这一比例可达72.8%[10],目前尚无不同年龄人群间非杓型血压发生率差别的报道[11]。本研究中非杓型血压发生率为60.2%(755/1 254),证实在年轻患者中非杓型血压可能更加常见,临床上需要加强动态血压等筛查。血压节律异常的可能机制包括交感兴奋性增加(如睡眠障碍)、水钠潴留(肾脏排钠能力下降、钠摄入过多、醛固酮增多症)等。在欧美年轻人中,肥胖、失眠、社会心理因素的相关指标被认为与非杓型血压有关[12-13],与本研究中两组患者的BMI 无显著差异的结论不一致,尚需进一步研究评估我国年轻患者中上述因素的作用。本研究还发现,非杓型组诊室舒张压高于杓型组、诊室收缩压与杓型组大致相当、心率低于杓型组,这与既往研究中患者日间舒张压无显著差异或杓型组患者往往更高的情况不一致[4,14-15]。我们认为,不同年龄患者非杓型血压的产生机制不完全相同,年轻高血压患者中水钠潴留、容量负荷增加可能是更重要的机制,因此,需要进一步明确此类患者中是否存在盐摄入过多以及醛固酮增高。
非杓型血压与心脑血管事件风险增加有关[5],而睡前服用降压药物可显著降低上述风险[16]。尽管较多证据提示非杓型血压患者心室肥厚、颈动脉内中膜增厚、蛋白尿、肾功能下降更重[4-5,17-18],但仍有一些研究结果为阴性[15],这可能与研究对象的年龄、种族、基础疾病、血压水平等特征的差别有关。目前尚无针对40 岁以下患者非杓型血压与靶器官损伤的研究。本研究中非杓型组心肾靶器官损伤更重,而日间血压及多种临床基线与杓型组相当,校正全天血压后夜间血压下降率与心肾损伤指标仍显著相关,证实了血压节律异常在年轻患者中与靶器官损伤的相关性,也与既往我国患者中血压节律异常与LVM 指数升高[19]、肾功能损伤[20]相关的研究结果一致。对于非杓型节律的年轻高血压患者,尽管总体预后风险不高,仍需积极纠正诱因、调整给药方案,同时重视对靶器官的保护。
本研究局限:本研究为单中心横断面研究,有必要进一步开展前瞻性研究验证血压节律异常对靶器官损伤和心血管事件的预测价值,并通过干预性研究(如改变服药时间)探索恢复血压节律在减少年轻高血压患者的靶器官损伤和心血管事件的价值。
本研究显示在我国年轻高血压患者中,非杓型血压患者心肾靶器官损伤程度更重,夜间血压下降率是发生左心室肥厚的独立影响因素,评估血压节律异常将有助于年轻高血压患者预后的精准危险分层。
利益冲突:所有作者均声明不存在利益冲突

