椎体发育不良型Ehlers-Danlos综合征一例报告及文献复习
乔 飞 蒋 飞 孙 琳 孙保胜
Ehler-Danlos 综合症(Ehlers-Danlos syndrome,EDS)是一种罕见的遗传性疾病,该病发病率低,为1/560 000~1/5 000[1]。丹麦的皮肤科医生Ehlers和法国的Danlos医生分别于1901年和1908年报道了该疾病,主要表现为全身皮肤及结缔组织弹性过度增加。EDS患者会出现运动发育迟缓、运动能力差、步态异常等运动障碍表现,其中弹性皮肤过度、关节活动度异常增高及反复血肿被称为EDS三联征[2,3]。本文报道1例椎体发育不良型EDS(Spondylodysplastic EDS,spEDS)病例,并进行文献复习。
一、病例资料
患儿女,7岁,因“患儿家长发现双下肢及脊柱发育异常伴运动发育迟缓6年半”入院,于2012年8月20日到大连市儿童医院骨科门诊就诊,首次发现右髋关节脱位(图1A)。患儿出生后运动发育比同龄儿童明显迟缓,精神发育基本正常。无特殊既往史。系头胎头产,孕期检查未发现异常,孕39周,顺产,出生体重3.26 kg。运动发育史:患儿5.5月龄学会抬头,8月龄学会坐,12月龄学会爬,17月龄学会站立,28月龄学会扶物行走,35月龄学会独立行走。现7岁,呈摇摆步态,不能慢跑。父母非近亲结婚,家族亲系3代无类似疾病史。查体神志清楚,两眼距略宽,鼻背宽平,皮肤柔软略松弛,腕、踝关节活动度较同龄儿童明显增大,拇指可被动过度背伸(图2A);双肺部呼吸音清、对称,心音有力,无杂音,腹部无压痛,肋下未触及肝、脾。四肢肌力减弱,四肢肌张力减低,四肢无触痛,肢体诸关节活动度增大,右髋关节Ortolani征(+),Trenderlenberg试验(+),左髋关节Ortolani征(-),Trenderlenberg实验(-)。患儿呈摇摆步态。脊柱侧凸畸形,双肩不平衡,Adam试验(+),右侧胸背部和左侧腰背部高于对侧,呈剃刀背畸形(图2B,图2C)。巴氏征、克氏征等病理反射(-)。胸廓轻度畸形,胸骨下端凹陷,凹陷深度约1.0 cm(图2D)。
X线片提示右髋关节脱位,左髋关节发育不良(图1B)。脊柱胸段以T8为中心右侧凸,腰椎以L2为中心左侧凸, 不同椎体位置分别为Cobb’s角36°(T6-T11)、 58°(T11-L4),腰椎右侧凸,矢状面 T11-L2 呈后凸畸形,Cobb’s 角 20°,总体躯干平衡尚可,T1-CSVL(T1 椎体中点至骶中线距离) 1 cm,脊柱 X 线正位片可见 L3,L4有椎体旋转的表现。
范德瑞尔遗传学分析结果提示B3GALT6基因(NM_080605.3)杂合突变: ①B3GALT6基因c.92_154del63杂合突变,父源; ②B3GALT6基因c.749>(p.A250V)杂合突变,母源。诊断:椎体发育不良型EDS(早衰EDS2型)。患儿于2012年8月诊断为右髋关节脱位,左侧髋关节半脱位,行右髋关节闭合复位+蛙式支具外固定术,术后恢复不佳(图1A,图1B)。分别于2017年3月、2017年12月行右侧髋关节和左侧髋关节切开复位+骨盆Salter截骨+石膏固定,两次术中见双侧股骨头发育膨大,髂骨骨质疏松且髂骨厚度较正常患儿薄,关节囊松弛且较薄(与发育性髋关节脱位比较),术后双侧髋关节复位良好(图3A,图3B,图3C)。
患儿为早发型脊柱侧凸,采用Mehta系列石膏矫形5次,以控制脊柱侧弯的进展,改善呼吸、心脏和其他脏器的功能,减少脊柱侧弯和手术治疗对其生长发育的影响,目前采用支具维持脊柱矫形效果(图4A,图4B,图4C)。
二、Ehlers-Danlos综合征分型及诊断标准
(一) Ehlers-Danlos综合征分型
男性Ehlers-Danlos综合征(Ehlers-Danlos Syndrome,EDS)发病率高于女性,常有家族遗传史。本病的发病与胶原蛋白的合成、代谢有关,胶原蛋白对稳定组织细胞结构和发挥功能的意义较大[4,5]。根据缺失蛋白亚型的不同,Mckusick(1972)分类法认为EDS至少可以分为11型,其中Ⅰ型、Ⅱ型、Ⅲ型、Ⅳ型、Ⅷ型、Ⅺ型为常染色体显性遗传;Ⅳ型(部分)、Ⅵ型、Ⅶ型、Ⅹ型为常染色体隐性遗传;ⅤⅨ型为X连锁隐性遗传[6]。根据临床差异可以区分出6种临床亚型及诊断标准(表1),包括: ①经典型; ②关节肌肉活动异常增高型; ③血管型; ④脊柱后凸型; ⑤关节松弛型; ⑥皮肤脆弱型[2,7]。2017年Malfait等结合临床及分子学机制,又将EDS分为13个亚型(表2)[8]。
椎体发育不良型EDS(spondylodysplastic EDS,spEDS),曾被称为早衰型、早衰2型、椎体畸形型EDS,为常染色体隐性遗传。该分型目前已明确的基因异常包括:B4GALT7[9,10]、B3GALT6[10,11]、SLC39A13[10,12]。其中B4GALT7、B3GALT6基因可导致糖胺聚糖β-1,4半乳糖基转移酶-7、β-1,4半乳糖基转移酶-6合成异常(disorders of glycosaminoglycan biosynthesis);SLC39A13基因由于补体路径紊乱(disorder of complement pathway)导致锌指蛋白13(ZIP13)合成异常。

图1 A:患儿6个月时骨盆正位X线片,诊断右髋关节脱位; B:患儿3岁时骨盆正位X线片,诊断右髋关节脱位,左髋关节发育不良

图2 患儿外观照片 2A:患儿小关节活动度明显增大; 2B:背侧外观照,脊柱侧凸畸形,双肩不对称; 2C:Adam试验(+); 2D:患儿漏斗胸畸形,表现为胸骨下端凹陷 图3 患儿影像学检查图片 3A:患儿5岁1个月时骨盆正位X线片,右髋关节行切开复位+Salter截骨术后,髋臼覆盖良好,可见干骺端扩张、股骨头骨骺发育不良; 3B:患儿5岁10个月时骨盆正位X线片,行左髋关节切开复位+Salter截骨术,左髋关节复位良好; 3C:患儿6岁9个月时骨盆正位X线片,双侧截骨愈合,取出克氏针后,双侧髋关节复位好
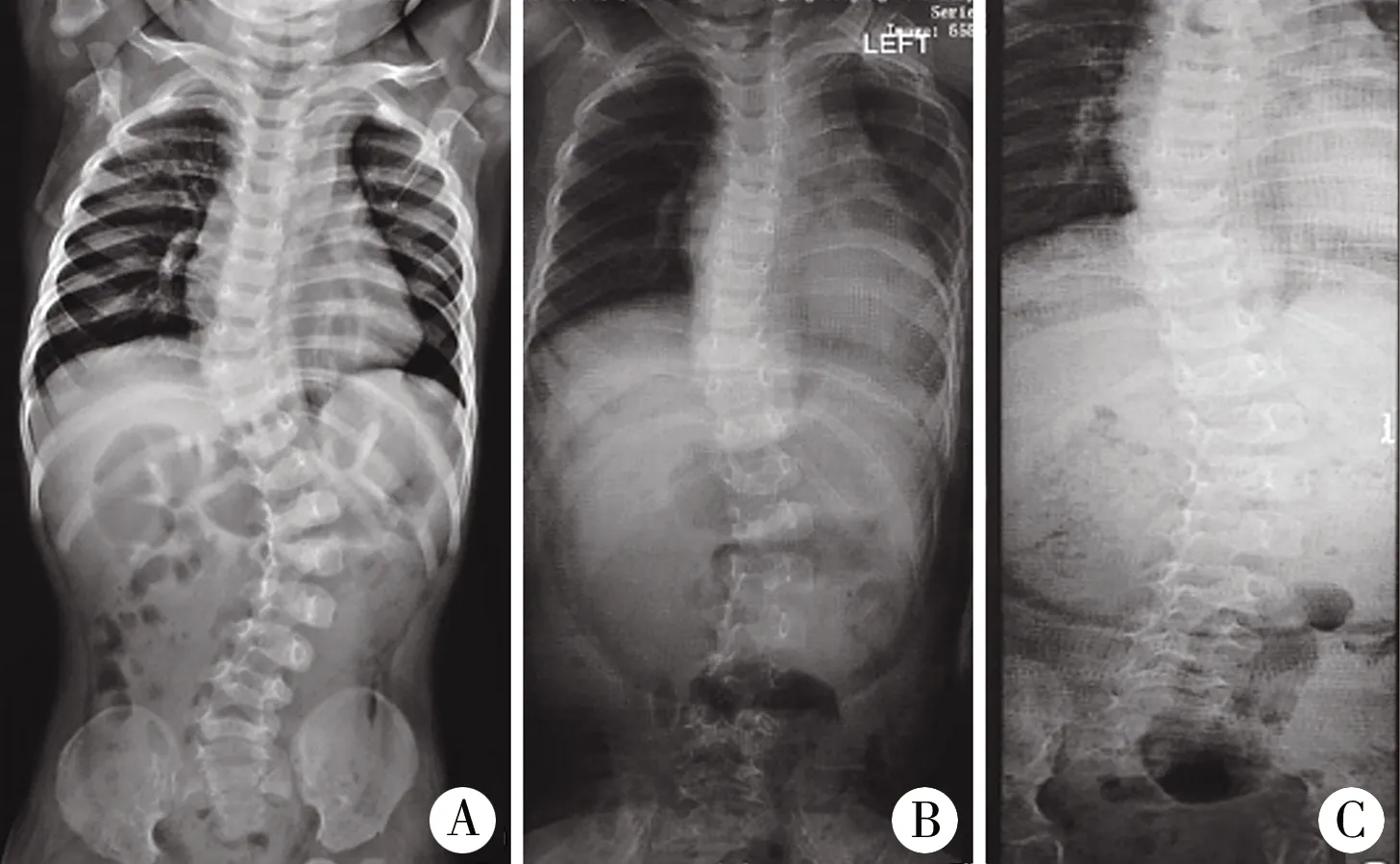
图4 患儿5岁10个月时,诊断为椎体发育不良型Ehlers-Danlos综合征 A:采用Mehta方法石膏矫形之前的脊柱全长正位X线片 Cobb’s角分别为36°(T6-T11),58°(T11-L4); B:第二次石膏矫形后脊柱全长正位X线片效果Cobb’s角16°(T6-T11),28°(T11-L4); C:第五次石膏矫形后脊柱全长正位X线片效果Cobb’s角20°(T6-T11),36°(T11-L4)
(二)诊断标准
1. spEDS的主要诊断标准: ①身材矮小(儿童期); ②肌张力减低(可以是严重的先天发病也可以是轻微后期发病); ③肢体弯曲畸形。次要诊断标准: ①皮肤松弛、柔软、面团感; ②扁平足; ③运动发育迟缓; ④骨质疏松; ⑤认知发育迟缓[8]。
2. spEDS最少诊断条件包括:身材矮小(儿童期)或肌张力减低(可以是严重的先天发病也可以是轻微后期发病)+特殊影像学和至少3个次要临床标准,但是最终确定诊断还要靠基因学检测,包括B4GALT7、B3GALT6、SLC39A13基因的异常表达。
本例患者符合临床诊断标准,包括肌张力减低+特殊影像学表象(扁平椎、椎体前喙、短髂骨、小转子突出、髋臼发育不良、干骺端扩张、股骨头骨骺发育不良、肘关节错乱、桡骨头脱位、长骨弯曲、骨质疏松症、多发骨折、颅缝早闭和尺桡骨融合)+次要临床标准(脊柱后凸畸形,关节松弛伴脱位,骨质疏松)+B3GALT6基因学诊断。spEDS为常染色体隐性遗传,该患儿的B3GALT6基因是由父源c.92_154del63和母亲c.749C>T(p.A250V)杂合突变导致的基因异常,患儿的父母均未发病。
(三)鉴别诊断
1. 马凡综合征 又名蜘蛛指(趾)综合征,是由原纤维素-1(FBN-1)编码基因突变所致,FBN-1是广泛分散的具有多种功能的细胞外基质成分,由于基因突变改变了这种细胞外基质成分而发生多个器官、系统的异常。主要临床表现:身材高瘦,四肢细长,手指和脚趾细长,呈蜘蛛脚样外观,由于晶状体结缔组织无力,出现晶状体脱垂、异位等,会导致高度近视和白内障;主要出现大动脉中层弹力纤维发育不良,主动脉或腹主动脉扩张,形成主动脉瘤或腹主动脉瘤[13]。
2. Leoys-Dietz综合征(LDS) 主要表现以血管病变、骨骼异常、头颅颜面及皮肤的症状为主。一型LDS主要临床表现包括:颅缝早闭、小脑扁桃体下疝(Chiari畸形)、马蹄内翻足畸形、动脉导管未闭、动脉根部的动脉瘤和剥离。二型LDS表现与EDS相似,为皮肤易破损、天鹅绒样皮肤、皮肤营养不良性瘢痕、子宫破裂和周围动脉血管瘤或剥离。LDS的平均病死年龄为26岁。发生的TGFBR1和TGFBR2基因突变为常染色体显性遗传。LDS第三型与血管和骨关节炎有关,会伴有血管症状及骨关节炎。LDS第四型与血管、骨骼和皮肤有关,1%LDS患者属于此型[14]。
3. Cutis laxa综合征(CLS) 病因为皮肤弹性纤维网的缺失或分裂,主要表现为皮肤过度伸展,但是皮肤并不存在脆性增加或者愈合异常,但会伴有肺、心血管、消化道的异常。CLS的具体类型包括常染色体显性对应ELN基因、常染色体隐性对应fibulin-4基因、fibulin-5基因、ATP6V0A2基因和PYCR1基因和X染色体遗传对应ATP7A基因三类[15-17]。
讨论EDS影响全身多个系统、症状多样,治疗非常困难,需要多学科联合治疗。EDS治疗以对症治疗为主,平时注意保护,避免剧烈运动及意外伤害。物理治疗有利于存在肌张力减低和运动障碍的患者,游泳等非负重锻炼也可以考虑。必要的支具、颈托、夹板、热疗等可以改善患者生活质量,提高活动能力。要尽量坚持对症治疗,延迟手术时间[18]。非甾体抗炎药物赛来昔布是比较安全的,但是效果一般,阿片类药物具有良好的效果[19]。除血管型可因为血管或消化道破裂出血、气胸或者血气胸、产妇出现子宫破裂等危及生命外,其余类型预后良好[22-22]。
系列石膏矫正能够很好地控制脊柱侧凸进展,延迟手术时间,为手术创造更好的条件。Risser[23]最早报道三点加压原理的系列石膏治疗脊柱侧凸,Mehta[24]进一步改良了此方法。有研究报道了先天性脊柱侧凸患者经过系列石膏,有效控制了Cobb角的增加,脊柱长度持续增长[25,26]。行连续石膏治疗的早发性脊柱侧凸患儿可以纠正Cobb角,对于大年龄及侧弯严重的患儿虽无法达到治愈的效果,但可以延缓手术时间,降低手术风险及难度,并改善发育[27]。对于spEDS患者应用石膏矫正治疗的报道较少。本病例患儿的脊柱侧弯采用了Mehta系列石膏矫形,采用Mehta方法行石膏矫形之前脊柱正位Cobb’s角36°(T6-T11),58°(T11-L4);第二次石膏矫形后效果Cobb’s角16°(T6-T11),28°(T11-L4);第五次石膏矫形后效果Cobb’s角20°(T6-T11),36°(T11-L4)。通过石膏矫形控制侧弯进展,为其生长发育提供更多的时间,同时推迟手术时间。
薛旭红报道1例Ⅵ型EDS(脊柱后侧凸型EDS)行后路矫形内固定脊柱融合术,融合节段为T10-L5,术后疼痛缓解,畸形得到满意矫正,重建了矢状面平衡[28]。Babenhorst等[29 ]报道了6例行脊柱后路矫形固定的脊柱侧后凸型EDS,2例出现切口感染,1例出现腹腔出血导致死亡,1例因内固定失败多次手术。不建议患有EDS的患者行前路手术,因为可能造成大血管破裂等严重并发症[30]。
Salter截骨术自1961年Salter医生设计并应用于临床以来,在临床中应用广泛[31]。该术式是通过以耻骨联合为铰链进行的髂骨完全性截骨,以改变髋臼的方向,达到增加髋臼对股骨头覆盖包容的目的,髋臼的形态与结构并不发生改变,由于截骨后骨盆不稳,所以需要使用内固定来达到稳定的目的。Dega截骨术和Pemberton截骨术也是髋脱位的常用术式。与Salter截骨不同,后两种术式均不同程度地改变了髋臼的形态和容积。对于spEDS患儿,由于骨质发育差,改变髋臼形态会造成头臼的进一步不匹配,并发症要比Salter截骨更容易出现。双侧同时行骨盆截骨可能导致骨盆环不稳定及内固定失败。李海冰等[32]采用分期Salter截骨术治疗儿童双侧发育性髋关节脱位,获得了较好的髋关节功能和影像学结果。孙庆增等[33]认为,双侧同时行Salter骨盆截骨与分次Salter骨盆截骨远期疗效相似,对治疗发育性双侧髋脱位安全有效。本患儿通过分期行Salter骨盆截骨术,术后随访2年髋臼指数、股骨头覆盖率、双下肢力线均获得满意效果。
总之,了解EDS三联征和临床分型可以更好地指导临床诊断和治疗,但是该疾病各亚型的临床表现交错,很难根据临床表现确定亚型,需要结合基因诊断确诊。目前尚无治愈EDS的方法,需要多学科联合对症治疗。对于需要手术的患者,宜尽量推迟手术的时间。此外,为了避免严重出血等危险并发症的发生,术前心血管评估也很重要。

