抗生素的不良反应护理分析与探讨
[摘要] 目的 探究不同护理干预对抗生素用药后不良反应发生率的影响。方法 方便选择2015年1月—2019年10月140例于该院接受抗生素类药物治疗的患者作为该次的观察对象,分组方法为随机数字表法,每组患者70例。对照组给予常规护理,观察组实施预防护理,对比干预后不良反应发生率。结果 经干预后,观察组与对照组不良反应发生率分别为4.29%、24.29%,且为观察组较低,差异有统计学意义(χ2=11.433,P<0.05);在20例不良反应发生情况中分析,喹诺酮类药物占总不良反应发生率中最高为(40.00%),其次为青霉素类(25.00%)、先锋类(20.00%)以及其他(15.00%)。结论 对接受抗生素用药治疗的患者行预防性护理干预可有效降低用药后不良反应发生率。
[关键词] 不良反应发生率;抗生素;预防护理;干预效果
[中图分类号] R47 [文献标识码] A [文章编号] 1674-0742(2020)09(b)-0175-03
Nursing Analysis and Discussion on Adverse Reactions of Antibiotics
ZHANG Yu-ying
Pharmacy Department, Liaocheng Maternity and Child Health Hospital, Liaocheng,Shandong Praovince,252000 China
[Abstract] Objective To explore the influence of different nursing interventions on the incidence of adverse reactions after antibiotics. Methods From January 2015 to October 2019, 140 patients who received antibiotic treatment in the hospital were convenienty selected as the observation objects for this time. The grouping method was random number table method, with 70 patients in each group. The control group was given routine care, and the observation group was given preventive care, and the incidence of adverse reactions after intervention was compared. Results After intervention, the incidence of adverse reactions in the observation group and the control group were 4.29% and 24.29%, which were lower in the observation group, and the difference was statistically significant (χ2=11.433, P<0.05); in 20 cases of adverse reactions In the analysis of the occurrence of reactions, quinolones accounted for the highest incidence of total adverse reactions (40.00%), followed by penicillins (25.00%), pioneers (20.00%) and others (15.00%).Conclusion Preventive nursing intervention for patients receiving antibiotic therapy can effectively reduce the incidence of adverse reactions after medication.
[Key words] Incidence of adverse reactions; Antibiotics; Preventive care; Intervention effect
正常情況下,抗生素用药具有较高的安全性,但随着近年来抗生素滥用,导致部分患者在接受抗生素治疗后出现耐药菌感染,进而出现不同程度、不同类型的不良反应。轻者仅是对治疗效果造成影响,严重者甚至威胁患者的生命安全[1-2]。经临床调查研究表明[3-5],全球约1/7的患者因用药不合理致死,且因抗生素用药所致的因素居多。故为了降低用药后不良反应发生率,有效的护理预防尤为重要。现为了分析将预防护理应用于接受抗生素治疗的患者中对其不良反应发生率的影响情况,方便选取140例于2015年1月—2019年10月期间入院接受此类治疗的患者临床资料进行分析,现报道如下。
1 资料与方法
1.1 一般资料
方便选择140例于该院接受抗生素类药物治疗的患者作为该次的观察对象,分组方法为随机数字表法,每组患者70例。对照组患者中女性38例,男性32例;年龄18~59岁, 平均年龄(37.02±2.54)岁;患病类型:消化系统疾病者27例,泌尿系统疾病者20例,呼吸系统疾病者23例。观察组患者中女性37例,男性33例;年龄18~60岁, 平均年龄(38.11±2.60)岁;患病类型:消化系统疾病者28例,泌尿系统疾病者21例,呼吸系统疾病者21例。确保两组患者的临床资料(患病类型、性别以及年龄)上均差异无统计学意义(P>0.05),具有可比性。该研究治疗同意书已被患者及其家属签署,且经过医院伦理委员会批准。
1.2 方法
对照组给予常规护理,即指导患者正确用药,用药量、用药方式、用药时间以及用药注意事项需严格遵医嘱执行。
观察组实施预防护理,对以往临床用药后发生的不良反应进行总结、分析,主要原因为以下几点:①高龄者或儿童其免疫力低下,药物耐受程度较差,用药后较易发生不良反应;②患者用药期间未严格遵守用药注意事项,因饮酒而诱发不良反应发生;③患者为遵医嘱进行用药,用药期间私自加用其他药物或增大了给药剂量而诱发了不良反应发生;④患者为易过敏体质;⑤患者治疗期间负性情绪较重,导致用药后发生的不良反应加重。根据上述不良反应发生原因进行针对性的预防干预:①对于高龄者或儿童,可结合其患病程度、身体状况、合并基础疾病等多方面综合考虑调整服药剂量,用药后对患者的耐药情况密切观察,以便于及时发现异常;②向患者及其家属说明遵守用药注意事项的必要性,用药期间不可饮酒,嘱托其用药期间一旦发现异常应及时通知医护人员,及时给予相应的处理;③强化对护理人员的药理知识培训,以便于护理人员能对患者的用药进行辅助干预,指导患者合理联合用药,并与患者讲明按量用药的必要性;④用药前对患者进行药敏试验,确保无过敏反应后才可给药;⑤强化与患者的沟通,了解患者的内心需求,尽可能满足患者的合理需求,通过健康教育等方式缓解其负性情绪,提高其治疗依从性;⑥过敏反应发生后的紧急护理:若患者过敏皮试结果为阴性且无过敏史,则可正常配药,行静脉穿刺将药物缓慢注入,如药物刚注入患者体内即出现大小便失禁、呼吸不畅、胸闷、出冷汗、皮疹等情况,并伴有咽喉不适、口唇发绀等异常表现,必须立即将药物撤除,让患者平躺,吸氧,联系医师,给予1 mL 0.1%的盐酸肾上腺素(批准文号:国药准字H12020526)进行皮下注射,并遵医嘱给予相应的抗过敏性休克等急救药物服用,控制病情进展,待患者面色恢复正常,生命体征平稳后,再留院观察1 d后再让其离开。如梅毒患者应用青霉素类药物进行治疗后,也会伴有心跳加速、寒战、肌痛、咽痛、全身不适等不良症状,需强化对此类患者的观察,对青霉素过敏症状与赫氏反应进行区分。
1.3 观察指标
对比两组用药后不良反应(喉水肿、高血压、呼吸不畅、寒战、恶心或呕吐、高热、皮疹)发生率情况。导致不良反应发生的药物种类(喹诺酮类、先锋类、青霉素类以及甲硝唑等)以及不良反应发生类型。
1.4 统计方法
对该研究内所涉及数据进行统计分析时均采用SPSS 20.0统计学软件计算,计数资料用[n(%)]表示,组间比较进行χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 复苏期不良反应发生情况
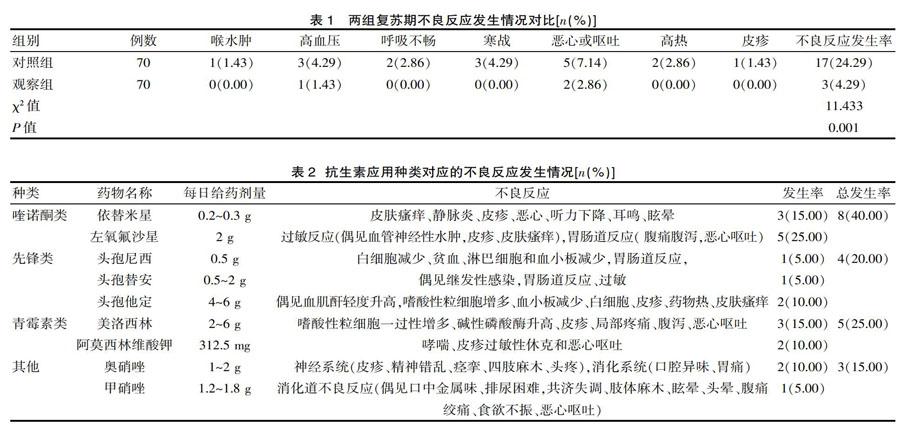
经干预后,两组不良反应发生率差异显著,且为观察组较低,差异有统计学意义(P<0.05),见表1。
2.2 抗生素应用种类对应的不良反应发生情况
在20例不良反应发生情况中分析,喹诺酮类药物占总不良反应发生率中最高为(40.00%),其次为青霉素类(25.00%)、先锋类(20.00%)以及其他(15.00%)。见表2。
3 讨论
抗生素是由高等动植物或微生物(放线菌属、真菌、细菌)等生活期间生成的代谢产物,具有一定的抗病原体活性,属于目前临床应用率最高的抗菌药物[6-7]。但此类药物属于一把双刃剑,如利用合理,可有效起到抗感染、抗菌效果,使患者的痛苦得以缓解,对患者的病情有效控制,进而保障患者的健康[8-10]。但如利用不当,其不良反应会诱发机体出现不同程度的不良反应,不利于患者的康复,甚至对患者造成生命威胁。故在此类药物的应用期间,合理的护理干预尤为重要[11-12]。
该研究表明,在20例不良反应发生情况中分析,喹诺酮类药物占总不良反应发生率中最高为(40.00%),其次为青霉素类(25.00%)、先锋类(20.00%)以及其他(15.00%)。结合该研究结果进行分析,抗生素用药后,喹诺酮类抗生素更易诱发不良反应发生,故在临床可酌情减少此类抗生素的用药频率,如必须应用此类药物治疗,需强化在用药期间的护理观察。且对给药后不良反应发生的表现进行分析,多数以胃肠道反应为主。故在对胃肠道疾病患者治疗中,也需强化用药监护,并强化用药管理。该研究还显示,经护理干预后,观察组与对照组不良反应发生率分别为4.29%、24.29%,且为观察组较低(P<0.05)。这与闫燕[13]发表于《中国医药指南》上的《150 例急诊输液患者出现药物不良反应的护理分析》中的干预组患者的不良反应的发生率(2.5%)明显低于对照组患者的不良反应的发生率(4.8%)(P<0.05)一致。且提示了,强化对接受抗生素治疗的患者用药期间的护理干预,可显著降低用药后不良反应发生情况。究其原因,结合以往临床用药后发生的不良反应经验,制定针对性的预防护理,是在用药前,对患者严格进行药敏检测,根据药敏测定结果选择相应的抗生素进行用药,并结合患者的病情、基础资料等情况制定针对性的给药计划,对药物的用量严格控制,最大程度上降低用藥毒性,提高治疗安全性。护理人员应强化学习药理知识,对药物的作用及其用药后可能产生的不良反应详细了解,明确给药方法、给药途径、给药剂量、药物制剂、用药禁忌证、用药适应证以及抗菌谱等内容,以便于对患者做出正确的用药指导,提高用药安全性[14-15]。并在患者用药后加强监护,如有异常,可及时通知医师,及时停止用药或更换用药方案。
综上所述,给予接受抗生素治疗的患者行预防性护理干预效果显著,可有效提高用药安全性。
[参考文献]
[1] 徐萍.急诊输液患者抗生素药物不良反应原因分析及护理[J].实用临床医药杂志,2018,22(14):60-63.
[2] 钟琳.急诊输液患者120例抗生素药物不良反应原因及护理评价[J].临床合理用药杂志,2018,11(35):127-128.
[3] 卢世敏.急诊输液患者抗生素药物不良反应原因分析及护理临床策略研究[J].中国实用医药,2017,12(15):177-178.
[4] 夏海兰.106 例急诊输液患者抗生素药物不良反应原因分析及护理[J].航空航天医学杂志,2016,27(4):529-530.
[5] 陈智萍.180 例急诊输液患者抗生素药物不良反應原因分析及护理措施[J].吉林医学,2015,36(16):3621-3622.
[6] 王丽娟.抗生素药物临床应用不良反应的回顾性分析[J].影像研究与医学应用,2017,1(18):180-181.
[7] 许小萍.急诊输液患者抗生素药物不良反应原因分析及护理[J].中外女性健康研,2015(8):116.
[8] 陈美清,赵爱真,刘爱平.抗菌药物急诊患者静脉输液用药致不良反应的原因分析与对策[J].抗感染药学,2016(5):69-71.
[9] 胡江敏.抗菌药物急诊输液患者致不良反应原因分析及其护理对策[J].抗感染药学,2016(4):832-834.
[10] 路雅芝,李虹.急诊输液室药物不良反应的应急护理方法探讨[J].中外女性健康研究,2017,25(18):136,145.
[11] 王爱丽.178例急诊输液患者抗生素药物不良反应原因分析及护理[J].海南医学,2011,22(16):138-140.
[12] 杨建兰,王凤艳.探析急诊输液室患者药物不良反应的原因及应急护理措施[J].临床医药文献电子杂志,2017,4(59):11615,11617.
[13] 闫燕.150 例急诊输液患者出现药物不良反应的护理分析[J].中国医药指南,2015,13(17):236-237.
[14] 刘俊华.200例急诊输液患者抗生素药物不良反应原因分析及护理[J].大家健康旬刊,2016,10(8):396-398.
[15] 贾桂玲,王燕.急诊输液患者抗生素药物不良反应发生原因及护理措施分析[J].中国实用医药,2019,14(29):123-124.
(收稿日期:2020-06-17)
[作者简介] 张玉英(1977-),女,本科,主管护师,研究方向:护理实践与管理。

