上消化道穿孔术后早期序贯性肠内营养支持的效果观察
何承龙,昝建宝,宋康颉,徐爱忠,苗 祥
安徽医科大学附属安庆医院 普外科,安徽安庆 246000
上消化道穿孔是临床常见的急腹症之一,急诊手术是治疗上消化道穿孔的常见而有效的方法,术后患者因腹膜炎、手术刺激、长时间禁食等导致肠道功能减退及菌群移位,对生命健康造成巨大威胁。在快速康复外科理念(enhanced recovery after surgery,ERAS)的指导下,术后早期肠内营养(early enteral nutrition,EEN)能更快地恢复肠道功能,稳定肠道微生态的平衡[1]。而序贯性早期肠内营养 (sequential early enteral nutrition,SEEN)能更好地减轻肠道负担,更快地改善患者术后的营养状况,近年来在外科临床上得到广泛的应用[2]。本文通过对我院2017年1月- 2019年4月收治的71例上消化道穿孔患者的临床资料进行回顾性分析,分析早期序贯性肠内营养支持对患者术后并发症及疗效的影响。
对象与方法
1 研究对象 选取安徽医科大学附属安庆医院普外科2017年1月- 2019年4月收治的上消化道穿孔患者71例。按随机数字表法分为两组:观察组36例,男33例,女3例,年龄15 ~81(53.4±18.0)岁,胃窦溃疡穿孔5例,十二指肠溃疡穿孔31例;对照组35例,男32例,女3例,年龄15 ~ 79(53.2±17.1)岁,胃窦溃疡穿7例,十二指肠溃疡穿孔28例。纳入标准:1)诊断为胃十二指肠溃疡穿孔;2)急诊行腹腔镜穿孔修补术。排除标准:1)合并严重多器官功能障碍综合征或多脏器衰竭;2)开腹手术;3)术中快速病理证实为恶性肿瘤穿孔。本研究已由我院伦理委员会批准且患者知情同意。
2 外科治疗 根据患者病史、临床表现及辅助检查初步诊断上消化道穿孔,通过腹腔镜手术探查,术中取组织活检送快速病理,排除恶性肿瘤后行单纯穿孔修补术治疗。两组手术均由经验丰富的主治医生操作,手术步骤流程基本相同。术后均采用基础治疗,包括胃肠减压、抗感染、抑酸护胃、营养支持、调节电解质及酸碱平衡等,术后要求患者适当进行床上活动,并在帮助下逐步过渡到下床活动。
3 营养支持 1)观察组:患者术前留置液囊空肠营养管,术中将营养管调整至空肠。术后第1天开始经空肠营养管缓慢滴注葡萄糖氯化钠注射液250 ml,若患者耐受良好,术后第2天利用输液泵滴注短肽型肠内营养剂500 ml,采用斜坡体位,在适宜温度下先慢后快地输注,剂量逐日增加,直至增至1 500 ~ 2 000 ml/d,热量不足的部分利用肠外营养(parenteral nutrition,PN)补充。从术后第5天开始加入整蛋白型肠内营养剂(能全力,纽迪希亚公司生产),直至达到目标量,保证最终能量为50 ~ 60 kCal/(kg·d)。患者如出现腹胀、腹痛等不耐受症状,停止输注6 ~ 12 h,恢复后继续输注,患者均完成治疗。2)对照组:患者术前留置普通胃管,待患者术后肛门通气后拔出胃管,术后给予全肠外营养(total parenteral nutrition,TPN)(卡文,1 440 ml/袋,华瑞制药公司生产)支持治疗。两组患者均在术后第7天根据情况逐渐过渡至自行进食,并减少肠内和肠外营养补充量,直至完全进口进食。
4 观察指标 1)营养指标:术前及术后第7天患者的体质量指数、前白蛋白及血清白蛋白。2)临床指标:患者术后肛门排气时间、住院时间、住院总费用及禁食期每日补液量。3)术后并发症:患者术后并发症的分级参考Clavien-Dindo分级标准[3]。感染性并发症均经分泌物及体液细菌培养后证实,系指切口、肺部等器官细菌培养呈阳性。
5 统计学处理 采用SPSS18.0统计学软件进行数据分析。计量资料以-x±s表示,组间比较采用成组t检验,组内前后比较采用配对t检验。计数资料以例数及率表示,比较采用χ2检验。P<0.05为有统计学差异。
结 果
1 两组临床指标比较 两组性别、年龄、体质量指数及穿孔部位差异无统计学意义(P>0.05)。观察组术后肛门排气时间、住院时间、住院总费用及禁食期每日补液量均少于对照组(P<0.05)。观察组术后并发症发生率低于对照组,但差异无统计学意义(P>0.05)。见表1。
2 两组营养指标比较 术后第7天两组营养指标较术前均有升高(P<0.05);观察组体质量指数、血清白蛋白及前白蛋白的升高幅度显著高于对照组(P<0.05)。见表2。
讨 论
上消化道穿孔是胃肠外科最常见的急腹症之一,多数由胃十二指肠溃疡或异物锐性损伤引起,特点是发病急、病情重和死亡率高,常需外科干预或手术治疗,本研究均采用腹腔镜穿孔修补术,因腹腔镜手术相较于开腹手术,有减轻患者痛苦、加快术后康复、减少术后并发症发生率等优点[4]。
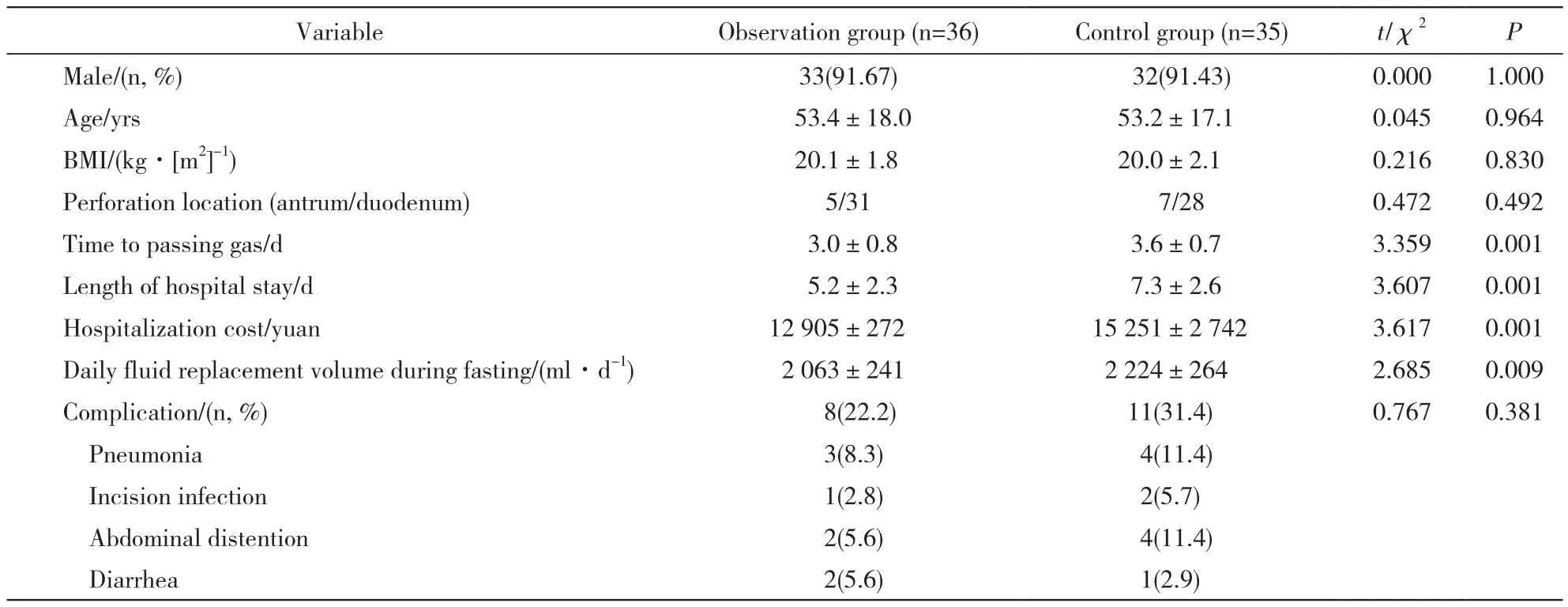
表1 两组患者临床指标、并发症比较Tab. 1 Comparison of baseline characteristics, clinical indicators and complication between the two groups
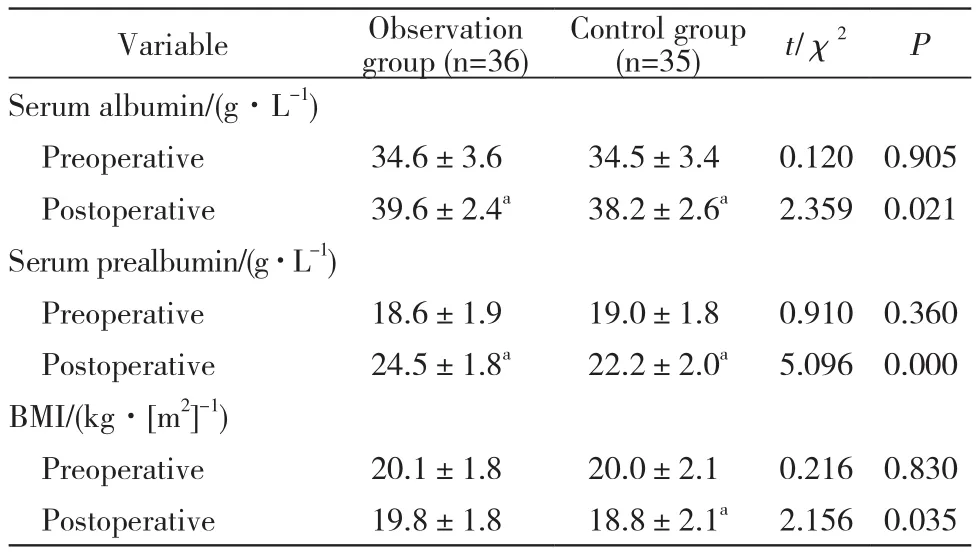
表2 两组手术前后营养指标和体质量变化比较Tab.2 Comparison of nutritional index and weight change before and after operation between the two groups
由消化性溃疡引起的穿孔患者通常伴有长期溃疡病史,既往饮食无节律,胃肠道功能紊乱,不能有效吸取营养,导致大多数患者尤其是老年患者身体长期处于营养不良的状态[5]。发病早期患者机体处于分解代谢大于合成代谢状态,穿孔后大量消化液及胃内容物流入腹腔,对腹腔造成严重污染,消化道黏膜水肿,造成消化道的吸收障碍,同时营养不良可导致患者机体免疫功能障碍,导致术后并发症的风险增加[6]。因此,术后早期合理有效的营养支持显得尤为重要。
现代研究表明,腹部手术后数小时小肠即可恢复蠕动,术后6 ~ 24 h内就可以对患者实施早期肠内营养以改善患者的营养状况[7]。快速康复外科理念早已深入胃肠外科临床工作,而术后早期进行肠内营养是其中重要的组成部分[8-9]。有学者研究表示,给予上消化道穿孔患者术后早期肠内营养,较肠外营养能更好地促进术后康复,减少主要时间[10-11]。有学者的Meta分析显示,胃术后早期进食更利于患者康复,能显著减少住院时间[12]。还有学者研究表示,将ERAS应用于上消化道穿孔患者术后,可加速患者术后康复,降低并发症发生率,减轻患者痛苦及负担[13]。李晨等[14]研究显示,EEN联合PN与TPN有相同的营养支持结果,与TPN组相比,EEN+PN组患者排气和经口进食时间更早,住院时间更短。本研究中观察组的并发症发生率低于对照组,但结果无统计学差异,可能与本研究病例数偏少有关。
EEN有助于快速恢复肠道的正常生理功能,并且维持肠道上皮细胞的新陈代谢和更新,促进穿孔的愈合,还能帮助肠道微生态的恢复[15-16]。但由于术后早期胃肠道功能未完全恢复,吸收能力差,如果一开始便使用整蛋白型肠内营养剂,患者不耐受,会增加其不适程度,延长患者恢复时间,且改用或依赖肠外营养会增加患者感染的可能性。
有研究发现SEEN能减少患者不耐受症状,降低不耐受性[17]。SEEN是以氨基酸或多肽为主的制剂,随着患者肠道功能的恢复,逐渐添加以整蛋白为主的肠内营养,在整个治疗期间以先慢后快、先少后多的原则输注。SEEN是以蛋白水解物为主要氮源,可在肠上皮细胞通过低聚肽运输系统不加以消化被直接吸收,减少分解整蛋白的消耗,适用于早期胃肠道功能受损的患者。而短肽在肠黏膜蛋白质吸收过程中占主导地位,有效改善了血浆蛋白的水平。术后3 ~ 5 d随着胃肠功能的恢复,对整蛋白或纤维素的吸收能力也逐渐恢复,此时给予整蛋白肠内营养剂可使肠道最大限度地吸收蛋白质,还可以发挥膳食纤维保护肠黏膜屏障的作用,促进胃肠功能的蠕动[18]。有研究显示,对胃癌患者进行术后早期序贯性肠内营养,可明显促进患者肠道功能恢复,减少腹痛、腹泻等并发症的发生[19-20]。
本研究结果显示,观察组患者术后7 d的血清白蛋白及前白蛋白均较术前有所升高,观察组升高幅度显著高于对照组,而体质量减轻幅度低于对照组(P<0.05)。在临床指标方面,观察组患者术后肛门排气时间、住院时间、住院总费用及禁食期每日补液量均少于对照组(P<0.05)。本研究结果表明,术后SEEN对上消化道穿孔患者的康复有着促进作用。由于肠外营养的减少,住院时间及术后输液量也相应减少,仅根据病情需要适当补充输液,从而减轻患者的住院费用。
本研究也存在一些不足,如观察项目里欠缺了炎症和免疫指标;且本研究缺少SEEN对患者远期疗效及并发症等远期观察指标的分析。
综上所述,对上消化道穿孔患者术后早期进行序贯性肠内营养支持能更快地改善患者的营养状况,相比于全肠外营养,其可促进术后肠道功能的恢复,大大减轻了患者的经济负担,且本方法操作简便,适于在基层医院开展。

