高龄脆性髋部骨折保守治疗住院期间死亡因素分析
韩云毅 孙永青 康建国 赵大中 蒋育欣 任磊 邓超
(首都医科大学教学医院国家电网北京电力医院骨科,北京 100073)
髋部骨折是老年人最常见的骨折,在老年骨折中高达23.8%[1-4]。老年人髋部骨折多为脆性骨折,即由骨质疏松所引起,骨折后由于下肢活动不便,需卧床治疗。但长期卧床易发生坠积性肺炎、泌尿系感染、下肢深静脉血栓等卧床并发症,严重威胁患者的生命。手术治疗可迅速恢复骨折的连续性、减轻疼痛、改善髋部功能,从而早日离床活动,但仍有不少患者由于高龄、身体条件差无法耐受手术或者恐惧手术等原因选择保守治疗。国内外针对老年髋部骨折术后死亡原因及其相关因素的研究很多,但针对卧床保守治疗的研究不多。本研究回顾性分析75岁及以上行保守治疗的髋部脆性骨折患者的临床资料,研究住院期间的死亡原因及相关危险因素,为高龄脆性髋部骨折患者的治疗及预后提供一些借鉴。
1 资料与方法
1.1 一般资料
纳入标准:①年龄≥75 岁;②诊断为股骨颈骨折或股骨转子间骨折;③脆性骨折,无明显外伤或轻微外伤引起;④采取保守治疗;⑤病历及影像学资料完整。排除标准:①年龄<75 岁的患者;②病理性骨折患者;③严重暴力外伤所致骨折(如高坠伤、车祸等)的患者;④多发骨折,复合伤患者。
根据上述纳入与排除标准,回顾性分析2013年6月至2019 年5 月行保守治疗的75 例年龄≥75 岁骨质疏松性股骨颈骨折或股骨转子间骨折患者的临床资料。男27 例,女48 例;BMI 为13.3~32.9 kg/m2,平均(21.8±3.7)kg/m2;年龄为75~100 岁,平均(83.7±5.5)岁,年龄≥85岁者32例;其中股骨颈骨折37例,股骨转子间骨折38 例。住院时间1~204 d,平均42.2(10.0,65.0)d。伤前活动能力较好者38例,较差者37例。合并心血管疾病(高血压、心肌梗死、充血性心力衰竭等)54 例,呼吸系统疾病(肺部感染、慢性支气管炎、哮喘等)44例,神经系统疾病(脑梗死、痴呆等)25例,肾功能不全11例,消化系统疾病(胃炎、消化性溃疡、消化道出血等)10例,电解质紊乱(钾、钠、氯升高或降低)19例,糖尿病21例,合并上述两种及以上内科疾病者61例。伤前活动能力较好者(生活自理、可独自外出遛弯)38例,较差者37例。营养不良者(血清白蛋白<35 g/L、淋巴细胞计数<1.5×109/ml[5])33例。详见表1。
本研究经医院伦理委员会批准通过,所有纳入患者均签署相关知情同意书。
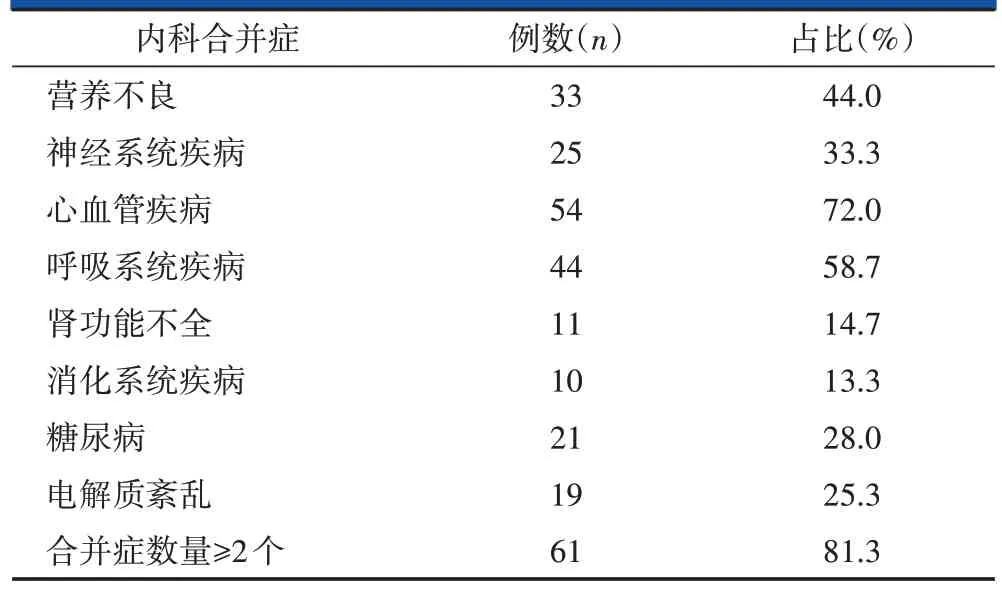
表1 75例患者的内科合并症情况
1.2 治疗方法
所有患者入院后完善相关检查,请麻醉科及其他专科会诊,评估手术及麻醉风险。75 例患者均选择卧床保守治疗。视患者病情予以骨牵引、皮牵引或丁字鞋制动,同时予以止痛、抗凝、抗骨质疏松治疗,加强卧床护理,积极防治卧床并发症。无严重并发症且病情稳定的患者可选择院外继续保守治疗,发生并发症的患者请相关科室会诊后进行处理,待病情稳定后出院。
1.3 研究方法
以患者死亡或出院为观察终点,将75 例患者根据生存情况分成生存组和死亡组。分析两组的死亡相关因素,包括年龄、性别、体重指数、骨折部位、住院时间、内科合并症、伤前活动能力以及血液学指标(包括白细胞计数、中性粒细胞计数、淋巴细胞计数、血红蛋白水平、血清白蛋白水平)。
1.4 统计学方法
采用SPSS 20.0软件进行统计学分析。计量资料采用Kolmogorov-Smirnov 检验是否符合正态分布,符合正态分布的组间年龄、BMI、白细胞计数、中性粒细胞计数、淋巴细胞计数、血清白蛋白水平的比较采用两独立样本t检验,以均数±标准差表示,不符合正态分布的组间住院时间比较采用Mann-Whitney U 检验,以M(QL,QU)表示,分析年龄、体重指数、住院时间和各血液学指标在两组间的差异。分类资料用频数和百分比表示,采用卡方检验比较两组间性别构成、骨折类型、伤前活动能力、营养状况、合并症情况的差异。最终对差异显著的因素采用多因素Logistic回归分析住院期间死亡的独立危险因素。以P<0.05为差异有统计学意义。
2 结果
根据患者住院期间的生存情况分为生存组54例、死亡组21 例,死亡率为28.0%。21 例死亡患者中16例死于呼吸系统疾病,4例死于心血管疾病,1例死于脑梗死。
2.1 单因素分析
死亡组和生存组的患者年龄、体重指数、住院时间以及入院时白细胞计数、中性粒细胞计数、淋巴细胞计数、血红蛋白水平,血清白蛋白水平等血液学指标的差异均无统计学意义(表2)。两组的性别构成、骨折类型、营养状态以及合并症情况的差异均无统计学意义(表3)。年龄≥85岁和伤前活动能力在两组间的差异有统计学意义。
2.2 多因素分析
对单因素分析有统计学差异的观察指标进行多因素Logistic 回归分析,结果显示患者年龄≥85 岁和伤前活动能力是高龄脆性髋部骨折患者行保守治疗住院期间死亡的独立危险因素(表4)。
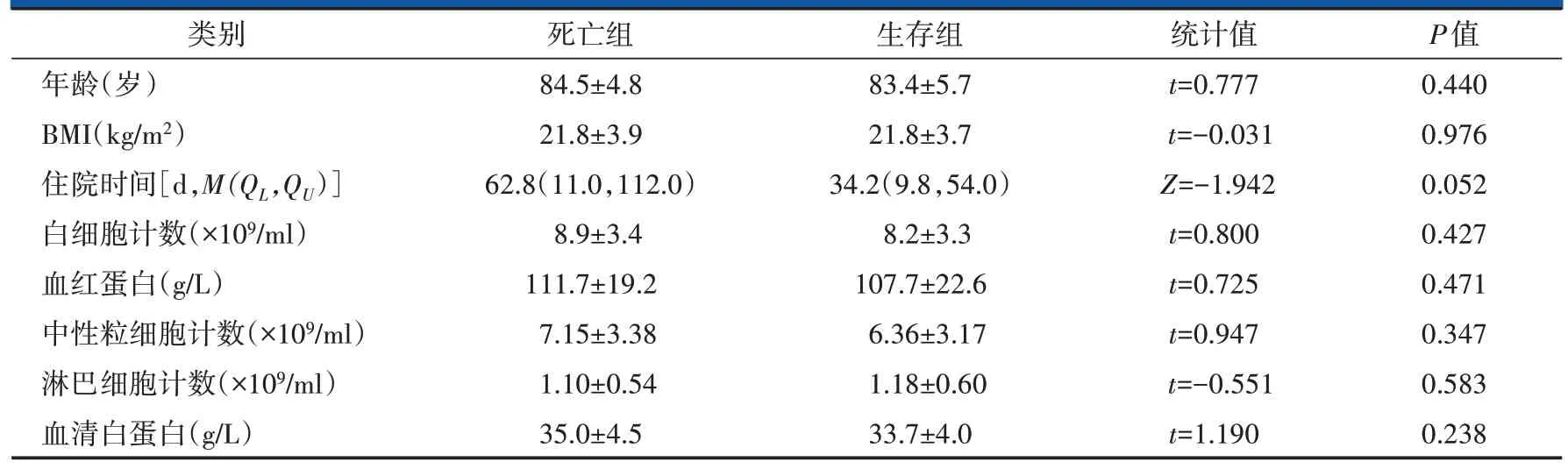
表2 单因素分析计量资料结果

表3 单因素分析计数资料结果
3 讨论
脆性髋部骨折是老年人最常见的骨折,由于伤后需长期卧床而易发生坠积性肺炎、泌尿系感染、下肢深静脉血栓等卧床并发症,严重威胁患者生命。积极手术明显改善髋部骨折的预后,但仍有不少老年患者会选择保守治疗。相对年轻的老年髋部骨折患者多选择手术治疗,而高龄、身体条件差患者因为无法耐受手术或者恐惧手术多选择保守治疗。因此,本研究针对年龄≥75岁的高龄患者进行研究。
3.1 年龄因素
高龄是患者进行保守治疗的主要原因之一。有研究报道高龄是髋部骨折患者死亡的独立危险因素,但年龄分组均低于80岁,且均有手术治疗,非完全保守治疗[4,5]。本研究的总体死亡率为28.0%,较老年髋部骨折的总体病死率30%[2,6]低。本研究中患者总体年龄偏高,平均年龄(83.7±5.5)岁,故以85岁为分界进行分析。本研究中死亡组年龄(84.5±4.8)岁,生存组年龄(83.4±5.7)岁,差异无统计学意义(P=0.440),进一步分组后85岁以上组死亡率40.6%,85岁以下组死亡率18.6%,差异具有统计学意义(P=0.036),且多因素回归分析显示年龄≥85岁是高龄脆性髋部骨折保守治疗死亡的独立危险因素。

表4 多因素Logistic回归分析
3.2 性别因素
很多研究发现男性是髋部骨折死亡的危险因素,但男性髋部骨折的发生率却较女性小[7-9]。考虑是老年女性由于绝经后骨质疏松较男性严重,发生脆性骨折的概率大,而男性由于吸烟、饮酒等不良习惯合并慢性支气管炎、心脑血管疾病的情况较女性多[7]。本研究中男性死亡率为40.7%,高于女性死亡率的20.8%,但差异无统计学意义(P=0.065),考虑是样本量较少所致,有待扩大样本量的进一步研究。
3.3 营养状况因素
目前临床上对患者营养状况的评估方法较多,尚无统一的“金标准”。体重指数、血清白蛋白水平、淋巴细胞计数和血红蛋白水平是临床常用的营养评价指标。因本研究所收集的临床资料有限,采用蛋白质-能量营养不良作为评估方式,即血清白蛋白<35g/L,淋巴细胞计数<1.5×109/ml定义为营养不良[3]。
本研究中死亡组和生存组的体重指数、血红蛋白水平、淋巴细胞计数、血清白蛋白水平的差异均无统计学意义。营养不良组的死亡率为24.2%,非营养不良组的死亡率为31.0%,差异无统计学意义。有研究认为低体重指数是骨质疏松症的危险因素,且易造成髋部骨折[10]。我国低体重指数(<18.5)老年人的死亡风险显著高于正常体重指数老年人[11],2010年我国老年人的低体重指数占比达到5.3%,并随着年龄的增长而上升[12]。本研究中两组间体重指数相差无几,考虑体重指数受年龄、性别影响大,不能准确反映机体组织与疾病的关系,且难以对机体近期和未来的营养状况变化进行判断[13]。
很多研究显示外周血淋巴细胞计数减低,贫血和低白蛋白血症与老年髋部骨折患者高死亡率相关[14-19]。本研究结果显示死亡与该三项指标无关,考虑与均采用保守治疗有关。本研究中患者采用保守治疗的主要原因是一般情况差、全身状况不佳,故血红蛋白水平,外周血淋巴细胞水平均低于正常范围。Forster 等[20]研究认为患者营养状况不佳与年龄增长有关。而髋部骨折患者营养状况整体较差,且80 岁以上老年患者尤为显著[21]。
3.4 伤前活动能力因素
伤前活动能力是患者身体状况的综合体现。有研究认为伤前活动能力可以反映患者的一般健康状况及认知能力,伤前活动能力差是髋部骨折患者6个月内死亡的独立危险因素[4]。Mazzola 等[22]认为伤前活动能力可作为预测髋部骨折患者长期死亡率的指标。本研究中,伤前活动能力较差的患者死亡率为43.2%,活动能力较好的患者死亡率为13.2%。单因素分析后差异有统计学意义,多因素分析认为伤前活动能力是高龄脆性髋部骨折患者保守治疗死亡的独立危险因素。
3.5 内科合并症因素
本研究按有无合并心血管疾病、脑血管疾病、呼吸系统疾病、消化系统疾病、肾功能不全、糖尿病以及电解质紊乱等内科疾病进行分组,分析比较两组间的死亡率。单因素分析认为各种内科合并症均无统计学差异。至少2 种合并症患者的死亡率为32.8%,1种合并症患者的死亡率仅为7.1%,但差异无统计学意义(P=0.054)。
本研究中首位死亡原因是呼吸系统疾病,多为肺部感染加重致呼吸衰竭,最终死亡。Chatterton等[23]的研究认为肺部感染是髋部骨折患者死亡的独立危险因素。王培文等[5]的研究认为肺部感染是髋部骨折患者死亡率的重要危险因素,但不是近期死亡的独立危险因素。刘军川等[24]的研究也提示肺炎是保守治疗后死亡的主要原因。由于患者髋部骨折保守治疗需要卧床,甚至不能坐起,咳嗽排痰困难,且卧床时间越长肺部感染的机会越大,最终危及生命。针对卧床患者,需加强肺部护理,勤拍背,常规予以雾化、化痰药物治疗以稀释痰液,以助于患者排痰。本研究认为患者甚至不需要严格卧床,早日坐起或者坐轮椅离床,但可能会影响骨折端的愈合,需要向患者和家属进行充分的沟通。
3.6 住院时间
本研究发现生存组和死亡组在住院时间方面的差异很大,但考虑此次研究以患者死亡或者出院为观察终点,死亡组患者由于住院期间病情恶化加重而住院时间自然延长,而生存组患者由于出院后的生存状态未知而出现选择偏倚。另外,本研究病例数偏少,有待进一步扩大样本量的,以及固定观察时间的科学研究分析。
综上,高龄脆性髋部骨折患者年龄≥85 岁、伤前活动能力差是住院期间死亡的相关因素,并且是保守治疗死亡的独立危险因素。此类患者行保守治疗后死亡率高,呼吸系统疾病是其主要死亡原因。针对高龄脆性髋部骨折选择保守治疗的患者,住院后应积极防治呼吸系统疾病,控制肺部感染,改善肺功能,必要时不需要严格卧床以减少卧床并发症的发生,延长患者生存时间,降低患者死亡率。

