弹性髓内钉内固定治疗儿童四肢长骨干骨折的效果分析
洪尚浩
(盱眙县人民医院,江苏淮安 211700)
儿童四肢长骨干骨折是指患儿胫骨、股骨、尺骨、桡骨等长骨干出现骨折现象,在临床治疗中,主要采用石膏固定、牵引固定等方式治疗,通过骨折复位,在外固定的限制下完成骨折部位的愈合过程。近些年来,医学材料、医学理念的发展使得长骨干骨折的治疗有着更高的效率[1-2]。本研究基于弹性髓内钉内固定的干预手段,探析儿童四肢长骨干骨折接受弹性髓内钉内固定的临床干预效果,结果如下。
1 资料与方法
1.1 一般资料
选取2016年1月至2019年2月盱眙县人民医院收治的77例儿童四肢长骨干骨折患者,按照不同骨折固定术式分为常规组和治疗组,常规组(34例)行常规钢板内固定,治疗组(43例)行弹性髓内钉内固定。常规组男患儿15 例,女患儿19例;年龄6~10岁,平均年龄(8.65±0.82) 岁;体质量 40~ 60 kg,平均体质 量(51.35±5.25)kg;身 高 110~ 130 cm,平 均 身 高(125.35±3.35)cm;致伤原因:交通事故12例、高空坠落10例、其他原因12例;骨折类型:胫骨骨折12例、尺骨骨折4例、桡骨骨折5例、尺桡骨2例、股骨9例、胫腓骨2例。治疗组男患儿23例,女患儿20例;年龄5~11 岁,平均年龄(8.49±0.68)岁;体质量 42~ 66 kg,平均体质 量(50.25±5.35)kg;身 高 108~ 132 cm,平 均 身 高(124.51±5.15)cm;致伤原因:交通事故18例、高空坠落11例、其他原因14例;骨折类型:胫骨骨折5例、尺骨骨折5例、桡骨骨折3例、尺桡骨14例、肱骨干骨折6例、股骨骨折10例。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:经临床确诊为胫骨骨折、尺骨骨折、股骨骨折、肱骨骨折、挠骨骨折、尺桡骨骨折等病例类型;对本研究知情同意并签署知情同意书。排除标准:有不适合手术的禁忌症者;拒绝手术采用石膏外固定者。
1.2 方法
常规组接受常规钢板固定术,患儿保持仰卧位,行全身麻醉、建立静脉回路,常规消毒、铺设方巾后,准备手术。手术过程保持在无菌状态下进行,结合骨折病型,打开骨折部位的手术切口,逐层分离皮肤,暴露骨折端,保持良好视野,复位骨折,根据骨折长度选择合适长度的钢板固定骨折端,固定时需要保证螺钉避开骨骺,固定后使用生理盐水冲洗术区,逐层缝合包扎。术后给予抗生素药物进行抗感染、抗炎症干预[3-4]。
治疗组接受弹性髓内钉内固定术,术前准备与常规组相同,使用铅板防护患儿重要部位,借助C形臂X光机透视定位骨折部位,与骨骺远或近端2 cm处打开手术切口,根据骨折范围选择尺寸合适的钛合金弹性髓内钉,将其打入骨折端后,闭合或断端小切口辅助复位,股骨、胫骨、肱骨使用2枚弹性钉骨折区域交叉固定法完成骨折固定,尺骨、桡骨则分别1枚顺髓腔完成固定,常规缝合手术伤口,术后使用护具保护患肢,影像学检查出现少量骨痂后拆除护具,进行早期功能锻炼[5]。
1.3 评判标准
①评价患儿骨折愈合情况,分为优秀(骨折部位完全愈合)、良好(骨折部位愈合不彻底,需要延续治疗)、一般(骨折部位未完全愈合、生理功能影响大)。优良率=(优秀+良好)例数/总例数×100%。
②比较两组患儿治疗期间不良反应发生率。
③比较两组患儿手术耗时、术中出血量、切口长度、住院时间。
④比较两组患儿骨骼愈合时间、肢体功能恢复时间。
⑤比较两组患儿肢体功能评分,采用肢体功能评分量表(FMA)完成评价,上肢功能评分66分,下肢功能评分34分,评分项目涉及肢体运动功能评分、肢体活动范围、肢体康复程度评分,分值越高表示恢复的越好。
1.4 统计学分析
采用SPSS 21.0软件进行数据处理分析。计量资料以()表示,采用t检验;计数资料以[例(%)]表示,行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患儿骨折愈合优良率比较
治疗组患儿骨折愈合优良率95.35%,显著高于常规组76.47%,差异有统计学意义(P<0.05),见表1。

表1 两组患儿骨折愈合优良率比较[例(%)]
2.2 两组患儿术后不良反应发生率比较
治疗组不良反应发生率4.67%,显著低于常规组20.59%,组间比较差异有统计学意义(P<0.05),见表2。
2.3 两组患儿手术相关指标数据分析
治疗组患儿手术耗时、住院时间均短于常规组,术中出血量少于常规组,切口长度短于常规组,两组患儿比较差异均有统计学意义(P<0.05),见表3。
2.4 两组患儿治疗数据分析
治疗组患儿骨骼愈合时间、肢体功能恢复时间均短于常规组,组间比较差异有统计学意义(P<0.05),见表4。

表2 两组患儿术后不良反应发生率比较[例(%)]
表3 两组患儿手术相关指标数据比较()
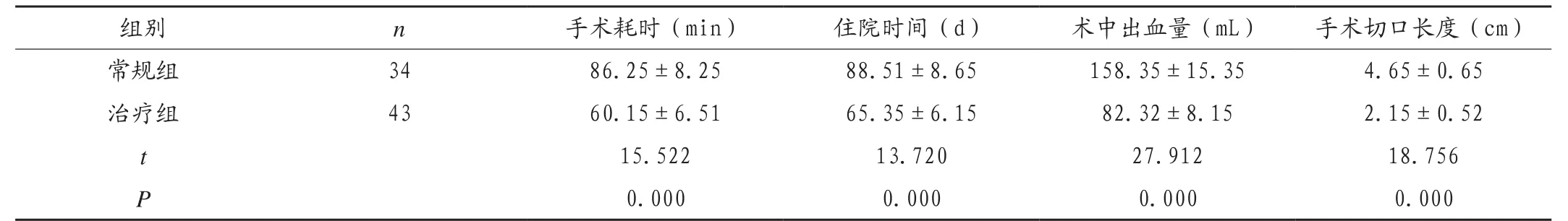
表3 两组患儿手术相关指标数据比较()
组别 n 手术耗时(min) 住院时间(d) 术中出血量(mL) 手术切口长度(cm)常规组 34 86.25±8.25 88.51±8.65 158.35±15.35 4.65±0.65治疗组 43 60.15±6.51 65.35±6.15 82.32±8.15 2.15±0.52 t 15.522 13.720 27.912 18.756 P 0.000 0.000 0.000 0.000
表4 两组患儿治疗数据比较(,d)
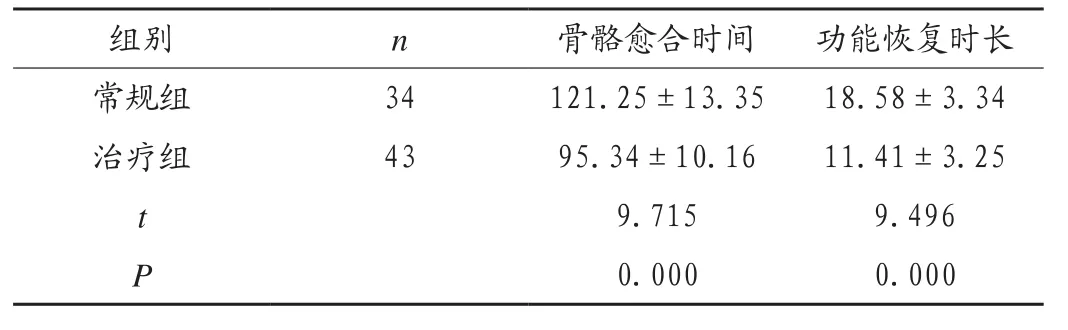
表4 两组患儿治疗数据比较(,d)
组别 n 骨骼愈合时间 功能恢复时长常规组 34 121.25±13.35 18.58±3.34治疗组 43 95.34±10.16 11.41±3.25 t 9.715 9.496 P 0.000 0.000
2.5 两组患儿肢体功能评分比较
治疗前,两组患儿肢体功能评分比较差异无统计学意义(P>0.05);干预后,两组患儿肢体功能评分均有效提升,且治疗组肢体功能评分高于常规组,组间比较差异有统计学意义(P<0.05),见表5。
3 结论
儿童阶段的四肢长骨干骨折症状的干预治疗需要考虑影响儿童生长发育的因素,常规的钢板固定术在实施后,有可能会导致患儿骨折部位愈合后的发育速度低于健侧患肢,导致出现长短手、长短腿的不良预后事件发生[6- 7]。本研究中用到的弹性髓内钉内固定术是基于材料学与医学理论开发出来的新型骨折愈合固定技术,其优势主要体现在:①具有弹性:弹性髓内钉在进入骨折断腔前,可进行预弯,打入骨骼断腔后期定点处于骨折端,髓内钉顶点与钉头部髓腔壁形成的弹力能够帮助患儿断面更好的吻合,从而在骨折愈合期间保证骨折的愈合度[8]。②微创:由于手术期间,只需要打开足够髓内钉进入的手术切口,故在手术创伤方面有着微创优势,更好地促进患儿的生理功能改善,且在术后预后方面降低创口感染的发生率。③促进愈合:弹性髓内钉微小的弹力使得骨折断面的愈合有着更好的效率,同时骨折断面的吻合度也进一步提升,最大限度还原骨骼骨折前的形态与功能[9]。
本研究结果表明,弹性髓内钉在儿童四肢长骨干骨折的愈合干预中应用效果显著,且对患儿的生理功能影响较低,对正常的生长发育影响更低。同时在患儿后续的骨折肢体功能恢复方面,均可明确发现治疗组患儿临床治疗优势更加显著。
综上所述,在儿童长骨干骨折的治疗固定方面,弹性髓内钉内固定的临床应用价值更高,固定效果好,骨折愈合恢复效果好,有着极高的临床应用价值。
表5 两组患儿肢体功能评分比较(,分)
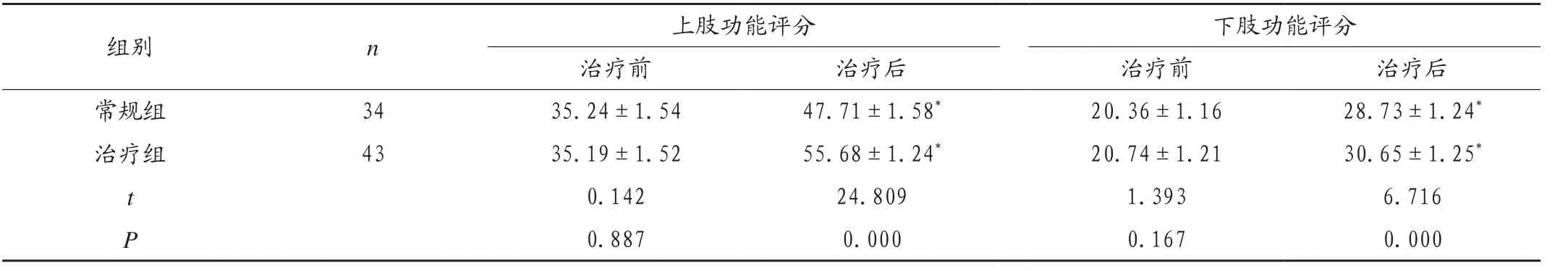
表5 两组患儿肢体功能评分比较(,分)
注:与本组治疗前比较,*P<0.05。
组别 n 上肢功能评分 下肢功能评分治疗前 治疗后 治疗前 治疗后常规组 34 35.24±1.54 47.71±1.58* 20.36±1.16 28.73±1.24*治疗组 43 35.19±1.52 55.68±1.24* 20.74±1.21 30.65±1.25*t 0.142 24.809 1.393 6.716 P 0.887 0.000 0.167 0.000

