特异性免疫治疗对支气管哮喘患儿血清调节性T淋巴细胞水平、IL-10、sIgE水平的影响及疗效评价
张义 杨勤 靳蓉 王菲 尹文艳 李悦 韩芳
(1.贵阳市妇幼保健院儿童呼吸科,贵州 贵阳 550003;2.贵州医科大学基础医学院病理生理学教研室,贵州 贵阳 550002)
支气管哮喘是儿童常见的呼吸系统疾病,病理生理学研究显示支气管哮喘是一种以气道高反应性与慢性气道炎症为主要特征的异质性疾病。临床表现为反复发作性喘息,咳嗽、胸闷或呼吸困难[1-2]。哮喘病因复杂,免疫耐受的破坏是哮喘发病的重要环节,调节性T细胞能有效地调节或抑制其他免疫活性细胞的功能,并在多种免疫性疾病中发挥着重要的调节作用。调节性T细胞在哮喘的发病中发挥着重要作用,其水平可用来评估哮喘病情[3]。研究[4]表明,在小鼠哮喘模型中,Treg细胞水平的降低导致气道高反应的增加。特异性免疫治疗(SIT)可刺激机体免疫系统产生的应变原耐受,当患者再次接触此变应原,可显著减轻甚至完全控制过敏症状[5-6]。本研究通过研究SIT对于支气管哮喘患儿血清中调节性T细胞(CD4+CD25+T细胞、CD4+CD25highCD127lowTreg细胞)、IL-10、SIgE水平变化的影响,初步探讨Treg及其细胞因子在儿童支气管哮喘中的作用机制,现报告如下。
1 资料与方法
1.1临床资料 选取贵阳市妇幼保健院、贵阳市儿童医院呼吸哮喘专科2017年2月至2018年4月收治的支气管哮喘患儿60例,随机分为实验组和对照组,各30例。对照组男17例,女13例;年龄(9.33±0.84)岁,病程(2.30±0.47)年,近1年急性发作次数(1.67±0.55)次。实验组男19例,女11例;年龄(9.53±1.20)岁,病程(2.43±0.50)年,近1年急性发作次数(1.53±0.51)次。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。纳入标准:(1)符合儿童支气管哮喘诊断标准[7];(2)年龄<13岁,病程>1年,且近1年急性加重次数≥1次;(3)符合免疫治疗适应证;(4)雾化吸入沙丁胺醇后可逆程度≥12%,或FEV1>80%预估值;(5)粉尘螨和/或屋尘螨皮肤试验阳性,猫、狗、蟑螂类、霉菌类、草类及树、花粉类皮肤试验阴性;(6)入选前4周内未参加其他临床研究;(7)本人能耐受,家属均知情且签署同意书。排除标准:(1)精神障碍;(2)合并先天性心脏病;(3)伴有气胸、活动性肺结核、胸腔积液、传染性鼻炎、鼻窦炎等;(4)有过敏性休克或者不明原因湿疹;(5)曾经接受过免疫治疗;(6)近1个月内因哮喘急性发作接受过急诊治疗。
1.2方法 对照组给予基础用药治疗,给予吸入糖皮质激素。治疗期间必要时给予β2-受体激动剂。实验组在基础用药治疗的同时给予SIT,给予阿罗格(购自Novo-Helisen-Depot 默克雪兰诺公司)螨变应原注射液,在无菌条件下给药,于上臂远端1/3处皮下注射,初始剂量为1级浓度0.1 mL,后逐渐增加剂量,每次增加0.1~0.2 mL,至第15周增加至最大剂量(3级浓度1.0 mL),后维持该剂量延长用药时间间隔,直至每4~6周给药1次,共1年。
1.3观察指标 (1)对比两组CD4+CD25+T细胞、CD4+CD25highCD127lowTreg细胞:于治疗前和治疗1年后检测,取上肘静脉血5mL,收集标本送检。采用流式细胞仪检测,计算二者在CD4+中的占比;(2)对比两组IL-10、sIgE水平变化:于治疗前和治疗1年后检测,取上肘静脉血5mL,收集标本后送检;采用酶标仪检测,根据人总免疫球蛋白E定量检测试剂盒操作指南测定sIgE水平;(3)两组临床疗效判定:根据2016年GINA制定的支气管哮喘控制水平分级判断标准,临床控制率=良好控制例数/总例数×100%。

2 结 果
2.1调节性T淋巴细胞水平变化 治疗前两组患儿血清CD4+CD25highT细胞、CD4+CD25highCD127lowTreg水平比、差异无统计学意义(P>0.05)。治疗1年后两组血清CD4+CD25highT细胞、CD4+CD25highCD127lowTreg水平均较治疗前明显改善(P<0.05),且实验组优于对照组(P<0.05)。见表1、图1~4。
表1 两组调节性T淋巴细胞水平比较

图1 实验组治疗前流式图 图2 对照组治疗前流式图

图3 实验组治疗1年后流式图 图4 对照组治疗1年后流式图
2.2免疫因子水平变化 治疗前两组患儿血清IL-10、sIgE水平差异无统计学意义(P>0.05)。治疗1年后,两组血清IL-10水平均升高(P<0.05),且实验组高于对照组(P<0.05);治疗1年后,两组血清sIgE水平均下降,且实验组低于对照组(P<0.05)。见表2。
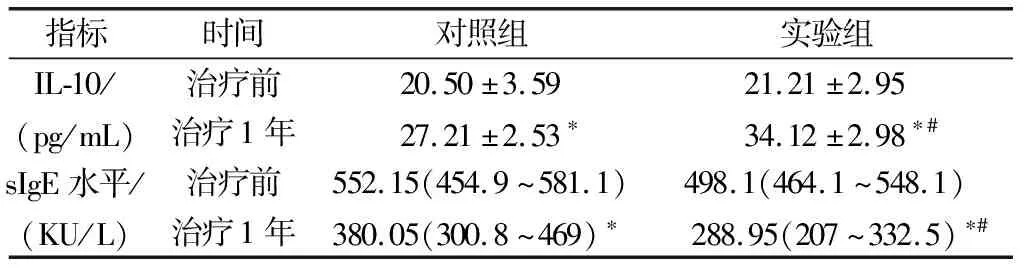
表2 两组免疫因子水平比较
2.3临床症状改善情况 治疗前两组患儿咳喘发作次数与持续时间比较差异无统计学意义(P>0.05)。治疗1年后,两组患儿临床症状均明显改善,实验组患儿平均咳喘次数、持续时间均明显低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组临床症状改善情况
3 讨 论
支气管哮喘是一种以慢性气道炎症与气道高反应性为主要特征的异质性疾病,涉及多种细胞及和细胞组分。调节性T淋巴细胞属于细胞群,具有免疫抑制功能,可抑制自身抗原的免疫反应,还可调控其它免疫细胞的活动,在多种免疫性疾病中均呈紊乱状态。有研究[8]报道,支气管哮喘发病过程中,T淋巴细胞转化为Th2细胞,启动、调节气道炎症反应,合成并释放细胞因子,促使炎症细胞在气道内聚集并活化,从而发挥效应功能。Th1/Th2失衡也是该病发生的重要机制,可导致Th2细胞活性增强,刺激IgE生成的因子增多,最终可引发慢性炎症反应。还有研究[9]发现,哮喘的严重程度与IgE水平密切相关;IgE介导的嗜酸细胞和肥大细胞导致I型变态反应,释放出白三烯、组织胺,引起炎症损伤及支气管痉挛,导致喘息、咳嗽等临床症状,抗体IgE水平增加,也是过敏性哮喘重要诊断指标。但是另有报道指出[10],Th1细胞并不能有效抑制Th2激活导致的炎症反应,反而会加重炎症反应,且Th1细胞分泌的IFN-γ也不会与Th2产生的因子相互协同促进炎症,反而加重临床症状。有研究[11]显示,调节性T淋巴细胞水平紊乱参与了支气管哮喘的发生和发展,且也可诱发炎症反应,影响肺通气与换气功能。在小鼠哮喘模型中,Treg细胞水平的降低导致气道高反应的增加[12]。
SIT是指从低剂量开始给予患者接触变应原药物,逐渐增加剂量后维持用药,持续足够疗程,可刺激机体免疫系统产生的应变原耐受,当患者再次接触此变应原,可显著减轻甚至完全控制过敏症状[5]。有研究证明联合进行SIT可缓解支气管哮喘的发作次数,提高支气管哮喘控制率,减少复发率[13]。本研究结果显示,治疗1年后两组CD4+CD25highT细胞、CD4+CD25highCD127lowTreg升高,且实验组优于对照组(P<0.05)。提示SIT可改善支气管哮喘患儿调节性T淋巴细胞水平,控制炎症反应,且其作用明显优于常规基础治疗。本研究结果还显示,治疗1年后两组血清 IL-10水平升高,血清sIgE水平均降低,且实验组优于对照组(P<0.05)。表明SIT有助于刺激并激活哮喘患者的免疫系统,从而对该致敏原产生耐受性,通过改善支气管哮喘患儿调节性T淋巴细胞水平,调节血清IgG4水平和sIgE水平,控制炎症反应等途径发挥治疗作用,可缓解哮喘症状,避免哮喘急性发作,还有可能避免新发变态反应[14]。本研究结果显示,两组经过治疗后,临床症状均明显改善,治疗1年后实验组患儿平均咳嗽次数、持续时间明显低于对照组(P<0.05),提示经联合SIT后患儿症状改善效果更为显著,表明SIT有助于缩短儿童哮喘症状持续时间,减少哮喘发作次数,有助于缓解病情。
综上,SIT联合哮喘基础治疗与单纯哮喘基础治疗比较,前者能更加明显改善儿童哮喘的临床症状、减轻气道慢性炎症,降低哮喘复发率。
(本文图1~4见封三)

