彩色超声与乳腺X线摄影在乳腺癌筛查中的诊断效果
袁 芳 李泞珊 陈 菲
中国人民解放军陆军军医大学新桥医院超声诊断科,重庆 400037
乳腺癌是女性最常见的恶性肿瘤之一,大多数发生于30~60 岁妇女,以绝经期前后的妇女最为多见,提示乳腺癌的发生与雌性激素的改变和紊乱有密切关系[1]。已有研究报道,雌激素中的雌酮和雌二醇与乳腺癌的发生有直接关系。近年来,我国乳腺癌的发病率呈逐渐增高趋势,但目前对于乳腺癌仍缺乏有效的病因学预防手段,对于早期症状、体征不明显的患者需要辅助检查,并与其他乳腺疾病相鉴别,做到早检查、早发现、早治疗,进而提高患者早期治疗效果,改善患者预后[2]。为寻求更优质的临床诊断方式,提高临床确诊率,本研究选取2017年8月~2019年8月我院收治的183 例疑似乳腺癌女性患者作为观察对象,应用彩色超声与乳腺X 线摄影两种检查方法对患者进行诊断,对比分析两种检查方法及联合检查对乳腺疾病的诊断效能。
1 资料与方法
1.1 一般资料
回顾性分析2017年8月~2019年8月我院收治的183 例疑似乳腺癌女性患者的临床资料,其中进行彩色超声诊断60 例(32.79%),年龄33~65 岁,平均(47.65±5.02)岁,未触及肿块患者27 例,肿块直径1~2 cm 患者22 例,肿块直径2.1~5.0 cm 患者11 例;进行乳腺X 线摄影诊断55 例(30.05%),年龄29~64岁,平均(47.08±5.17)岁,未触及肿块患者24 例,肿块直径1~2 cm 患者21 例,肿块直径2.1~5.0 cm 患者10例;进行彩色超声联合乳腺X 线摄影诊断68 例(37.16%),年龄32~66 岁,平均(46.87±4.89)岁,未触及肿块患者32 例,肿块直径1~2 cm 患者24 例,肿块直径2.1~5.0 cm 患者12 例。纳入标准:均自愿参加此次研究观察;②确认或高度怀疑为早期乳腺癌患者;③年龄为30~70 岁。排除标准:①存在其他恶性肿瘤的患者;②严重脏器功能损伤的患者;③精神疾病患者。本研究已获得医院医学伦理委员会的审核批准,三组观察对象的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 检查方法
1.2.1 彩色超声检查 采用日立二郎神HI VISION 高端彩色多普勒超声诊断系统,诊断频率为10~18 Hz。患者取平卧位或侧卧位,双臂上举,平静深呼吸,暴露乳房及双侧腋窝,先进行常规超声检查,以乳头为中心,进行放射状扫描,依据患者病灶的二维声像图特征判断肿瘤的良恶性[3-4]。
1.2.2 乳腺X 线摄影检查 采用全数字化乳腺X 诊断系统,常规拍摄患者双侧乳腺头尾位(CC)、内外斜位(MLO),必要时加拍内外侧位(ML),双阅片诊断[4-5],根据肿瘤的密度、 形态及间接征象判断肿瘤的良恶性,记录并填写X 线表格报告系统。
1.3 观察指标
观察比较彩色超声、 乳腺X 线摄影及联合诊断结果的敏感度、特异性、阳性预测值、阴性预测值和准确性。
1.3.1 彩色超声判断标准 ①良性(阴性):超声结果显示患者肿瘤形态规整,内部回声均匀,后方回声无衰减;肿块的轮廓清晰且边缘光滑;血流影像结果显示肿块的内部未发现血流信号,肿块的深度和宽度比常<1,未发现恶性临床征象。②恶性(阳性):超声结果显示患者肿瘤形态不规整,内部回声不均匀,后方回声存在衰减现象;肿块的轮廓呈现不规则现象,边缘呈现毛刺、分叶状;肿块的深度和宽度比常>1,发现成簇的强回声微小钙化点。
1.3.2 乳腺X 线摄影判断标准 ①良性(阴性):X 线摄影检查结果显示肿块形态规整且边缘光滑,存在较大的钙化,但无任何恶性征象。②恶性(阳性):X 线摄影检查结果显示肿块形态不规整,且存在毛刺样改变;出现局限性致密浸润;存在颗粒点钙化或铸形钙化。
1.3.3 联合诊断判断标准 两种诊断方法有一种检查结果为阳性即判断为阳性。
1.4 检验方法
敏感度(真阳性率)=真阳性例数/(真阳性例数+假阴性例数)×100%,反映患病患者检出能力,数值越大越好。特异性(真阴性率)=真阴性例数/(真阴性例数+假阳性例数)×100%,反映未患病患者的检出能力,数值越大越好。阳性预测值=真阳性例数/(真阳性例数+假阳性例数)×100%,反映阳性病理中实际患者的概率。阴性预测值=真阴性例数/(真阴性例数+假阴性例数)×100%,反映阴性病例中实际非患者的概率。准确性=(真阳性例数+真阴性例数)/总例数×100%,反映该诊断方法与金标准(病理)诊断结果符合程度。
2 结果
2.1 彩色超声与病理诊断结果的比较
彩色超声诊断敏感度为81.25%,特异性为75.00%,阳性预测值为92.86%,阴性预测值为50.00%,准确性为80.00%(表1)。
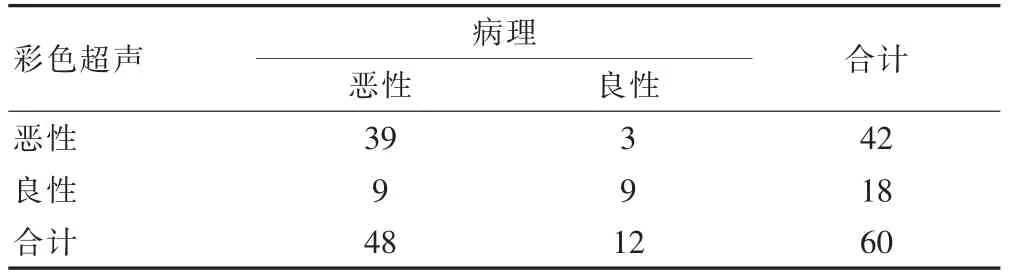
表1 彩色超声与病理诊断结果比较(例)
2.2 乳腺X 线摄影与病理诊断结果比较
乳腺X 线摄影诊断敏感度为79.07%,特异性为66.67%,阳性预测值为89.47%,阴性预测值为47.06%,准确性为76.36%(表2)。
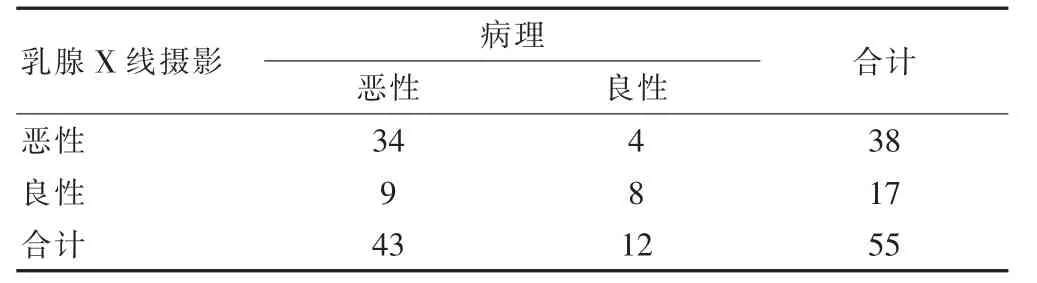
表2 乳腺X 线摄影与病理诊断结果比较(例)
2.3 联合诊断与病理诊断结果的比较
联合诊断敏感度为98.33%,特异性为87.50%,阳性预测值为98.33%,阴性预测值为87.50%,准确性为97.05%(表3)。
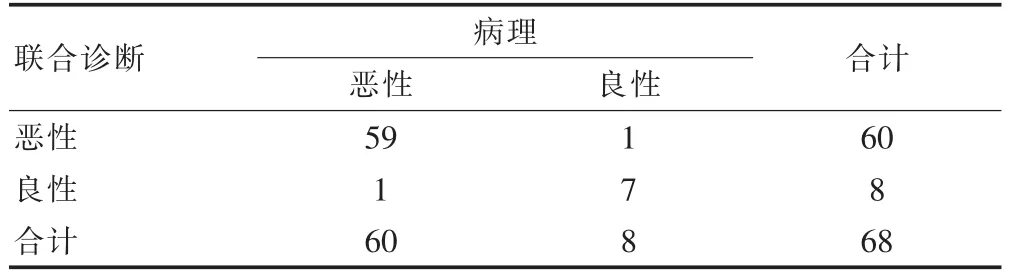
表3 联合诊断与病理诊断结果的比较(例)
2.4 三种检查结果的比较
彩色超声和乳腺X 线摄影诊断的敏感度、 特异性、阳性预测值、阴性预测值及准确性比较,差异无统计学意义(P>0.05);彩色超声联合乳腺X 线摄影诊断的敏感度、特异性、阳性预测值、阴性预测值及准确性均显著高于单独使用彩色超声和乳腺X 线摄影,差异有统计学意义(P<0.05)(表4)。
3 讨论
乳腺癌具有较高的并发率和死亡率,对患者的身心健康和生活质量产生严重影响,早发现、早治疗能够有效提高乳腺癌患者的生存率,改善患者预后[6]。乳腺癌的早期检出影像检查占有重要地位,超声检查可以清晰显示肿块的内部结构及外部形态,还能够显示肿块内部血流情况以及肿块与周围组织的关系,在早期乳腺癌的筛查中具有操作简便、无辐射等优点,可反复进行检查,是妊娠期及哺乳期女性首选的乳腺癌筛查方法[5],但彩色超声诊断在直径>1 cm 的肿瘤或有良性病变合并存在的肿瘤诊断中存在较高的漏诊及误诊现象[7-8]。乳腺X 线摄影具有较高的影像分辨率,能够发现<1 mm 的钙化灶,可以清晰显示乳腺内部结构及非常微小的钙化及肿块的直接征象和间接征象,且操作简便、价格便宜,是乳腺癌早期诊断的首选方法。但乳腺X 线摄影在致密性乳腺中的诊断敏感度仅为0~56%,对致密性乳腺不典型或微小病灶、检出及评估多中心、多灶性等病变方面难以满足需求[9-10]。
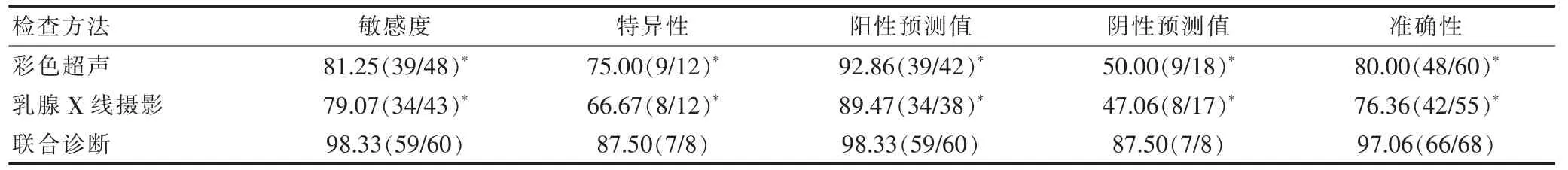
表4 三种检查结果的比较[%(n/N)]
本研究结果显示,彩色超声诊断的敏感度为81.25%,特异性为75.00%,阳性预测值为92.86%,阴性预测值为50.00%,准确性为80.00%;乳腺X 线摄影诊断的敏感度为79.07%,特异性为66.67%,阳性预测值为89.47%,阴性预测值为52.94%,准确性为76.36%;联合诊断的敏感度为98.33%,特异性为75.55%,阳性预测值为98.33%,阴性预测值为85.71%,准确性为95.59%。联合诊断的敏感度、特异性、阳性预测值、阴性预测值及准确性均显著高于单独使用彩色超声和乳腺X 线摄影(P<0.05),与以往研究结果[11]相符,提示两组检查方法相结合能够实现优势互补。其能够通过不同的角度反映病理特征,充分发挥各自的成像优势[12-13],提高疾病的诊断准确率,有利于疾病的早诊断、早治疗,具有较高的临床应用价值[14]。
综上所述,彩色超声与乳腺X 线摄影诊断结果无显著性差异,彩色超声联合乳腺X 线摄影诊断的敏感度、特异性及准确性均显著高于单独使用彩色超声和乳腺X 线摄影,检查结果与病理结果具有良好的一致性及较高的术前诊断准确率,能够降低患者的误诊率和漏诊率,为患者的治疗提供可靠的参考依据,具有更高的应用价值,值得推广应用。

