多学科协作干预对慢性阻塞性肺疾病急性加重期患者肺功能及运动自我效能感的影响
金祯祯, 叶志娟, 杨卫青, 李艳
1温州医科大学附属第一医院呼吸与危重症医学科(浙江温州 325000); 2武汉市汉口医院呼吸内科(湖北武汉 430012)
慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)是严重危及人类身体健康的常见病,以进行性气流受限为主要特征[1]。世界卫生组织预测,到2020年COPD将成为全球死亡的第3位原因,且发病率持续走高,成为全球性公共卫生问题[2]。慢性阻塞性肺疾病急性加重期(AECOPD)患者主要采用抗生素、激素以及支气管扩张剂等药物治疗,其中糖皮质激素是治疗AECOPD的主流药物,虽然在改善症状、降低炎症反应、提高肺功能等方面发挥重要作用,但同时也会发生较多的不良反应,涉及多个系统[3]。多学科协作诊治(multidisci plinary treatment,MDT)作为一种新型的诊疗模式,强调以患者为中心,团队成员紧密协作,制定规范化、个体化、连续性的综合干预方案[4-5]。故本研究将多学科协作干预应用于AECOPD患者护理中,现将护理效果汇报如下。
1 资料与方法
1.1 一般资料 选择2018年1—12月在我科住院治疗的AECOPD患者100例,按随机数字表法分成观察组和对照组,每组各50例。观察组男29例,女21例,年龄40~73岁,平均(67.25±4.63)岁,体质指数(BMI)(25.63±2.79)kg/m2,COPD病程1~7年,平均(3.95±0.42)年。对照组,男31例,女19例,年龄43~72岁,平均(68.37±2.15)岁,BMI(26.88±2.42)kg/m2,COPD病程1~7年,平均(4.06±0.31)年。两组患者在疾病类型、BMI、病程等资料比较差异无统计学意义(P>0.05),有可比性。
1.2 纳入和排除标准 纳入标准:(1)年龄≥18岁,男女不限;(2)符合《慢性阻塞性肺疾病诊治指南》(2013 年修订版)[6]COPD诊断标准;(3)病程处于急性加重期3 d内者;(4)患者合作,能独立回答医务人员的提问;(5)良好的依从性,签属知情同意书。
排除标准:(1)影像学检查诊断为肺癌、肺心病、肺结核以及其他肺系疾病者;(2)并发有肺性脑病、呼吸衰竭等严重并发症者;(3)特殊人群,如孕妇、哺乳期、精神病、认知障碍等患者;(4)不具备一般交流能力;(5)不能有效完成问卷调查者。
1.3 方法
1.3.1 对照组 予以常规护理干预:主要包括情绪控制、自我监测以及责任护士宣教等内容。
1.3.2 观察组 在予以常规护理干预的基础上联合予以行多学科协作干预护理措施,具体如下:(1)成立多学科协作护理团队:根据患者疾病特点及治疗护理需要,本团队成员包括:护士长1名,呼吸内科主治医师1名,主管护士2名,药剂师1名,营养师1名,二级心理咨询师1名。团队建立微信群,便于团队成员沟通。干预前统一对团队成员进行为期2周的上岗培训,培训主要内容包括COPD治疗指南,治疗药物的药理作用及不良反应管理,患者营养评估及管理、心理评估及护理等,除上述疾病基础知识及相关护理培训外,同时对团队间的协作能力予以重点培训。主治医师、护士长及主管护士共同参与患者康复计划的制定,营养师、心理咨询师以及药剂师分别负责患者的营养支持、心理咨询以及用药管理工作。主管护士在该多学科协作干预模式下,主要负责患者的院内康复锻炼、健康教育、用药护理、心理护理及院外随访等工作。(2)多学科协作干预护理模式,具体护理内容如下:①建立患者个人健康档案:入院后收集患者的一般资料及临床资料,协助主治医师、营养师及心理咨询师对患者的疾病程度、肺功能、营养状况、心理状态等内容进行评估,并及时记录在患者的个人健康档案中。根据患者的具体情况制定有针对性的护理干预计划。②健康教育:采取制定健康教育手册、制作健康教育视频、健康讲座以及一对一健康宣教等模式对患者进行疾病相关知识的宣传教育,手册及视频设计均以图文并茂,语言通俗易懂为原则。内容涵盖:COPD基础知识、呼吸训练、节能原则、健康生活方式等。由主管护士“一对一”向病患讲解手册的内容。并配合播放健康教育视频,使病患正确认识COPD疾病。③营养支持:在营养师的协助下,共同对患者的膳食计划进行制定,合理选择和安排患者的1周早餐、中餐、晚餐,保证营养均衡,教导患者养成良好的饮食习惯,尽量低盐低油清淡饮食,戒酒以及辛辣饮食。④呼吸功能锻炼:由康复治疗师对患者的呼吸功能锻炼予以指导以及帮助,呼吸功能锻炼内容包括基础呼吸锻炼、呼吸功能运动以及监督和指导三部分。每天行1~2次,每次10~15 min的腹式呼吸训练、缩唇呼吸训练、含胸呼吸运动、体侧屈呼吸运动以及转体呼吸运动。并安排专门人员对患者对患者进行指导和监督,指导患者进行日渐增强的呼吸训练并接受氧疗,以及有效正确的排痰。⑤用药护理:在主治医师及药剂师指导下,每天向患者发放药物,指导及监督患者服用,保证患者能定时用药。同时向患者讲解服用药物的注意事项及不良反应,用药期间密切观察有无用药不良反应发生,若有异常及时向值班医师报告并予以及时处理。⑥心理护理:在心理咨询师协助下评估患者的心理状态,主动与患者沟通并各根据患者的具体情况实施针对性的心理干预,指导患者进行心理凋试,如向情绪低落的患者介绍成功案例的治疗经过,通过沟通掌握患者的情况,并根据患者受教育程度、负性情绪表现、疾病认识等给予个性化的心理干预,排除患者及家属的顾虑和恐惧,增加患者的治疗依从性并增强患者战胜疾病的信心。⑦社会支持:由护理人员督促加强家属与患者进行情感交流,给予患者足够的关心和帮助,用心倾听患者的意见和要求,关心和鼓励患者,共同营造良好的家庭氛围,提高患者战胜疾病的信心,进而改善患者的生存质量。同时护理人员可以根据患者家庭功能的评估,了解家庭的特点,并对其进行相互的支持和护理,指导患者主动利用周围的社会资源,从而更好地改善预后。⑧院后随访:出院后对患者进行为期6个月的随访工作,随访方式为电话及上门随访,随访目的主要是强调疾病健康知识,正确用药,解答疑问,促进良好的健康生活方式。
1.4 观察指标 护理干预后分别对两组患者的肺功能、运动自我效能感、治疗依从性、心理状态以及生活质量进行比较。
1.4.1 肺功能 采用肺功能仪(德国耶格公司)进行测定,受试者吸入400 μg沙丁胺醇后,开始完成肺功能的检查,并记录患者用力肺活量(FVC)、第1 秒用力呼气容积(FEV1)占预计值的比值(FEV1/FVC)。
1.4.2 运动自我效能感 采用中文版COPD患者运动自我调控效能量表(Exercise Self- Regulatory Efficacy Scale,EX-SRES)[7],由Davis等[8]创制,可作为COPD 患者评估效能信念的有效工具。该量表共有16个条目,反映患者在天气不好、疼痛、单独运动、忙碌、没有他人支持、缺氧、度假、劳累、不想运动等情况下继续运动的信心。每项以1~10 分进行测量,1 分表示“毫无自信”,10 分表示“非常自信”,总分即16个条目得分之和,得分越高代表信心越高,<53 分为低运动自我效能,53~106 分为中等运动自我效能;>106 分为高运动自我效能。该量表有良好的信效度,内部一致性系数为0.948,内容效度为0.78。
1.4.3 治疗依从性评价 采用昆明医学院陈孜慧等[9]报道的方法对两组患者各方面的依从性分成4个等级进行评分:1分,根本做不到;2分,偶尔能做到;3分,基本上能做到;4分,完全能做到。总分≥22分的表示治疗依从性好,<22分的为治疗依从性差。
1.4.4 心理状态评价 采用焦虑量表(SAS)[10]、抑郁量表(SDS)[11]对两组患者护理干预前后的心理状态进行比较。SDS、SAS分别有正向评分条目和负向评分条目共20个,每类条目10个,每个条目里含4个选项,每个选项有4级(1~4分)评分,总得分为全部条目得分相加为粗分,乘以1.25取整数为标准分。界值分别为50分和53分,低于50/53分提示没有抑郁/焦虑烦恼,超过50/53分提示需要引起医护人员注意,分数越高,抑郁/焦虑倾向越严重。分别对观察组和对照组在干预前后各测评1次,测评时均采用一对一的答题形式,测评前对护士进行统一的培训,使其能正确掌握心理问卷调查的方法及注意事项,保证调查问卷的同质性。
1.4.5 生活质量 采用健康促进生活方式量表Ⅱ(the health promotion lifestyle profile Ⅱ,HPLPⅡ)[12]对患者的生活质量进行评价,该量表有6个维度52个条目,包括健康责任感、躯体活动、营养、心理健康、人际关系和压力调解几个维度。本量表采用级评分:从来没有;偶尔如此;时常如此;都是如此。得分越高表示个体执行健康行为越好,选择更健康的生活方式。根据总分及各项目得分,将健康行为分为高、中、低个水平,其中得分>总分的66%为高水平,33%~66%为中等水平,<33%为低水平。
2 结果
2.1 肺功能指标比较 干预后,两组患者FVC、FEV1、FEV1/FVC水平优于治疗前(P<0.05);且观察组优于对照组,差异有统计学意义(P<0.05),见表1。
2.2 运动自我效能感比较 干预前,两组患者运动自我效能感总分及各条目评分均较低,而干预后,两组患者运动自我效能感总分及各条目评分均较干预前改善,且观察组改善幅度优于干预前及对照组,差异有统计学意义(P<0.05),见表2。

表1 肺功能指标比较

表2 两组患者运动自我效能感比较 分
2.3 治疗依从性比较 干预后观察组患者的定时服药、饮食控制、正确运动以及定期随诊的治疗依从性均显著优于对照组患者,差异有统计学意义(P<0.05),见表3。
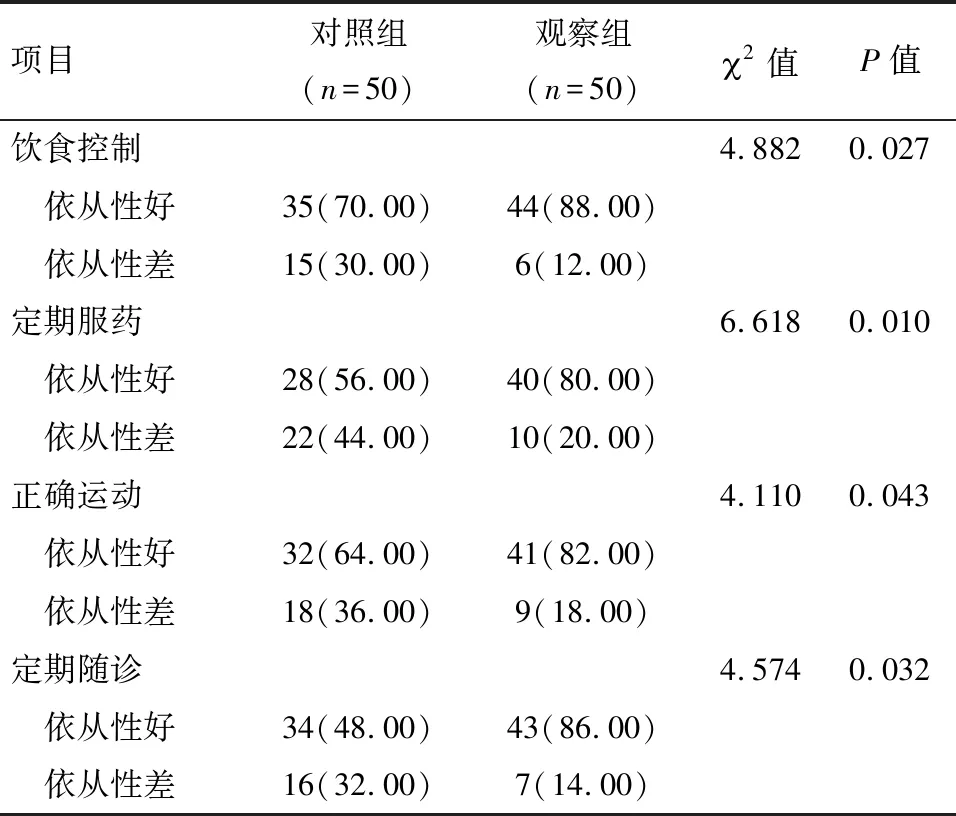
表3 两组患者的治疗依从性比较 例(%)
2.4 两组干预前后SAS和SDS评分比较 两组患者干预前的SAS和SDS评分比较均差异无统计学意义(P>0.05);干预后观察组患者的SAS和SDS评分均明显低于对照组患者(P<0.05)。见表4。

表4 两组干预前后SAS和SDS评分比较
2.5 两组生活质量比较 干预前,两组患者生活质量总分及各条目评分均较低,而干预后,两组患者生活质量各条目均较干预前改善,但观察组生活质量各条目改善幅度优于对照组(P<0.05),见表5。

表5 两组患者生活质量比较 分
3 讨论
COPD是一种以气流持续性受限为特征的临床上常见呼吸系统疾病,其发生发展与肺组织和气道对烟雾烟草等有害颗粒或气体的慢性炎症增强密切相关[13]。COPD可分为稳定期和急性加重期,临床上对稳定期COPD的治疗主要以康复锻炼为主,而对急性发作COPD的治疗则以药物治疗为主,且由于疾病的反复性COPD患者必须在出院后也要进行长期且规范性的管理和治疗[14]。多学科协作干预模式是指以患者为中心,由医生、营养师、药剂师、康复师以及护士等不同学科的专业人员组成,相互协作以促进患者社会、生理以及心理健康的一种护理干预模式。近年来在多种疾病的护理工作中均取得了较好的护理效果。通过有效的岗位分工,专科培训,团队成员间的相互协调与管理,有效的将各个学科知识全程用于患者的护理干预中,从而发挥最大的护理干预作用。本研究结果显示,干预后,两组患者肺功能指标FVC、FEV1、FEV1/FVC水平均得到显著改善,各指标均优于干预前,且观察组优于对照组。原因可能为:(1)两组患者均给予糖皮质激素、吸氧、抗生素等基础治疗,从而提高了治疗效果,促进肺功能康复;(2)多学科协作干预通过专科医生相互沟通,共同制定治疗方案,并与药剂师确定最佳治疗药物,从而发挥最大治疗效果;同时营养师及心理治疗师的参与有效改善了患者的营养状况,促进患者合理饮食,减轻患者不良情绪,从而促进AECOPD患者的康复。
自我效能感是影响或决定人们对行为的选择,以及对该行为的坚持性和努力程度。当个体对可能的行为结果预测成功率越大时,越能较好地做出效能决策,克服困难的自信程度越高。本研究结果显示,在干预前两组患者运动自我效能感总分及各条目评分均较低,表明AECOPD患者运动自我效能感较低。而干预后,两组患者运动自我效能感总分及各条目评分均较干预前改善,但观察组改善幅度优于干预前及对照组(P<0.05)。研究指出[15],社会支持与AECOPD患者自我效能感密切相关,高水平的社会支持可提高AECOPD患者的自我效能。本研究通过社会支持干预,使患者获得更多的正性信息和经济保障,分享他人的建议和想法,从而感到幸福与愉悦,从而更好地参与到肺康复进程中,更好地改善患者的自我效能。
COPD患者不仅存在着严重的躯体体征和症状,并且由于反复发作的气促、胸闷、心悸等表现,往往会导致患者产生一定的心理障碍,大部分患者甚至产生焦虑和抑郁等不良情绪,不仅影响患者的治疗依从性,甚至对患者的生活质量和预后也带来了严重的影响[16]。生活质量本身是指个体在躯体、心理、社会功能各方面的主观感觉和满意程度。本研究显示,干预前,两组AECOPD患者总体生活质量处于中等水平,提示在积极治疗的同时进行有效的疾病护理具有重要意义。干预后,两组患者生活质量各条目评分均较干预前改善,但观察组改善优于干预前及对照组,尤其是在躯体活动、心理健康和压力调解3个方面表现最为显著。与国内文献[17]报道基本一致。表明多学科协作干预模式更能有效改善患者的生活质量。这主要是由于多学科团队中医生和药剂师给予药物指导、营养师给予患者个体化的营养指导、心理咨询师及时为患者进行心理咨询和疏导、专科护士定时随访,团队成员共同协作,不仅在住院期间为患者保驾护航,出院后也给予用药、康复训练等后续保障。对患者在予以躯体性疾病治疗护理的同时予以针对性的饮食指导以及心理护理干预,对患者院内院外治疗过程中存在的问题能够得以充分了解并进行干预,此外能够有效地对患者康复过程中存在的焦虑和疑虑予以减轻甚至消除,达到提高患者的治愈信心以及治疗依从性,帮助患者树立战胜疾病的决心并提高患者的生活质量[18]。本次研究中的例数较少,仅为50例,且随访时间短,难以对患者的远期恢复效果及医疗经济负担情况予以评估,今后需进一步加大样本量,延长随访时间,进一步对多学科协作护理模式对AECOPD患者的护理效果加以验证。
综上所述,多学科协作干预可促进AECOPD患者肺功能的改善,提高运动自我效能及生活质量,值得推广和应用。

