益气养阴活血法治疗96例糖尿病患者干眼的临床观察
吴正正,张玮琼,接传红,严京
糖尿病患者干眼是指由于糖代谢紊乱,导致泪液分泌量和成分异常、泪膜不稳定,从而引发的一系列眼表并发症。近年来,临床上发现越来越多的糖尿病患者出现眼干、视力模糊、畏光、眼部灼烧感、异物感等眼表不适症状,且易被忽视[1]。据统计,在糖尿病患者中干眼的患病率高达51%[2]。中医认为干眼是“阴虚津亏,目失所养”所致,临床表现以目睛干涩、神疲乏力、自汗、五心烦热等症状为主。以往糖尿病患者干眼的治疗是混于一般干眼的治疗当中,多使用人工泪液,以保湿、润滑作用为主,此为治标之法,虽见效快,但较难从根本上治疗本病。本研究发挥中医药优势,观察益气养阴活血中药对糖尿病患者干眼的治疗作用,探索中医药治疗糖尿病患者干眼的思路和方法。
1 对象与方法
1.1 研究对象
收集2016年4月—2017年12月,就诊于中国中医科学院眼科医院糖尿病眼病中心,辨证为气阴两虚、目络瘀阻证的糖尿病患者干眼96例(192只眼)。将纳入的患者随机分为治疗组和对照组。治疗组48例(96只眼),男18例(36只眼),女30例(60只眼);年龄35~72岁,平均年龄(55.62±13.34)岁;糖尿病病程2~23年,平均病程(7.92±1.33)年。对照组48例(96只眼),男20例(40只眼),女28例(56只眼);年龄39~71岁,平均年龄(52.61±13.42)岁;糖尿病病程3~20年,平均病程(7.53±2.15)年。2组患者的基础资料(性别、年龄和病程)比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 诊断标准、纳入及排除标准
1.2.1西医诊断标准干眼诊断标准参照2013年干眼临床诊疗专家共识[3],(1)主观症状:眼干、眼痒、异物感、烧灼感、畏光、酸胀;(2)泪膜稳定性弱,泪膜破裂时间(break-up time,BUT)<10 s为异常;(3)泪液分泌减少,泪液分泌试验(schirmer I test,SIT)<10 mm/5min为异常;(4)眼表的损害,角膜荧光素染色(corneal fluorescein staining,CFS)点数≥0个为异常。排除其他原因的情况下,主观症状一项,同时BUT≤5 s或SIT≤5 mm/5min,可诊断为干眼;主观症状一项和5 s<BUT≤10 s或5 mm/5 min<SIT≤10 mm/5 min,同时伴有CFS阳性可诊断干眼。
糖尿病诊断标准采用2016年美国糖尿病学会(American Diabetes Association,ADA)糖尿病医学诊疗标准[4],(1)具有典型症状,空腹血糖≥7.0 mmol/L或餐后血糖≥11.1 mmol/L:(2)没有典型症状,仅有上述血糖变化者,再重复1次,仍达上述血糖值者;(3)没有典型症状,仅空腹血糖≥7.0 mmol/L或餐后血糖≥11.1 mmol/L或糖耐量实验2 h血糖≥11.1 mmol/L者;(4)具有高血糖典型症状或存在高血糖危象者,随机血糖≥11.1 mmol/L。
1.2.2中医证型参考标准 根据《中医眼科学》及中医虚证辨证参考标准 《中医临床诊疗术语·证候部分》[5],辨证为气阴两虚、目络瘀阻证。(1)主症:目睛干涩、视物模糊;(2)次症:神疲乏力、自汗、五心烦热、腰膝酸软、夜寐不实、口干舌燥;(3)舌象:舌淡红少津、暗淡或有瘀斑瘀点,苔少;(4)脉象:脉细数无力或弦细。
1.2.3纳入标准 (1)符合中医、西医诊断标准;(2)辨证属气阴两虚、目络瘀阻证;(3)年龄35~75岁;(4)签署知情同意书,自愿参加本次临床研究的患者。
1.2.4排除标准(1)患有角膜炎、角膜溃疡、虹膜睫状体炎、翼状胬肉等影响观察及疗效评价的眼表疾病;(2)合并肿瘤、肝硬化等对机体状态影响明显疾病者;(3)伴有全身免疫性疾病,如干燥综合征等;(4)试验期间拟手术的患者;(5)治疗与观察期间同时参与其他研究试验者;(6)用药期间应用干扰疗效的药物,如抗胆碱药物、皮质类固醇激素等;(7)妊娠期、哺乳期妇女及过敏患者;(8)依从性差,无法配合治疗和观察者。
1.3 研究方法
1.3.1对照组 睑板腺按摩+人工泪液治疗。(1)用蘸有生理盐水的棉签,对睑缘周围的脂质栓等分泌物进行清洁。(2)双眼局部睑板腺按摩:取患者平卧位,嘱其轻闭双眼,表面麻醉,角膜保护板支撑上睑,用棉签沿上睑皮肤睑板腺开口方向挤压,轻度将上睑外翻,用蘸有生理盐水的棉签按摩;同法按摩下睑。按压后拭去分泌液。每周1次,每次20~30 s。(3)双眼局部滴入聚乙二醇滴眼液(美国爱尔康有限公司),每日4次,每次1~2滴。连续用药4周。
1.3.2治疗组 睑板腺按摩+益气养阴活血中药治疗。睑板腺按摩方法同对照组。益气养阴活血方组成:黄芪20 g、密蒙花10 g、益母草10 g、玄参10 g、麦冬10 g、生地黄10 g、丹参15 g、黄连6 g、肉桂2 g,水煎内服,日1剂,每日2次。疗程为4周。
1.4 观察指标
干眼症状评分、中医证候评分[6]、睑板腺功能评分[7]、SIT(泪液分泌试纸为天津晶明新技术开发有限公司)、BUT、CFS、角膜知觉。
(1)干眼症状评分:眼干燥感、眼痒、异物感、烧灼感、畏光、酸胀,按无、偶有、经常有、持续明显有分别记为0、1、2、3分,最后合计入症状评分。
(2)中医证候评分:目珠干涩按无、偶有、经常有、持续明显有;神疲乏力按无、可坚持体力劳动、勉强坚持日常劳动、不能坚持日常劳动;自汗按无、动则皮肤潮湿、稍动则微汗、稍动则汗出甚;五心烦热按无、间或手足心微烦热、手足心发热伴时而心胸烦热、手足心及心胸热盛;腰膝酸软按无、偶有但不影响生活、不能坚持日常劳动、生活难自理;便秘按正常、便质偏硬(每日1次)、硬结便难(每2~3日1次)、硬结腹胀难解(超过每3日1次)。分别记为0、1、2、3分,最后合计入中医证候积分。
(3)睑板腺功能评分,包括睑板腺排出能力评分和分泌物性状评分。
睑板腺排出能力评分:0分挤压眼睑,可见全部5个腺体均具有分泌物排出能力;1分挤压眼睑,3或4条腺体具有分泌物排出能力;2分挤压眼睑,1或2条腺体具有分泌物排出能力;3分挤压眼睑,无睑板腺腺体具有分泌物排出能力。每只眼的上下睑分别进行评分记录,3分及以上为异常。
睑板腺分泌物性状评分:0分清亮、透明的液体;1分混浊的液体;2分混浊颗粒状分泌物;3分浓稠如牙膏状分泌物。每只眼的上下睑分别进行评分记录,0分为正常,1分及以上为异常。
(4)SIT评分:将泪液分泌试纸的一端折弯5 mm,置于下睑外1/3结膜囊内,轻闭双眼5 min后,记录泪液浸湿滤纸的刻度(mm)。0分≥10 mm;1分6~9 mm;2分3~5 mm;3分0~2 mm。0分为正常。
(5)BUT:将滴有少量生理盐水的荧光素钠试纸滴入结膜囊内,嘱患者瞬目5次后平视前方,在裂隙灯钴蓝光下观察患者从最后一次瞬目后睁眼至角膜出现第1个黑斑的时间,记录为泪膜破裂时间(s)。连续测量3次,取平均值。BUT≥10 s为正常。
(6)CFS评分:将滴有少量生理盐水的荧光素钠试纸滴入结膜囊内,于裂隙灯活体显微镜下观察。将角膜分为4个象限。每个象限评分,0分无染色;1分散在点状染色;2分密集点状染色;3分片状染色。0分为正常。
(7)角膜知觉积分:将一消毒棉签棉絮搓成尖形,患者头部仍置于裂隙灯前,将裂隙灯移开,嘱患者向前平视,用棉签尖端从眼侧面轻触角膜表面,按正常、稍减退、迟钝、消失,分别记为0、1、2、3分。
1.5 疗效判定标准
症状疗效判定标准[6]:(1)显效:与用药前相比,临床症状消失,疗效指数>70%;(2)有效:与用药前相比,临床症状有所减缓,30%<疗效指数≤70%;(3)无效:与用药前相比,症状无明显变化,疗效指数≤30%。疗效指数=[(治疗后积分-治疗前积分)/治疗前积分]×100%。
表1 2组患者眼部症状、中医证候、角膜知觉积分比较(,n=96)

表1 2组患者眼部症状、中医证候、角膜知觉积分比较(,n=96)
注:* 与本组治疗前比较,P<0.05;# 与对照组治疗后比较,P<0.05
表2 2组患者SIT、BUT、CFS积分比较(,n=96)

表2 2组患者SIT、BUT、CFS积分比较(,n=96)
注:* 与本组治疗前比较,P<0.05;# 与对照组治疗后比较,P<0.05;SIT泪液分泌试验;BUT泪膜破裂时间;CFS角膜荧光素染色
1.6 统计学方法
采用SPSS19.0统计学软件对数据进行统计学分析。临床观察数据经正态性检验,符合正态性分布。计数资料以眼只数(%)表示,比较采用χ2检验,计量资料以均数±标准差()表示,比较采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 2组患者治疗前后眼部症状、中医证候、角膜知觉积分比较
(1)治疗前,2组患者各积分比较,差异无统计学意义(P>0.05)。(2)治疗后,2组患者眼部症状积分、中医证候积分、角膜知觉积分与治疗前比较,差异有统计学意义(t治疗组=15.647、17.685、16.021,均P=0.000;t对照组=5.781、15.174、10.222,均P=0.000);2组患者比较,差异有统计学意义(t=-11.762、-4.251、-4.346,均P=0.000)(表1)。
2.2 2组患者治疗前后SIT积分、BUT、CFS积分比较
(1)治疗前,2组患者比较,差异无统计学意义(P>0.05)。(2)治疗后,2组患者SIT积分、BUT、CFS积分与治疗前比较,差异有统计学意义(t治疗组=8.740、-16.564、17.107,均P=0.000;t对照组=4.413、-10.448、11.140,均P=0.000);2组患者比较,差异有统计学意义(tSIT=-5.661,P=0.000;tBUT=5.749,P=0.000;tCFS=-2.773,P=0.006)(表2)。
2.3 2组患者治疗前后睑板腺功能评分比较
(1)治疗前,2组患者睑板腺功能(分泌物性状、分泌物排出能力)评分比较,差异无统计学意义(P>0.05)。(2)治疗后,2组患者睑板腺分泌物性状、分泌物排出能力评分与治疗前比较,差异有统计学意义(t治疗组=11.752、10.754,均P=0.000;t对照组=9.275、9.262,均P=0.000);2组患者比较,差异有统计学意义(t性状=-6.213,P=0.000;t排出能力=-2.029,P=0.044)(表3)。
表3 2组患者睑板腺功能评分值比较(,n=96)
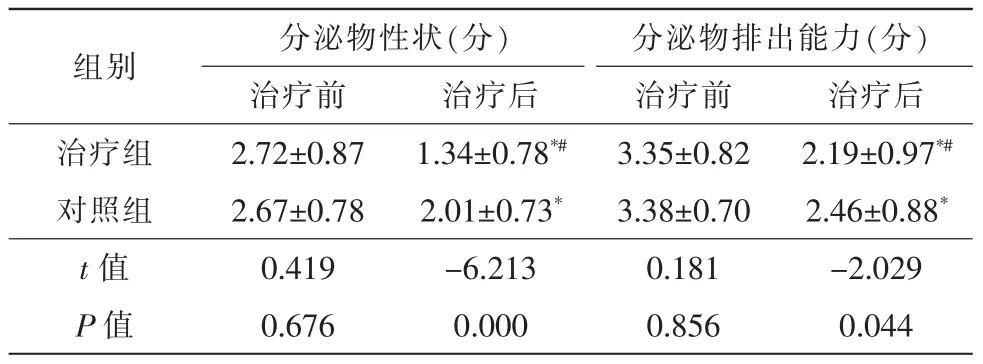
表3 2组患者睑板腺功能评分值比较(,n=96)
注:* 与本组治疗前比较,P<0.05;# 与对照组治疗后比较,P<0.05
2.4 2组患者治疗后疗效比较
治疗组的总有效率为88.54%,对照组的总有效率为69.79%,差异有统计学意义(χ2=10.232,P=0.001)(表4)。

表4 2组治疗后疗效比较[眼只数(%),n=96]
3 讨论
目前,针对干眼的治疗在西医和中医方面均取得一定的疗效。西医一般采用人工泪液治疗本病,以保湿、润滑作用为主[8],虽然能够使症状迅速缓解,稳定泪膜,但作用时间较短,且有的人工泪液含有防腐剂、稳定剂等化学成分,长期使用会对眼表细胞造成一定的损害,加重干眼的症状,不能从根本上治疗本病。
睑板腺分泌的睑酯[9]是构成泪膜的主要成之一,在保证泪膜稳定性、维持泪膜表面张力及减少泪液蒸发中起重要作用。高葡萄糖状态促进睑板腺上皮细胞的增殖及脂质的积累[10],导致腺泡囊性扩张、密度降低、形态不规则,进一步导致腺泡萎缩和腺泡密度的降低。糖尿病患者因角膜敏感性和眨眼动作的减少,会进一步导致睑板腺功能障碍。有研究表明,在糖尿病患者中约71.0%存在睑板腺功能障碍[11],大多数2型糖尿病患者的睑板腺中存在形态学和细胞学变化[12]。因此,睑板腺功能障碍是糖尿病患者干眼的一个重要因素[14]。睑板腺按摩可以促进睑板腺分泌物排出,疏通阻塞的腺管,达到缓解眼部自觉症状的效果。
干眼是消渴病的常见并发症之一[13]。糖尿病患者干眼的中医证型主要为气阴两虚证、肝肾阴虚证、阴虚湿热证、肺阴不足证,其中,以气阴两虚证居多[14]。消渴病,阴亏日久,虚热内生,脏腑郁热,伤阴耗气,如此循环往复,出现气阴两虚之证,各脏腑功能随之受损,病理产物逐渐产生。脏腑功能紊乱,气机失调,气滞而血瘀,水谷精微停滞,疏布不利,在眼部常常表现出干眼症状。
临床观察发现,糖尿病患者干眼以“气阴两虚夹瘀”为主,故采用益气养阴活血方,是以增液汤联合交泰丸为主方加减而成。方中黄芪性甘微温,补气生津,健脾升阳,对脾虚不能布津之消渴,能补气生津,促进津液的生成与输布。密蒙花性甘微寒,明目退翳,“主青盲肤翳”,既能清肝泻火,又能养肝明目,与黄芪相配,助其升阳,药达病所,使下焦肝肾之精血升腾,耳目聪明,二者共为君药。生地性寒,味甘苦,既能清热养阴,又能生津润目,地黄主要成分为梓醇,具有降血糖作用,与玄参、麦冬组成增液汤,养阴增液,滋阴润燥,共为臣药,且与黄芪相和,使阳升而阴应,气血津液生化有源。佐药益母草活血祛瘀,调经消水,“行血而不伤新血”,丹参活血调经,祛瘀通络,清心除烦,养血安神。二者共用,去瘀血,生新血,血行脉中,使目络得养;肉桂温肾阳以助肾水气化,上济心火,又能温通血脉散气滞血凝,黄连泻心火以挫热势,且制肉桂辛热伤阴之弊,肾阳足则气化行而水津升,二者使水火相济,心肾相交,且二者均有降血糖的功效。全方共同起养阴生津、活血明目之效。益气养阴使津液得生,阴亏得补,内生之水泉源不竭,水津布散于目,缓解干涩,佐以活血之法使通达目络,与睑板腺按摩联用,二者相互促进,相得益彰,使泪液分泌,泪液成分改善,促进泪膜稳定,进而提高泪膜破裂时间,提高角膜知觉,眼部症状得以改善[15]。
本研究提示,益气养阴活血方在改善临床症状、增加泪液分泌、稳定泪膜、促进角膜修复、改善睑板腺功能等方面均优于对照组;对于气阴两虚夹瘀型糖尿病患者干眼具有较好的疗效,可在一定程度上改善患者的自觉症状和客观指标。结果显示,2组治疗疗效均可以改善干眼症状表现,而中医药能够从疾病本质入手,联合睑板腺按摩标本兼治,改善糖尿病患者干眼症状及体征,充分体现了中医的整体观念和辨证论治优势。此外,临床研究中,治疗组均显示安全性良好,未出现局部和全身不良反应,从而对糖尿病患者干眼的诊疗、康复及预防有一定参考价值。

