动态增强MRI在晚期非小细胞肺癌同步放化疗疗效的评价
1.唐山市人民医院磁共振室(河北 唐山 063000)
2.唐山市人民医院CT室(河北 唐山 063000)
李丁丁1 郑 香1 付敬华2史利红1 张文艳1 钟洪波1
晚期肺癌患者可存在咳嗽、声嘶、肺部感染以及咯血等症状[1-2]。由于早期症状隐匿、不易被发觉,超过80%肺癌患者在确诊即已至中晚期,丧失手术治疗机会[3]。晚期非小细胞型肺癌(NSCLC)临床以放化疗、分子靶向治疗及其他综合治疗为主要方案。为准确监测NSCLC放化疗的治疗效果,CT灌注成像(CTP)、磁共振成像(MRI)及磁共振扩散加权成像(DWI)等功能影像学方法逐步成为研究的突破点[4-5]。MRI针对治疗后肿块细胞结构改变、肿块内部存在血管特性以及血流变化进行综合检测,能够对实体癌放化疗效果予以判断评估[6]。DWI近几年常用于NSCLC治疗监测[6],其主要原理为通过限制水分子扩散运动方向和运动程度,临床主要采取表观扩散系数(ADC)以反映组织微观结构,对肺癌疗效预测和评估显示,其具有较大的应用潜能[7-9]。近年来采取DWI用于NSCLC诊断文献较多,采用DWI和MDCE-MRI评估NSCLC治疗效果研究报道较少,本文就动态增强MRI在晚期非小细胞肺癌同步放化疗疗效进行研究,报道如下。
1 资料与方法
1.1 一般资料收集2018年5月至2019年4月我院经病理证实为局部晚期NSCLC,准备进行放化疗患者104例,年龄32~75岁,平均年龄(53.92±5.92)岁,男66例,女38例,治疗前肿瘤平均最大径(47.20±5.10)mm。
1.2 患者入选标准进行MRI检查前已获得病理证实为局部晚期NSCLC,均无法进行手术;临床资料较为完整;能耐受标准放化疗,并完成标准放化疗至少2个疗程;本研究获得院内医学伦理委员会批准,检查告知患者关于DWI检查所用造影剂量与将会接受的辐射剂量,患者知晓方案并由本人签署同意书。
1.3 排除标准存在金属异物者、幽闭恐惧症患者等DWI检查相关禁忌症;精神、神志异常不能配合者;严重心肝肾等多脏器功能障碍或衰竭;存在药物过敏史;治疗过程中或无法按照时间点进行检查者。
1.4 设备和药剂MR成像设备采用GE Signa HDx 3.0T MR扫描仪,选用8通道体相控阵线圈(8ch body线圈),采取GE ADW4.3工作站进行图形处理;化疗药物采取注射用硫酸长春地辛、顺铂、丝裂霉素。
1.5 胸部MRI扫描技术[10]平扫以及DWI扫描:患者仰卧位,采取8通道相控阵体表线圈进行MR常规和DWI检查。患者处于平静状态,在对呼吸不影响情况下,收紧腹带使线圈与前胸紧贴,并告知患采取腹式呼吸,避免胸式呼吸,患者检查前4~6h禁食,除去患者颈、胸部饰物和其余金属物品,使呼吸伪影降低。扫描自胸廓入口至肺下界。采取T1WI,TR为300~600ms,TE2~20ms;T2WI,TR为2000~8000ms,TE为80~50ms;冠状位T2WI,TR为2000~8000ms,TE为80~150ms;轴位DWI,TR为2000~8000ms,TE为80~150ms;层厚为6mm,层间距为2mm,矩阵230×256,FOV40×40cm,采集次数(NEX)等于4,扩散敏感梯度b值取0、800s/mm2。
MDCE-MRI技术:进行检查时予以仰卧位,采用3DLAVA技术,层厚为5mm,层间距为0mm,FOV 40cm×40cm,随机采集连续的15个时相,各个时相时间定为19s。高压注射器经肘静脉流率为3~4 mL/s,注射磁共振造影剂马根维显后采取与上述相同的流速注入生理盐水20mL。
1.6 图像处理分析G E ADW4.3工作站予以图像分析和数据整合,采取Functool自动生成ADC图和MDCE图,判别图像是否能够测量及计算,标准为图像无变形,对数据测量伪影不产生影响。
ADC参数值:参考矢状位及横轴位T2WI上病变的位置、形态,应用ADC手动测量工具显示肿瘤面积最大的区域画圈,作为感兴趣区(ROI);避开肉眼可见的血管、坏死、囊变以及边缘区,预防对真实ADC值影响。重复进行检测3次并获取3次平均值以获得ADC值。
表1 各治疗阶段参数值(±s)

表1 各治疗阶段参数值(±s)
?
表2 不同分组各阶段ADC、EADC参数值比较(±s)

表2 不同分组各阶段ADC、EADC参数值比较(±s)
?
表3 不同分组各阶段其他参数值比较(±s)
表3 不同分组各阶段其他参数值比较(±s)
?
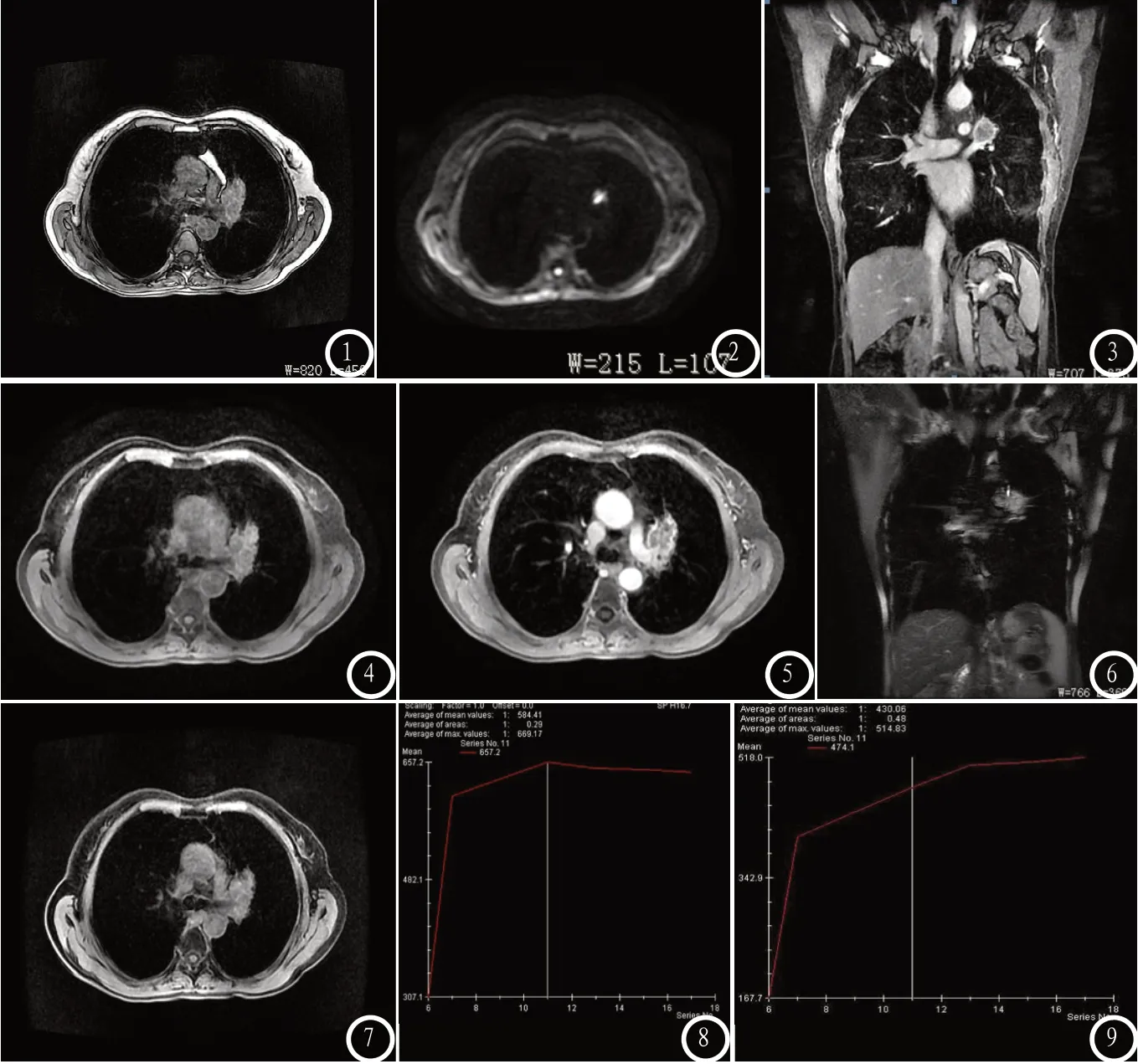
图1-8女,61岁,咳嗽、咳痰2个月,抗炎治疗效果差。图1:T1WI抑脂轴位图像,图2:T2WI抑脂轴位图像;图3:T2WI抑脂冠状位图像,左肺门可见一不规则团块状软组织信号影,大小约为2.6cm×4.4cm×3.0cm,病灶边缘不光整,包绕左肺门结构;图4:DWI,图5:ADC图像;左肺门肿块部分区域扩散明显受限,ADC值降低,值为0.58×10-3/s;图6-7:T1WI增强扫描的冠状物及轴位,左肺门肿块不均匀明显强化,边缘为著,侵犯左肺上动脉;图8 为动态增强时间-信号曲线,左肺门肿块早期既有明显强化,强化中晚期持续强化。图9 疗前呈a型时间信号强度曲线,疗后呈b型时间信号强度曲线。
MDCE参数值检测:ROI选择在包含肿瘤的最大面积层面,尽可能预防可见的血管、坏死、囊变及边缘部,应用自动测量工具在强化较显著区域画圈,对其进行3次重复检测以计算平均值。经处理后软件获得平均强化时间(MET)、负性增强积分(NEI)、最大上升斜率(MSI)、最大下降斜率(MSD)和达峰时间(TTP)伪彩图。
1.7 治疗方法化疗方案:第1天应用长春地辛3mg/m2、顺铂80mg/m2及丝裂霉素8mg/m2,第8天开始应用长春地辛3mg/m2,以4周作为1个疗程,共治疗2疗程;
放疗方案:第2天开始胸部放疗。2Gy每次,3周内共15次后再休息1周,每4周重复上述治疗,总共剂量为60Gy。
1.8 疗效评价标准以及随访由1名工作经历超20年的放射科医师进行疗效评估并由1名工作经验超15年的肿瘤科医师以进行RECIST1.1标准评估,意见不一致时尽量进行协商以取得一致意见。
根据《实体瘤治疗疗效评价标准—RECIST》[11],本研究中CR为非靶病灶消失及肿瘤标志物指标均恢复至正常水平,共有患者18例;PR为肿瘤的最大径降低率超过30%,共有患者84例;SD为肿瘤最大径降低率未超过30%,共2例。其中,SD病例较少暂不做考虑,因此仅分成CR组和PR组。
为评估疗效、病灶复发情况,进行患者随访。针对疗前、治疗后15天、1个月及2个月分别进行4次MRI检查,104例局部晚期NSCLC予以MR平扫和DWI,其中42例再予以MDCE-MRI扫描。
1.9 统计学分析予采用SPSS19.0进行数据分析,数据以(±s)表示,P<0.05代表存在统计学差异。对各治疗阶段参数值差异予以配对样本t检验;各治疗阶段不同分组的参数值的差异和参数值变化率差异予以独立样本t检验。
2 结 果
2.1 各治疗阶段MR参数值比较与治疗前相比,治疗后15天肿瘤最大径与治疗前相比无显著差异(P>0.05),治疗后1个月、2个月后肿瘤最大径较小(P<0.05);治疗后15天至治疗后2个月ADC、EADC、MTE、TTP、NEI值逐渐升高,MSI值逐渐降低升高(P<0.05);与治疗前相比,治疗后15天、1个月MSD较低,治疗后2个月MSD较高(P<0.05)。见表1、图1~2。
2.2 不同分组各阶段MR参数值比较与PR组相比,CR组各治疗阶段的ADC值较低(P<0.05),两组EADC无差异(P>0.05);与治疗前相比,治疗后两组ADC值较高,EADC值较低,有统计学意义(P<0.05)。治疗后15天,CR组与PR组的ADC值和EADC值比较,差异无统计学意义(P<0.05)。见表2。
2.3 不同分组各阶段其他参数值比较与治疗前相比,治疗后15天、1个月及2个月两组MTE、TIP、MSD、NEI增高,MSI降低(P<0.05);与PR组相比,各阶段CR组MTE、TIP、MSD和NEI较低,MSI较高(P<0.05)。见表3。
3 讨 论
大部分局部晚期肺癌者丧失了开胸手术机会,手术切除可操作性低于30%,但为消灭肿瘤组织我们采取放化疗手段。随着当今新型靶向治疗逐步推广,因此更需要选择适宜早期预期以及评估疗效的合理检测方案,便于及时有效的调整个体化治疗方案,预防由于治疗不恰当导致病情延误,以改善预后。临床检查一般采取的实体瘤疗效评价(RECIST1.1)标准,是基于靶病灶在CT上最大径之和改变的一种形态学评估方案。这一方案优势在于简洁、方便,但是由于疾病对放化疗的治疗效果反应较慢、故评估存在一定滞后性;肿瘤并不呈均匀、规则扩大或者缩小趋势,因此无法采取最长径之和以准确性评估病灶改变。此外,部分病灶治疗早期仅存在肿瘤内坏死增加,不存在体积改变,RECIST无法区分残留肿瘤组织与肿瘤内坏死病灶。为尽早预测放化疗的效果,以区分对放化疗是否敏感,对于后期治疗方案调整尤为关键。当前疗效评估多局限于PET、PET-CT、DCE-MRI、MRS及MR平扫等,以评判病灶形态学变化和肿瘤功能性改变[12]。CT平扫检查往往无法鉴别肿瘤组织与坏死或者纤维化成分,肿瘤真实体积也会无法体现,会对肿瘤周围邻近结构组织造成影响,对肉眼评估肿瘤形态学改变也存在误差[13]。因此,及时准确对晚期NSCLC肿瘤疗效进行评判成为当前的研究重点。磁共振技术不断发展,既能清晰显示形态学变化,还能反映生理、病理以及代谢方面的变化,为评价肿瘤疗效提供新途径。DWI和MDCE-MRI在RECIST1.1中涉及较少,但是近期文献已逐步强调新技术对肿瘤患者的检查潜力[14]。
MRI多期动态增强扫描是一种借助高压注射器将磁共振造影剂注入患者体内,这一扫描方法不仅提供形态学图像,还能反映肿瘤血管的生成、微血管的密度、毛细血管表面渗透性等肿瘤功能信息。对扫描后图像处理中动态增强参数和曲线定量进行分析,针对不同MRI成像设备及不同的后处理平台,MDCE参数也不相同。本研究采取GE Signa 3.0T MR扫描仪和GE ADW 4.3工作站,其主要参数包括MET、NEI、MSI、MSD、TTP伪彩图及TIC曲线。张艳林等[15]通过采取MRI动态增强扫描对肺癌治疗近期疗效予以评价,经图像处理后获得参数基本与本研究结果基本一致。此外我们不仅针对近期疗效进行评判,还对治疗后2个月这一时间点NSCLC予以监测,进而准确评判同步放化疗结果。ADC值是能反映组织含水量、水分子分布状态及细胞密度的DWI弥散系数指标之一。组织内部各种形式的水分子运动能够影响ADC值的大小[16]。有研究认为,实体肿瘤病灶内部细胞密度增大,细胞外水分子扩散受限会使ADC值降低;坏死区水分子运动阻力较低,水分子活动相对自由,因此ADC值水平较高[17]。曾有研究表明,晚期肿瘤ADC值水平仅与微血管密度存在微小联系,但影响其水平的重要因素为水分子扩散运动。
本研究结果表明,与治疗前相比,治疗后1个月、2个月后肿瘤最大径缩小,治疗后15天至2个月后肿瘤最大径及ADC、EADC、MTE、TTP、NEI值逐渐升高,MSI值逐渐降低升高;与治疗前相比,治疗后15天、1个月MSD较低,治疗后2个月MSD较高。经化疗治疗后,同步检测肿瘤ADC值呈逐渐降低趋势,经治疗后患者病情逐步好转,肿瘤内坏死、肿瘤细胞排布变疏以及细胞体积逐步缩小,ADC、EADC、MTE、TTP、NEI值均降低,尤其是ADC值改变对最终疗效结局的反映较为显著。但治疗后2个月MSD较高,这和MSI与微血管密度呈正比、缺氧降低了放化疗敏感性及肿块血管分布具有密切联系。本研究结果表明,与PR组治疗前、治疗后15天、治疗后1个月以及治疗后2个月的ADC值分别为(0.98±0.12)×10-3/s、(1.58±0.19)×10-3/s、(1.68±0.22)×10-3/s、(1.78±0.30)×10-3/s相比,CR组治疗前、治疗后15日、治疗后1个月以及治疗后2个月的ADC值分别为(0.76±0.08)×1 0-3/s、(1.7 0±0.1 9)×1 0-3/s、(1.7 4±0.2 3)×1 0-3/s、(1.82±0.27)×10-3/s较低,两组EADC无差异。此外CR组与PR组的MSI、NEI值均在差异,CR组ADC、MSI及NEI值均较低,而不同治疗阶段的患者治疗效果不同,ADC值和EADC值也随之改变,这与肿瘤对放化疗反应敏感性不同导致肿瘤细胞凋亡及坏死程度不同存在密切联系。
综上,定量动态增强MRI对评价及预测局部晚期NSCLC同步放化疗疗效具有显著的临床价值。

