甲状腺全切术后甲状旁腺激素及引流液中甲状旁腺激素水平与术后甲状旁腺功能恢复的相关性
尚琼菡 李会政 殷文斌 王玲 崔玲 孔令欣

【摘 要】目的:研究甲状腺全切术后第一天引流液中甲状旁腺激素(drainage fluid parathyroid hormone,dPTH)及血清甲状旁腺激素(serum parathyroid hormone,sPTH)水平,探讨其与术后甲状旁腺功能恢复的相关性。方法:取2018年12月-2019年6月于大连市友谊医院耳鼻咽喉头颈外科接受甲状腺全切术+单/双侧中央区淋巴结清扫患者92例。患者术中甲状旁腺均原位保留,术后术区放置负压引流管,测定术前、术后第一天sPTH、血钙、术后第一天dPTH水平,及术后6个月左右的sPTH水平。结果:患者术前术后sPTH水平及血钙水平差异有统计学意义。所有患者中行甲状腺全切+单侧中央区淋巴结清扫术52例,行甲状腺全切+双侧中央区淋巴结清扫术40例,两组患者入院后sPTH、血钙、术后第一天血钙水平差异无统计学意义,术后第一天两组患者sPTH、dPTH水平差异有统计学意义。34例术后出现甲状旁腺功能减退者中,其中29例为暂时性甲状旁腺功能减退,5例为永久性甲状旁腺功能减退。暂时性甲状旁腺功能减退组与永久性甲状旁腺功能减退两组相比,术后第一天血钙、sPTH水平均无统计学意义,术后第一天dPTH水平有统计学意义。结论:甲状腺全切术损伤甲状旁腺,使术后血钙及血甲状旁腺激素均下降,患者手术范围越大,对旁腺功能的损害越大。甲状腺全切术后甲状旁腺功能减退时,dPTH对甲状旁腺的恢复有一定指导意义。
【关键词】甲状腺全切;引流液;甲状旁腺激素;血钙
【中图分类号】R736.1【文献标识码】A【文章编号】1005-0019(2020)20--01
甲状腺癌是头颈部最常见的恶性肿瘤,发病率增长迅速。甲状旁腺功能减退是甲状腺全切术后最常见的并发症之一,据报道有短暂性和永久性甲旁减退的发生率分别从3%到52%和0.4%到13%不等[1]。目前对术后甲状旁腺功能判断主要依靠sPTH与血钙的测定,这些指标只能反映暂时的水平,不能判断术后甲状旁腺减退的发展走向。本研究回顾性分析2018年12月-2019年7月期间于大连市友谊医院耳鼻咽喉头颈外科行甲状腺手术的患者92例,对其血清钙、术前sPTH、术后1天sPTH、术后1天dPTH、术后6个月sPTH水平的分析,探讨甲状腺术后sPTH及dPTH与术后甲状旁腺功能恢复的相关性。
1 资料与方法
1.1 一般资料
选择92例甲状腺手术患者。纳入标准:行甲状腺全切+单/双侧中央区淋巴结清扫;病理类型为分化型甲状腺癌;术前sPTH及血钙无异常,且无钙磷代谢相关疾病;无既往甲状腺、甲状旁腺或颈部手术病史。排除标准:凝血功能障碍、低蛋白血症、术中行甲状旁腺移植术者、术后病理证实甲狀旁腺误切者。
1.2 方法
本研究患者术中均使用精细化被膜解剖技术,注意保护甲状旁腺血供及其周围结缔组织,并原位保留甲状旁腺。检查中央区淋巴结清扫标本,避免甲状旁腺的误切,术区放置负压引流管,引流液留取时间均为术后24小时。观察患者术前血钙、sPTH、术后血钙、sPTH及dPTH。术后血钙<2.1mmol/l,被认为是低钙血症,sPTH<15pg/ml被认为是甲状旁腺功能减退。术后出现甲状旁腺功能减退在6个月恢复正常被认为是暂时性甲状旁腺功能减退,在6个月不能恢复正常被认为是永久性甲状旁腺功能减退[2]。
1.3 统计方法
采用SPSS19.0软件进行统计分析,服从正态分布的计量资料用均数±标准差描述,组间比较t检验;不服从正态分布资料用中位数、四分位数间距描述,组间差异采用Wilcoxon秩和检验。P<0.05为差异有统计学意义。
2 结果
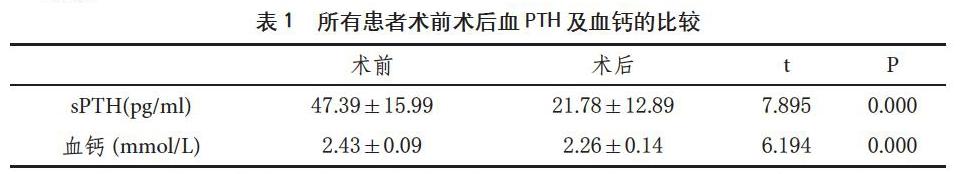
所有入组的92例患者分别于术前及术后一天测定血钙及sPTH水平,术后1天sPTH、血钙水平明显低于术前,差异具有统计学意义。
所有患者中行甲状腺全切+单侧中央区淋巴结清扫者52例,行甲状腺全切+双侧中央区淋巴结清扫者40例,两组患者术前sPTH及血钙、术后第一天血钙水平、术后第一天dPTH水平差异无统计学意义,术后第一天两组患者sPTH水平差异有统计学意义,甲状腺全切+单侧中央区淋巴结清扫组术后第一天sPTH水平较高。
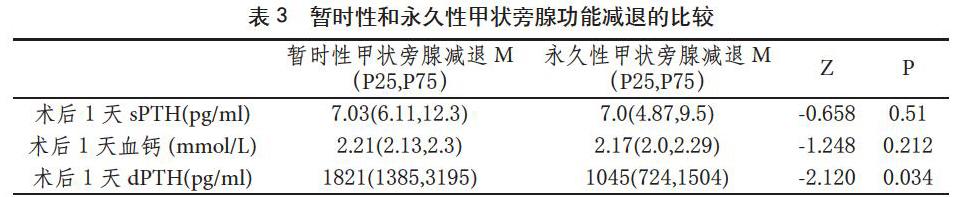
术后第一天甲状旁腺功能正常者58例,甲状旁腺功能减退者34例,其中29例为暂时性甲状旁腺功能减退,5例为永久性甲状旁腺功能减退。暂时性甲状旁腺功能减退者术后第一天sPTH、血钙与永久性甲状旁腺减退者相比差异无统计学意义,术后第一天dPTH水平差异有统计学意义,暂时性甲状旁腺功能减退组dPTH水平明显高于永久性甲状旁腺减退组。
3 讨论
甲状旁腺为人体内分泌腺,分泌的甲状旁腺激素主要生理功能是促进骨质溶解,动员骨钙入血,升血钙;抑制肾小管对磷的再吸收,促进磷从尿液中排除,降血磷。手术后损伤甲状旁腺打破人体的钙磷平衡,导致sPTH及血钙的下降,甚至低血钙症状。表1可知手术前后对比,术后血钙及sPTH较术前减低,差异具有统计学意义,说明手术损伤甲状旁腺,引起sPTH及血钙降低。低钙血症常见症状为感觉异常、肌肉痉挛、抽搐、口周麻木和癫痫发作,严重者可出现喉头痉挛、神经肌肉兴奋性增加、认知障碍等[3]。术后需密切测定sPTH及血钙,一些外科医生主张常规口服钙和维生素D[4],以最大程度降低术后低血钙的发生率,增加全甲状腺切除术后早期出院的可能性。
甲状腺全切术后甲状旁腺功能减退主要原因包括术中机械或热损伤、意外切除、原位保留甲状腺旁腺的血运障碍等引起的继发性甲状旁腺坏死。以经验来看术中保护甲状旁腺不着重分离出甲状旁腺血管走向,沿甲状旁腺周围片状分离周围血管及系膜组织能更好保存其血供。术中对于部分未明确显露的甲状旁腺不常规显露也是原位保留的一项原则,Prazenica 研究认为术中未发现甲状旁腺时永久性甲旁减的比率会明显降低[5],一些学者建议术中采用被膜解剖技术保护血供,不建议对所有四个甲状旁腺进行常规鉴定。本研究排除了甲状旁腺自体移植及术后病理证实存在甲状旁腺误切者,所有甲状旁腺均原位保留,排除人为破坏甲状旁腺结构及切除甲状旁腺的影响。本研究可见两组不同手术范围的患者相比术前血钙、sPTH水平、术后一天血钙水平、术后第一天dPTH水平差异无统计学意义,术后两组sPTH水平差异具有统计学意义,甲状腺全切+单侧中央区淋巴结清扫组术后第一天sPTH水平较高,说明一定范围内扩大手术范围,甲状旁腺的损伤增加,在临床中需严格抓住手术指征,权衡利弊确定手术范围。
术后常规使用血钙和sPTH判断甲状旁腺功能并不完全准确,,因其易受预防性补钙、甲状旁腺血管痉挛等的影响。术后甲状旁腺功能下降但维持在正常范围时,甲状旁腺功能的恢复一般较好,不影响患者术后的生活质量。术后sPTH水平低于正常范围需要找到能较早判断暂时性及永久性甲状旁腺功能减退的指标指导临床的治疗。
在临床的工作中注意到甲状腺术后引流液中能测到甲状旁腺激素,测得的浓度能达到血液中浓度的数百倍,在早期预实验中观察到,dPTH水平随时间延长在逐渐下降,这说明术后随着甲状旁腺的自我恢复经术区外流的量在减少,在这与姚京等对50例甲状腺癌患者临床资料的分析所得出的结论是一样的[6]。本实验进一步对34例术后出现甲状旁腺功能减退者分析发现,暂时性减退者与永久性减退者相比术后第一天dPTH水平差异有统计学意义,暂时性减退者dPTH水平高于永久性减退者。甲状旁腺功能减退者中dPTH较高说明甲状旁腺具有较强的分泌功能及生命力,dPTH较低则认为时术中严重损伤甲状旁腺,残余的分泌功能较差。暂时性甲状旁腺功能减退者术后dPTH水平较高提示了原位保留甲状旁腺组织的存活,且具有较强的局部分泌功能,这与马云海[7]的研究结论一致。较高的dPTH水平直接反应甲状旁腺的存活,经过微循环的重新建立可恢复甲状旁腺功能。张立勇以术后第一天dPTH500pg/ml分组对甲状旁腺功能的恢复的研究[8]也与本研究结论一致。
综上所述,甲状腺全切术损伤甲状旁腺,引起术后sPTH及血钙水平减退,手术范围影响甲状旁腺功能的保护。综合分析术后第一天sPTH及dPTH水平能预测术后甲状旁腺的恢复。sPTH水平反应甲状旁腺激素入血的量提示血供保留指标,dPTH反应甲状旁腺局部分泌功能,对于术后较高dPTH的甲状旁腺功能减退患者可经细胞增生、血管重建及微循环的建立恢复甲状旁腺功能,预后较好。本研究存在的不足之处是样本的例数较少,且术后标本留取时间较短,需要进一步扩大样本数量收集更全面有价值的数据完善术后甲状旁腺功能的评估指导临床的诊断与治疗。
参考文献
陈曦,陈海珍.甲状腺术后甲状旁腺功能减退的药物治疗[J].中国实用外科杂志,2018,38(06):36-41.
Ritter,Elfenbein,Schneider,et al.Hypoparathyroidism after total thyroidectomy; incidence and resolution[J].Journal of Surgical Research,2015,197(2);348-353.
马炜柯,李爽,张弘.甲状腺全切术后甲状旁腺功能减退症研究进展[J].临床误诊误治,2019,32(9):113-116.
苏安平,邢志超,朱精强.甲状腺术后甲状旁腺功能低下的定义及意义[J].中国普外基础与临床杂志,2019,26(10):1157-1161.
Praenica,OKeeffe,Holy.Dissection and identification of parathyroid glands during thyroidectomy; Association with hypocalcemia[J].Head&Neck, 2015, 37(3);393-399.
姚京,田文.甲狀腺全切除术后血清和术区引流液全段甲状旁腺激素检测的临床意义[J].中国普外基础与临床杂志,2014,21(11):1413-1416.
马云海,钱军,刁畅,等.监测甲状腺术后引流液和血清中甲状旁腺素及血钙的临床意义[J].中华内分泌外科杂志,2014(8):305
张立永,赵文新,黎世雄,等.状腺术后引流液甲状旁腺激素测定的意义探索[J].中华内分泌外科杂志,2017(11):395-398.

