强化母乳和母乳加早产儿配方奶隔顿喂养在早产儿喂养方面的对比研究
任文静 高建莉 高铭泽
【摘要】 目的:探討强化母乳和母乳加早产儿配方奶隔顿喂养对早产儿生长发育的影响,从而为早产儿选择更合适的喂养方案。方法:选取2017年4月-2018年4月本院新生儿重症监护病房(NICU)收治的102例早产儿、低出生体重儿为研究对象。根据母乳收集量、监护人意愿及本院研究需求,将患儿分为A组(n=52)和B组(n=50),A组用强化母乳喂养,B组用母乳加早产儿配方奶隔顿喂养,两组均喂养4周。观察其体格生长发育、喂养耐受、血红蛋白水平及并发症发生情况。结果:喂养前,两组患儿的头围、身长、体重指标水平比较,差异均无统计学意义(P>0.05)。喂养后,两组患儿的头围、身长、体重指标水平均较喂养前上升(P<0.05),A组喂养后头围、身长及体重均稍高于B组(P>0.05)。喂养前后,两组患儿的血红蛋白、血钙水平比较,差异均无统计学意义(P>0.05)。A组并发症发生率为7.69%,与B组的12.00%比较,差异无统计学意义(P>0.05)。结论:用强化母乳喂养与母乳加早产儿配方奶隔顿喂养的效果差异较小,母乳加早产儿配方奶隔顿喂养可以满足早产儿的生长发育各方需求,可以替代强化母乳在早产儿喂养中的应用,虽并发症发生率稍高,但两组比较差异无统计学意义,且喂养所需费用明显更低,更加经济实惠。
【关键词】 强化母乳 母乳 早产儿配方奶 早产儿喂养 生长发育
A Comparative Study of Intensive Breast Milk and Breast Milk Plus Formula Feeding in Premature Infants/REN Wenjing, GAO Jianli, GAO Mingze. //Medical Innovation of China, 2020, 17(28): 014-018
[Abstract] Objective: To investigate the effects of intensive breast milk and breast milk plus formula feeding on the growth and development of premature infants, so as to select a more appropriate feeding program for premature infants. Method: A total of 102 premature and low birth weight infants admitted to the neonatal intensive care unit (NICU) of our hospital from April 2017 to April 2018 were selected as study subjects. Based on the amount of breast milk collected, the wishes of the guardians and the research needs of the hospital, they were divided into group A (n=52) and group B (n=50). Group A was given intensive breast feeding, group B was fed with breast milk and formula milk for premature infants, both groups were fed for 4 weeks. Physical growth, feeding tolerance, hemoglobin level and complications were observed. Result: Before feeding, there were no significant differences in head circumference, length and weight between the two groups (P>0.05). After feeding, the head circumference, body length and body weight of the two groups were higher than those before feeding (P<0.05). The head circumference, body length and weight of group A were slightly higher than those of group B (P>0.05). Before and after feeding, there were no significant differences in hemoglobin and serum calcium levels between the two groups (P>0.05). The incidence of complications in group A was 7.69%, compared with 12.00% in group B, the difference was not statistically significant (P>0.05). Conclusion: The results showed that there was no significant difference between the two groups in terms of the effect of intensive breastfeeding and breast milk plus preterm infant formula milk interval feeding. Breast milk and preterm infant formula milk interval feeding can meet the growth and development needs of preterm infants, and can replace the application of fortified breast milk in preterm infant feeding. Although the incidence of complications is slightly higher, the difference between the two groups is not statistically significant, and the cost of feeding is significantly lower Economic benefits.
[Key words] Intensive breast milk Breast milk Formula for preterm infants Feeding of premature infants Growth and development
First-authors address: Dezhou Maternal and Child Health Hospital, Dezhou 253000, China
doi:10.3969/j.issn.1674-4985.2020.28.004
早产儿是一个未成熟群体,早产儿的生理状态与足月儿相比有很大差异,早产儿的器官系统、各脏器等发育并不成熟[1]。近年来,我国的高龄产妇不断增加,早产儿、低出生体重儿的出生率也大幅升高[2]。大量研究证明,早产儿对营养的需求较高,同时还存在生长发育快的特点,患儿的肠胃耐受能力和高需求有着很大的矛盾,因此采用有针对性的高质量喂养方式,对早产儿的生长影响十分重要[3]。文献[4-5]报道,如何做到能满足早产儿的营养供给,还能促进其肠胃功能发育,尽快完成追赶性生长是现阶段临床研究者关注的热点问题。目前对早产儿喂养方式的相关研究报道较多,但本研究所采取的喂养方式,临床报道较少。因此本院选择了两种不同喂养方式的早产儿进行研究比较,分析采用不同喂养方式对生长发育、耐受情况等方面的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2017年4月-2018年4月本院新生儿重症监护病房(NICU)收治的102例早产儿、低出生体重儿为研究对象。(1)纳入标准:①出生体重<2 000 g;②出生胎龄<32周。(2)排除标准:①有先天畸形、代谢性疾病、影响生长发育的遗传疾病;②出生后有窒息、缺氧、缺血性脑病;③患儿母亲有哺乳禁忌证;④有严重先天性心脏病;⑤有家族过敏性疾病史;⑥有坏死性小肠结肠炎等不能进行母乳喂养的患儿。根据母乳收集量、监护人意愿及本院研究需求,将患儿分为A组(n=52)和B组(n=50),A组用强化母乳喂养,B组用母乳加早产儿配方奶隔顿喂养。患儿家属均知情并同意参与研究,本次研究已经医院伦理学委员会批准。
1.2 方法 两组患儿在出生后给予常规治疗,主要有保暖治疗、静脉营养支持、抗感染治疗、病因治疗和增强早产儿护理等。入组标准:两组患儿均在患儿奶量达到80 mL/(kg·d)时,统计母乳接收记录,连续3 d。若家属所送母乳量能够满足患儿医嘱所需奶量者入A组,用强化母乳喂养。若家属所送母乳量大于患儿医嘱所需奶量1/2且小于所需奶量2/3者入B组,用母乳加早产儿配方奶隔顿喂养。(1)A组用强化母乳喂养,喂养时间为4周,此组患儿有母乳,采用母乳喂养按需加母乳强化剂的方法。①母乳喂养,医护人员在早产儿进行母乳喂养前,对早产儿父母进行母乳喂养健康教育,告知其父母母乳喂养的方法、优势以及收集乳汁的方法,一般在早产儿喂养前1 h左右,采用人工挤奶或吸奶器收集乳汁,然后在45 ℃的温水中加温30 min,采用管饲或经口奶瓶喂养。②按需加母乳强化剂,当早产儿的母乳喂养量在80 mL/(kg·d)的时候,则添加母乳强化剂,根据患儿的实际情况,开始给予半强化,3 d天后如无发生不耐受情况,则加至全量,患儿使用母乳强化剂直到纠正胎龄足月。强化母乳100 mL的铁含量0.9 mg、钙含量96.8 mg、蛋白质2.8 g,热卡80 kcal。母乳强化剂:半强化指的是将0.5 g母乳强化剂加入25 mL的母乳中,全量指的是将1 g母乳强化剂加入25 mL的母乳中。(2)B组用母乳加早产儿配方奶隔顿喂养,喂养时间为4周,此组患儿有母乳,但母乳不足,母乳量大于患儿医嘱所需奶量1/2且小于所需奶量2/3,因此采用隔顿加喂早产儿配方奶。①母乳喂养方法与A组相同。②早产儿配方奶喂养,先取40~45 ℃温水,每30毫升水,加一平勺早产儿配方奶粉。遵医嘱采用管饲或经口奶瓶喂养。③根据医嘱奶量每2小时一次,母乳与早产儿配方奶交替喂养,即9:00喂母乳,11:00喂早产儿配方奶,以此类推。④剩余少量母乳规范冷冻保存。早产儿配方奶100 mL的铁含量1.3 mg、钙含量79.5 mg、蛋白质含量1.9 g,热卡72 kcal。两组均为规律性喂养,如患儿出现喂养不耐受,则采用对症治疗。建立母乳收集、保存和喂养等一系列规章制度,对储存的母乳进行编号、记录收集时间和日期,按順序使用。
1.3 观察指标及判定标准 (1)比较两组患儿喂养前后体格生长发育指标情况,包括头围、身长、体重,测量患儿喂养前生长发育指标情况,喂养后每日监测两组入选早产儿的生长发育指标,分析其喂养后4周的生长发育指标情况。(2)比较两组患儿喂养前后血红蛋白、血钙水平,分别采用自动生化仪和免疫荧光方法检测患儿血红蛋白、血钙水平情况,患儿血红蛋白正常值在110~160 g/L,低于110 g/L则表示患儿缺铁性贫血;患儿血钙正常值在9~11 mg/dL,低于8 mg/dL则为低钙血症。(3)比较两组患儿并发症发生情况,包括喂养不耐受(呕吐、腹胀)和坏死性小肠结膜炎。(4)比较两组患儿喂养所需费用。
1.4 统计学处理 采用SPSS 14.0软件对所得数据进行统计分析,计量资料用(x±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用字2检验。以P<0.05为差异有统计学意义。
2 结果
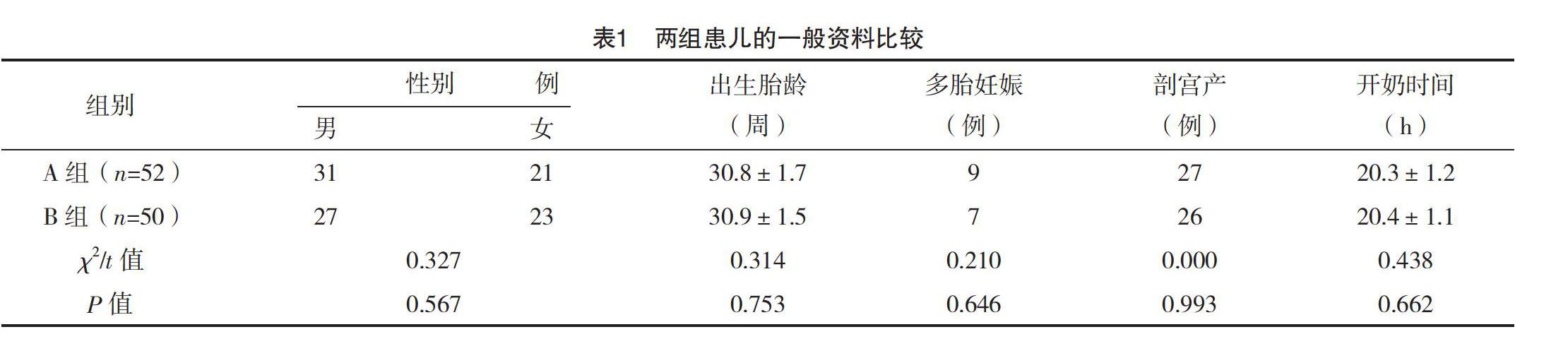
2.1 两组患儿的一般资料比较 两组患儿的性别、出生胎龄、多胎妊娠情况、剖宫产情况、开奶时间比较,差异均无统计学意义(P>0.05),具有可比性,见表1。
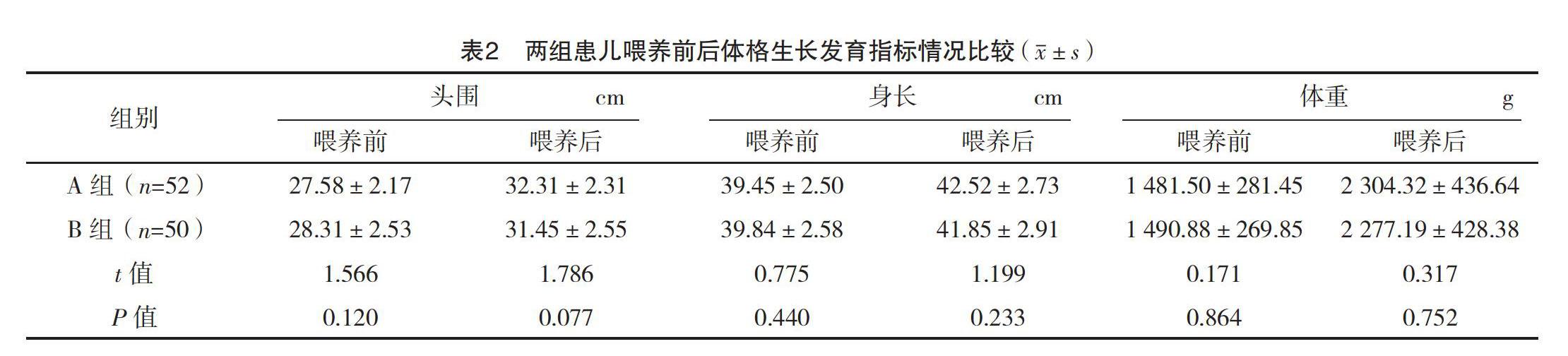
2.2 两组患儿喂养前后体格生长发育指标情况比
较 喂养前,两组患儿的头围、身长、体重指标水平比较,差异均无统计学意义(P>0.05)。喂养后,两组患儿的头围、身长、体重指标水平均较喂养前上升,比较差异均有统计学意义(P<0.05);A组喂养后头围、身长及体重均稍高于B组,但差异均无统计学意义(P>0.05)。见表2。
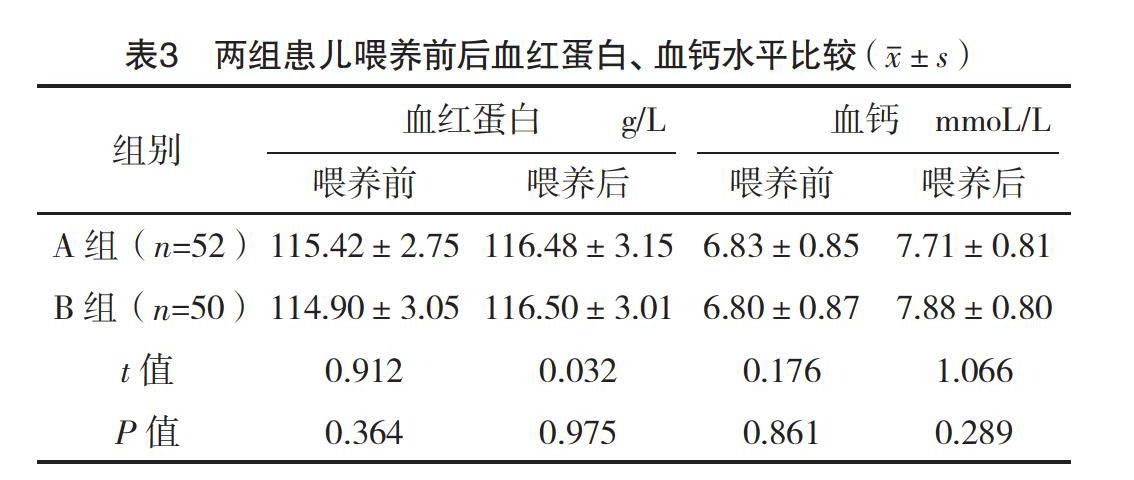
2.3 两组患儿喂养前后血红蛋白、血钙水平比较 喂养前后,两组患儿的血红蛋白、血钙水平比较,差异均无统计学意义(P>0.05),见表3。
2.4 两组患儿并发症发生情况比较 并发症包括喂养不耐受(呕吐、腹胀)和坏死性小肠结膜炎,A组并发症发生率为7.69%,与B组的12.00%比较,差异无统计学意义(字2=0.535,P=0.465),见表4。
2.5 两组患儿喂养所需费用比较 A组第1、7、14、21、28天的喂养所需费用均明显高于B组,差异均有统计学意义(P<0.05),见表5。
3 讨论
近年来二胎政策开放,高龄产妇增加,早产儿的发生率越来越高[6]。随着医疗技术的不断发展,早产儿、低出生体重儿的存活率有大幅度提高,同时临床对早产儿的营养支持问题受到更多的关注[7-8]。文献[9-10]报道,早产儿的体格发育和职能发育密切相关,安全、合理的营养支持决定了早产儿存活率及生存质量,如果缺乏营养,患儿可能出现认知发育延迟、儿童期神经功能障碍、身材矮小、智力落后等不良后果。有学者认为,早产儿、低出生体重儿进行早期积极营养策略,可以有效避免其早期营养不良,而喂养方式不同,生长发育效果可能不同,因此喂养方式的选择十分重要[11]。
目前,临床常见的喂养方式有母乳喂养、早产儿配方奶喂养、混合喂养等,其中,母乳喂养有着不可替代的优势[12-13]。文献[14]报道,欧洲儿科胃肠肝病和营养学会、美国儿科学会都在大力倡导NICU实行母乳喂养。研究证明,母乳喂养可以有效降低早产儿相关并发症发生率,母乳对早产儿生理、营养、免疫等方面更加有利[15]。临床证明,早产儿的母乳营养成分,如乳铁蛋白、总蛋白,与足月儿母乳营养成分有较大差异,早产儿母亲的母乳营养价值、生物学功能更加适合早产儿的生长发育需求[16-17]。母乳喂养已经被越来越多的家庭接受,但不是所有早产儿都能得到母乳喂养[18],并且单纯的母乳喂养并不能满足早产儿的生长发育需求,早期喂养时还需要予以强化,因此采用母乳强化剂、早产儿配方奶混合喂养也是临床许多早产儿母亲的选择[19-20]。文献[21-22]报道,使用母乳强化剂,大大提高了早产儿母乳喂养率,满足早产儿早期发育的营养需要,母乳强化剂一方面能满足早产儿快速生长发育需求,另一方面可以使早产儿获得母乳喂养的益处,但母乳强化剂相对比早产儿配方奶具有价格昂贵的缺点。对中小型城市的居民来说,经济负担过重[23],因此采用母乳强化剂喂养方案的仅有20%左右。
目前中小型城市或基层医院,对选择一个满足早产儿生长发育的需求,经济、实惠、安全、有效的喂养方式需求很大[24-27]。本次研究采用母乳加早产儿配方奶隔顿喂养和母乳加母乳强化剂这两种不同喂养方式,本研究结果显示,母乳加早产儿配方奶隔顿喂养与母乳加母乳强化剂喂养患儿其喂养后头围、身长指标水平差异较小,血红蛋白和血钙水平差异较小,两种喂养方式的并发症发生率差异较小,采用母乳加早产儿配方奶隔顿喂养,喂养所需费用明显更低,不管选择哪种喂养方式,都符合早产儿、低出生体重儿的各项生长发育需求,可以达到相似的喂养效果,各项指标与强化母乳喂养没有明显的差异。本研究证明,母乳加早产儿配方奶隔顿喂养,患儿的体格发育能达到理想的指标,其喂养所需费用明显更低,减轻了患儿家长的经济负担,虽然不一定是最佳方案,但其具有经济、实惠、安全、有效的优势。
综上所述,用强化母乳喂养与母乳加早产儿配方奶隔顿喂养的效果差异较小,母乳加早产儿配方奶隔顿喂养可以满足早产儿的生长发育各方需求,可以替代强化母乳在早产儿喂养中的应用,虽并发症发生率稍高,但两组比较差异无统计学意义(P>0.05),且喂养所需费用更低,更加经济实惠。
参考文献
[1]刘丽芳,陈宏洁,田青,等.不同的奶方喂养对早产儿生长发育的研究[J].中国儿童保健杂志,2017,25(2):128-130.
[2]刘君,杨茜茜,蒋盘华.母乳在早产儿喂养中强化方式的研究进展[J].中国实用护理杂志,2016,32(24):1913-1916.
[3]桂园园,范玲.母乳强化剂在母乳喂养早产儿中的应用进展及护理[J].护理研究,2016,30(12):1412-1417.
[4] Pinchevski-Kadir S,Shust-Barequet S,Zajicek M,et al.Direct Feeding at the Breast Is Associated with Breast Milk Feeding Duration among Preterm Infants[J].Nutrients,2017,9(11):1202.
[5]刘渝,宁金波,易明.强化母乳喂养对出院后早产儿生长发育的影响[J].中国妇幼保健,2017,32(13):2927-2929.
[6]杨秀霞,刘树艳.低体重儿/极低出生体重儿实施强化母乳喂养的临床实践[J].中国妇幼保健,2015,30(12):1857-1858.
[7]都丽红,王艳,杨秋凌,等.强化母乳喂养对促进早产儿生长发育的临床观察[J].中国儿童保健杂志,2015,23(10):1063-1066.
[8]閉宏娟,黄谊思,韦秋芬.强化母乳与液态奶在早产儿的应用比较[J].中国妇幼保健,2015,30(14):2211-2213.
[9]李永伟,严超英,杨磊,等.母乳及配方奶喂养对NICU早产儿的影响[J].中国当代儿科杂志,2017,19(5):572-575.
[10] Giannì M L,Bezze E,Sannino P,et al.Facilitators and barriers of breastfeeding late preterm infants according to mothers experiences[J].BMC Pediatrics,2016,16(1):179.
[11]杨凤娥,佃东春,唐凤姣,等.强化母乳喂养对早产儿出院后追赶性生长的影响随访[J].广东医学,2016,37(7):1026-1027.
[12]姜燕飛,戴智勇,李勇.早产儿母乳喂养对其生理、营养和临床表现的影响[J].中国生育健康杂志,2015,1(4):379-382.
[13]罗惠玉,姚熹,葛方英,等.早产儿母乳喂养现状的调查[J].中国妇幼保健,2017,32(11):2442-2444.
[14] Niela-Vilén H,Axelin A,Melender H L,et al.Breastfeeding preterm infants - a randomized controlled trial of the effectiveness of an Internet-based peer-support group[J].Journal of Advanced Nursing,2016,72(10):2495-2507.
[15]刘孝美,罗碧如,彭文涛,等.我国早产儿出院后营养研究现状的共词分析[J].中国儿童保健杂志,2017,25(8):786-788.
[16]任素英,于晔,甘雨霞,等.住院早产儿母乳喂养集束化管理效果探讨[J].护理研究,2018,32(2):283-285.
[17]阙生顺,孙夫强,李戈.早产儿出院后配方奶对早产/低出生体重儿生长发育影响的研究[J].中国儿童保健杂志,2015,23(3):316-318.
[18] Gregory K E,Samuel B S,Houghteling P,et al.Influence of maternal breast milk ingestion on acquisition of the intestinal microbiome in preterm infants[J].Microbiome,2016,4(1):68.
[19]杨园园,陆虹.住院早产儿母乳喂养的促进与阻碍因素研究进展[J].临床儿科杂志,2017,35(9):708-712.
[20]杨萍,赵泽宇.不同喂养方式对早产儿生长发育的影响[J].检验医学与临床,2015,1(5):663-664.
[21]张李霞,陈泳涛,符茵,等.强化母乳喂养在预防极低出生体重儿感染中的作用[J].中国儿童保健杂志,2017,25(2):161-164.
[22]张莹莹,张莉,崔焱.母乳喂养态度对早产儿发育的影响研究[J].中国妇幼保健,2016,31(22):4765-4767.
[23] Maayan-Metzger A,Kedem-Friedrich P,Bransburg Z S,et al.
The Impact of Preterm Infants Continuous Exposure to Breast Milk Odor on Stress Parameters: A Pilot Study[J].Breastfeeding Medicine,2018,13(3):211-214.
[24]王英,任小玲,周忠义.不同喂养方式对早产新生儿生长发育及健康状况的影响[J].检验医学与临床,2015,1(17):2520-2522.
[25]马素红.不同喂养方式对早产儿和低出生体重儿出院后生长发育和内环境的影响[J].中国临床医生杂志,2017,45(7):111-113.
[26]张丽萍.不同喂养方式对出院后早产儿生长发育的影响[J/OL].临床医药文献电子杂志,2019,6(56):68.
[27]王晶磊.采用不同的喂养方式对早产儿进行喂养对其生长发育的影响[J].当代医药论丛,2019,17(5):69-70.
(收稿日期:2020-03-25) (本文编辑:姬思雨)

