连续肾脏替代治疗对ICU 脓毒症患者胃肠功能及细胞免疫功能的影响
张日超
脓毒症是一种常见的感染性疾病,多由细菌、真菌、病毒或寄生虫感染所致,具有起病急、病情危重和病情发展速度快的特点,若治疗不及时,很容易危及患者生命安全。现阶段,临床针对脓毒症的治疗多以抗感染或血管活性药物等进行对症治疗,但长期实践发现[1,2],长期药物治疗很容易产生耐药性,且容易出现用药副反应,进而降低药物治疗效果。而有报道发现[3,4],以连续肾脏替代治疗脓毒症可以加快机体细胞修复,改善炎症反应,对于早期促进患者康复有重要意义。为此,本次研究特选取70 例ICU 脓毒症患者,分析其治疗价值和安全性,具体内容报告如下。
1 资料与方法
1.1 一般资料 将本院2016 年1 月~2018 年1 月收治的70 例ICU 脓毒症患者按不同治疗方式分为观察组和对照组,每组35 例。其中,观察组男22 例,女13 例;年龄28~63 岁,平均年龄(43.26±6.59)岁;发病至入院时间4~28 h,平均发病至入院时间(15.34±4.23)h。对照组男21 例,女14 例;年龄29~65 岁,平均年龄(43.35±7.22)岁;发病至入院时间5~30 h,平均发病至入院时间(15.63±4.80)h。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准 ①纳入标准[5]:符合脓毒症相关诊断标准者;短期未使用激素或免疫制剂者;年龄≥20 岁者;认知状态良好者;无药物过敏史或相关禁忌证者。②排除标准:合并严重肝肾功能障碍者;近3 个月使用免疫制剂或激素治疗者;对相关药物过敏者;合并严重血液系统疾病者;中途转院或退出研究者。
1.3 方法 对照组接受常规治疗,包括基础营养支持、抗感染、液体复苏、机械通气、血管活性药物应用,体征监测、血糖控制和纠正水电解质和酸碱紊乱等。观察组在对照组基础上联合使用连续肾脏替代治疗,方法为:于患者股静脉穿刺,并置入双腔导管,以连续性静脉血液滤过方式进行,置换液流量调整为2~4 L/h,血流量调整在200 ml/min,抗凝液选择为低分子肝素,2 h 后空气法回血将灌流器取下,并继续血液滤过10 h。两组均连续治疗1 周。
1.4 观察指标及判定标准 比较两组的免疫功能指标、胃肠功能指标、炎症指标及临床疗效。于患者治疗前和治疗后1 周取其空腹静脉血2 ml,常规离心后取上清液以流式细胞仪对两组免疫功能指标进行测定,包括CD3+、CD4+和CD4+/CD8+。以酶联免疫吸附试验(ELISA)对两组胃肠功能指标和炎症指标水平进行测定,包括MOT、GAS、GRV 和血清CRP、IL-6、TNF-α。疗效判定标准[6]:治愈:感染症状消失且体征恢复;好转:症状和体征较治疗前明显改善;无效:疾病持续加重或死亡。总有效率=(治愈+好转)/总例数×100%。
1.5 统计学方法 采用SPSS22.0 统计学软件对数据进行统计分析。计量资料以均数±标准差()表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05 为差异具有统计学意义。
2 结果
2.1 两组免疫功能指标比较 治疗前,两组CD3+、CD4+和CD4+/CD8+比较差异均无统计学意义(P>0.05);治疗后,两组CD3+、CD4+和CD4+/CD8+均较治疗前明显升高,且观察组CD3+、CD4+和CD4+/CD8+均高于对照组,差异均有统计学意义(P<0.05)。见表1。
2.2 两组胃肠功能指标比较 治疗前,两组MOT、GAS 和GRV 水平比较差异无统计学意义(P>0.05);治疗后,两组MOT 较治疗前明显升高,GAS 和GRV 较治疗前明显降低,差异均有统计学意义(P<0.05);治疗后,观察组MOT 高于对照组,GAS 和GRV 低于对照组,差异均有统计学意义(P<0.05)。见表2。
2.3 两组炎症指标比较 治疗前,两组CRP、IL-6、TNF-α 比较差异均无统计学意义(P>0.05);治疗后,两组CRP、IL-6、TNF-α 均较治疗前明显降低,且观察组均低于对照组,差异均有统计学意义(P<0.05)。见表3。
2.4 两组临床疗效比较 观察组总有效率高于对照组,差异具有统计学意义(P<0.05)。见表4。
表1 两组免疫功能指标比较()
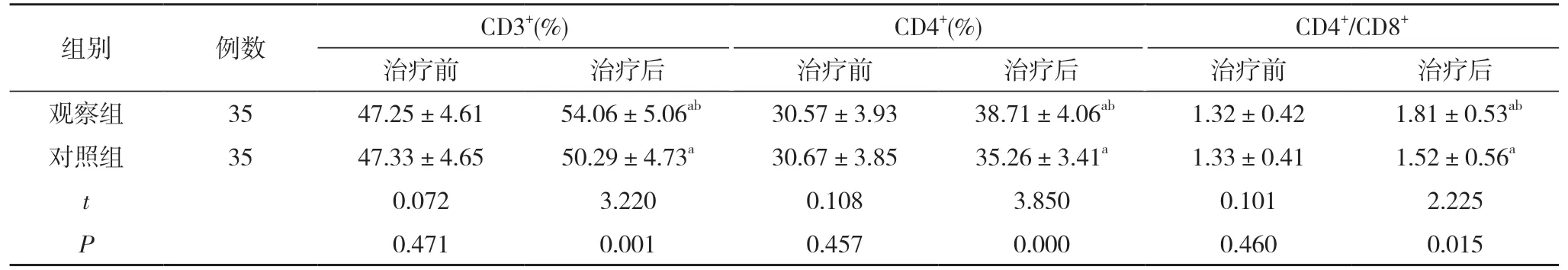
表1 两组免疫功能指标比较()
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
表2 两组胃肠功能指标比较()
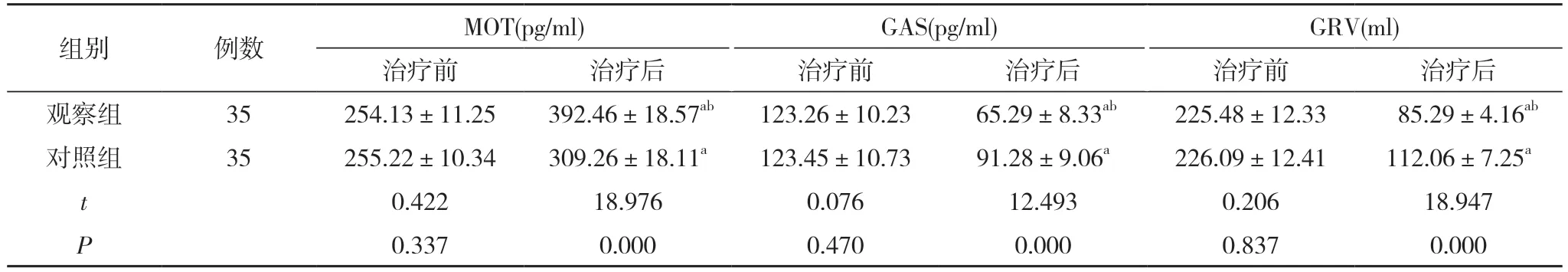
表2 两组胃肠功能指标比较()
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
表3 两组炎症指标比较()

表3 两组炎症指标比较()
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
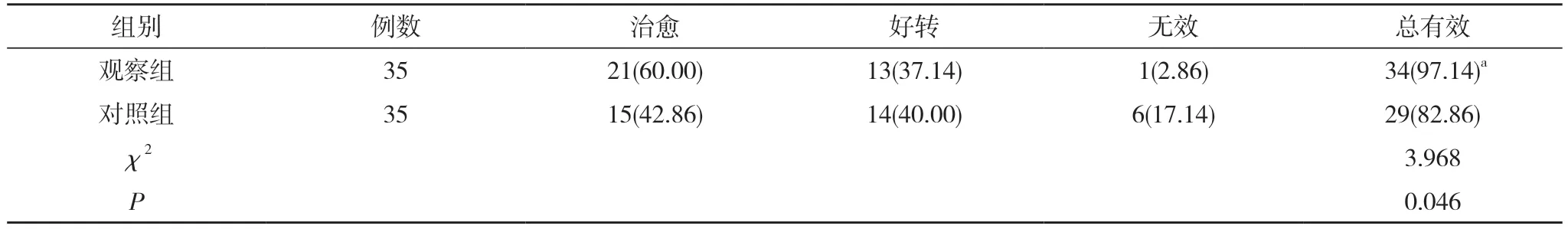
表4 两组临床疗效比较[n(%)]
3 讨论
ICU 脓毒症作为危重症中最为常见的一种,其致病机制较为复杂。现阶段临床调查发现,脓毒症的发生不仅和病原微生物感染有关,还与机体自身免疫功能有关,具体表现为促炎因子和抗炎因子出现异常[7]。为此,加强机体免疫功能对于早期促进患者康复有一定意义。近几年,随着临床医学发展,针对脓毒症发展机制展开深入研究,多个报道表明部分炎症介质和T淋巴细胞可参与脓毒症的发生和发展[8]。为此,根据脓毒症和机体免疫功能及炎症介质之间的关系,大多数学者认为应该在传统抗感染和机械通气治疗基础上加强免疫功能和抗炎治疗。
本次研究发现,利用连续肾脏替代治疗ICU 脓毒症相较于传统治疗其对患者免疫功能、炎症反应和胃肠功能的改善效果更好。对其原因进行分析发现,炎症因子是脓毒症发生发展的重要参与者。其中,CRP是一种急性蛋白,对于早期判断机体是否存在感染和损伤有重要价值,临床研究发现[9],当机体感染、损伤或全身炎症反应严重时,CRP 水平显著升高。而IL-6 是由淋巴细胞和巨噬细胞分泌的糖蛋白,具有诱导抗病毒作用,可促进中性粒细胞分化。而连续肾脏替代治疗在脓毒症的作用机制可能是通过清除上述炎症介质,进而中断细胞因子出现瀑布反应,最终达到减轻机体炎症反应的目的[10]。T 淋巴细胞亚群是反映机体免疫功能的主要指标,本次研究中,以连续肾脏替代治疗ICU 脓毒症患者免疫功能明显提高,提示连续肾脏替代治疗能够在一定程度上增强患者免疫功能,进而促进患者早期康复。既往孔令宇等[11]学者在研究中发现,连续肾脏替代治疗不但能够有效改善脓毒症患者的生命体征和肾功能,还可增强CD8+T 细胞免疫功能。而夏艳梅等[12]发现,应用连续肾脏替代治疗能够提高治疗效果、促进肾功能恢复、降低心血管事件发生率和尿肾脏损伤分子-1(KIM-1)水平、减轻患者的炎症反应程度,有利于改善患者的预后。本次研究结果同上述学者调查结果相符,进一步说明连续肾脏替代治疗在ICU 脓毒症治疗中可以消除患者炎症反应和提高患者免疫功能。
综上所述,将连续肾脏替代治疗用于ICU 脓毒症治疗中效果良好,值得临床推广。

