儿童腺病毒肺炎的特点和重症肺炎的危险因素分析
陈沫 寇丽 刘红兵

【摘要】 目的:探討儿童腺病毒(human adenovirus,HADV)肺炎的临床及实验室特点和重症肺炎的危险因素。方法:选择2019年7月1日-12月31日在中山大学附属第五医院儿科住院的32例腺病毒肺炎患儿的临床资料进行回顾性分析,分析患儿的临床及实验室特点和重症肺炎的危险因素。结果:32例腺病毒肺炎患儿中,1~3岁13例(40.6%),15例(46.9%)合并1种以上的病原体感染,重症肺炎9例,占28.1%,非重症肺炎23例,占71.9%。单因素分析显示,重症肺炎患儿和非重症肺炎患儿年龄1~3岁占比、白细胞>10×109/L或<4×109/L占比、白蛋白水平比较,差异均有统计学意义(P<0.05);重症肺炎患儿和非重症肺炎患儿性别、结膜是否充血、是否合并肺炎支原体感染、是否合并1种及以上病原体感染、血红蛋白、血小板、降钙素原、C反应蛋白比较,差异均无统计学意义(P>0.05)。多因素Logistic分析结果显示,年龄1~3岁、白细胞>10×109/L或<4×109/L、白蛋白降低是引起重症肺炎发生的危险因素(P<0.05)。结论:年龄1~3岁、白细胞>10×109 /L或<4×109 /L、白蛋白降低的儿童腺病毒肺炎易发展为重症肺炎,对这些患儿应给予重点关注。
【关键词】 儿童肺炎 腺病毒感染 重症肺炎 危险因素
doi:10.14033/j.cnki.cfmr.2020.25.022 文献标识码 B 文章编号 1674-6805(2020)25-00-03
[Abstract] Objective: To investigate the clinical and laboratory characteristics of human adenovirus (HADV) pneumonia in children and risk factors for severe pneumonia. Method: The clinical data of 32 children with HADV pneumonia in the Fifth Affiliated Hospital of Sun Yat-sen University from July 1st to December 31st 2019 were retrospectively analyzed, and the clinical and laboratory characteristics in children, related factors of severe pneumonia were observed. Result: Among the 32 children with adenovirus pneumonia, 13 cases (40.6%) were 1-3 years old, 15 cases (46.9%) were infected with more than one pathogen, 9 cases (28.1%) had severe pneumonia, and 23 cases (71.9%) had non-severe pneumonia. Univariate analysis showed that there were statistically significant differences in the proportion of children with severe pneumonia and children with non-severe pneumonia aged 1-3 years, the proportion of white blood cells > 10×109/L or < 4×109/L, and the albumin level (P<0.05). There were no statistically significant differences in gender, conjunctival congestion, mycoplasma pneumoniae infection, infection with one or more pathogens, hemoglobin, platelets, procalcitonin and c-reactive protein between children with severe pneumonia and children with non-severe pneumonia (P>0.05). The multivariate logistic analysis showed that age from 1-3 years, leukocyte >10×109/L or <4×109/L, albumin reduction were risk factors for severe pneumonia (P<0.05). Conclusion: Adenovirus pneumonia in children aged 1-3 years old, leukocyte >10×109/L or <4×109/L, albumin reduction are likely to develop into severe pneumonia, and should be given special attention.
[Key words] Childhood pneumonia Human adenovirus infection Severe pneumonia Risk factors
First-authors address: The Fifth Affiliated Hospital of Sun Yat-sen University, Zhuhai 519000, China
人腺病毒(human adenovirus,HADV)属于哺乳动物腺病毒属,为无包膜的双链DNA病毒,可引起急性呼吸道感染、胃肠炎、结膜炎、膀胱炎和脑膜脑炎等多种疾病。在儿童呼吸道感染疾病中,由腺病毒感染的占5%~7%[1]。由腺病毒感染引起的儿童下呼吸道感染则占5%~10%[2]。大多数患儿感染腺病毒后曾自限性的过程或表现为轻度的呼吸系统症状,但有些患儿变得严重需要重症监护甚至死亡,存活者中也会留有不同程度的后遗症[3]。探讨腺病毒感染引发儿童肺炎的临床及实验室特点和重症肺炎的危险因素,有助于预先判定儿童重症肺炎的高危人群,进行积极防治,以改善儿童腺病毒肺炎的治疗效果。本研究就笔者科室收治的32例腺病毒肺炎患儿的临床和实验室资料进行分析,旨在探讨儿童腺病毒肺炎的特点和重症肺炎的危险因素,具体如下。
1 资料与方法
1.1 一般资料
选择2019年7月1日-12月31日在中山大学附属第五医院儿科住院的32例腺病毒肺炎患儿的临床资料进行回顾性分析。入选患儿均为经呼吸道深部分泌物免疫荧光技术测定腺病毒抗原阳性,综合临床症状、流行病学情况、接触史符合儿童腺病毒肺炎的诊断标准[4]。重症肺炎诊断标准参照《儿童社区获得性肺炎管理指南(2013修订)》,即呼吸频率(respiratory rate,RR)明显增快(<3岁儿童RR>70次/min,≥3岁儿童RR>50次/min,排除发热、哭闹等因素影响)、发绀、呼吸困难(呻吟、鼻翼扇动、三凹征);多肺叶受累或≥2/3的肺脏受累,伴胸腔积液;经皮血氧饱和度≤92%;出现肺外并发症;一般情况差,拒食或脱水征,意识障碍表现[5],存在以上任何一项者,即可诊断为重症肺炎。
1.2 方法
1.2.1 资料收集 收集患儿住院期间的临床特征,包括热峰、热程、咳嗽、喘息、发病年龄、性别、病原学检测、影像学表现、静脉应用丙种球蛋白(人血清)及全身糖皮质激素的使用情况、并发症等。所有患儿均经呼吸道深部分泌物行腺病毒核酸检测,抽血行血常规、C反应蛋白(CRP)、降钙素原(PCT)、肺炎支原体血清学抗体检测、呼吸道病原、抗链球菌溶血素O(ASO)、流感病毒抗原检测、肝肾功能检查,血培养、痰培养等实验室检查。
1.2.2 随访 对患儿进行电话及门诊随访,记录其肺炎恢复期症状、体征的情况。
1.3 统计学处理
应用SPSS 19.0统计软件,正态分布的计量资料以(x±s)表示,采用t检验;计数资料以率(%)表示,采用Fisher精确检验。将单因素分析P<0.05的分类自变量赋值后引入二分类Logistic分析,P<0.05为差异有统计学意义。
2 结果
2.1 一般情况
32例腺病毒肺炎患儿中,男19例,女13例;年龄1~9岁,中位年龄3岁,其中1~3岁患儿13例(40.6%),>3岁患儿19例(59.4%)。3例(9.4%)结膜充血;15例(46.9%)合并其他病原体感染,其中11例(34.4%)合并肺炎支原体感染,2例(6.3%)合并流感病毒感染,2例(6.3%)合并溶血性链球菌感染。其中重症肺炎9例,占28.1%,非重症肺炎23例,占71.9%。
2.2 影响儿童重症腺病毒肺炎发生的单因素分析及两组临床及实验室特征比较
重症肺炎患儿和非重症肺炎患儿年龄1~3岁占比、白细胞>10×109/L或<4×109/L占比、血浆白蛋白水平比较,差异均有统计学意义(P<0.05);重症肺炎患儿和非重症肺炎患儿性别、结膜是否充血、是否合并肺炎支原体感染、是否合并1种及以上病原体感染、血红蛋白、血小板、降钙素原、C反应蛋白比较,差异均无统计学意义(P>0.05),见表1、表2。
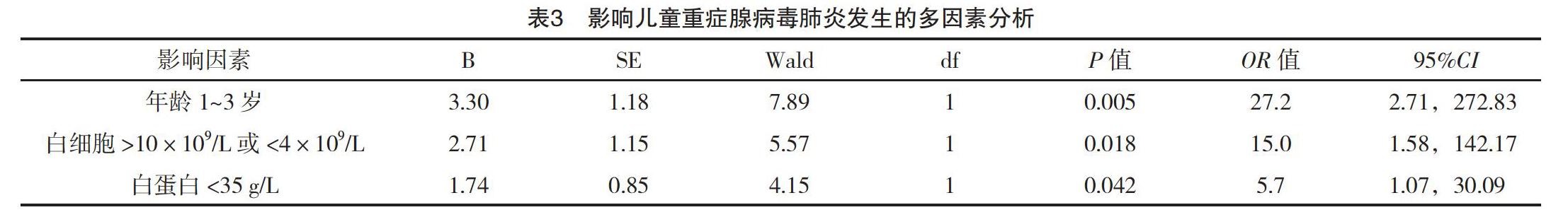
2.3 影响儿童重症腺病毒肺炎发生的多因素分析
对单因素分析中P<0.05的分类自变量赋值,以是否发生重症肺炎作为因变量,将赋值后的自变量引入二分类Logistic分析,结果显示,年龄1~3岁、白细胞>10×109/L或<4×109/L、白蛋白降低是引起重症肺炎发生的危险因素(P<0.05),见表3。
3 讨论
人腺病毒有50多个血清型,不同的血清型伴发不同的临床表现和疾病的严重程度。重症肺炎以3型及7型多见,人腺病毒-7B型是2019年我国南方发病地区主要流行株。本研究结果显示,1~3岁感染者13例(40.6%),32例腺病毒肺炎患儿中,诊断为重症者9例,重症肺炎发生率为28.1%,与年龄>3岁儿童比较,差异有统计学意义(P<0.05)。进一步的Logistic分析显示,年龄1~3岁也是引起儿童腺病毒重症肺炎的危险因素。这表明1~3岁的儿童感染者更容易发展为重症肺炎,与Rajkumar等[6]研究相符,原因可能为1~3岁的婴幼儿一方面缺乏母体抗体保护,另一方面自身免疫功能尚未完全形成,病毒感染后容易导致重症肺炎,应引起临床重视。
腺病毒感染与宿主的年龄、免疫状态等相关,而混合感染使得腺病毒感染的临床表现更为复杂。本研究结果显示,32例腺病毒肺炎患儿中合并1种及以上病原体感染15例,其中肺炎支原体11例,流感病毒2例,溶血性鏈球菌2例。但是混合感染后重症肺炎发生率与单纯腺病毒感染后肺炎相比,差异无统计学意义(P>0.05)。笔者认为腺病毒合并其他病原体的感染并不是重症肺炎的危险因素。
本研究资料显示,白细胞>10×109/L或<4×109/L是腺病毒感染儿童引起重症肺炎的危险因素。Moallem等[7]报道了在未合并细菌感染的情况下,腺病毒感染的患儿外周血中可见白细胞计数的升高。但是,白细胞计数的升高与否似乎与腺病毒感染的具体基因型及临床感染的具体阶段有关。Lin等[8]数据说明在感染了腺病毒2型的患者中,白细胞计数增多(WBC>15 000/mm3)更为常见,而在感染了腺病毒7型的患者中,白细胞计数减少(WBC<5 000/mm3)较常见。同时Kim等[9]认为白细胞计数的减少和血小板计数的减少往往和腺病毒感染后疾病进展有关。这也很好地解释了为什么在有些报道中腺病毒感染伴发白细胞计数是升高的,而在其他报道中白细胞计数又是降低的[10]。本研究资料则是将白细胞计数>10×109/L和<4×109/L合并在一起,作為一个自变量进行分析,结果发现外周血白细胞计数高于或者低于正常值也是引起儿童腺病毒重症肺炎的危险因素。
Shen等[11]研究认为高CRP水平是腺病毒感染导致儿童肺炎的危险因素,且认为在没有继发细菌感染的情况下,儿童感染腺病毒时CRP水平升高,提示腺病毒可引发类似于细菌感染的炎症反应,而CRP的升高可能存在血清特异型,因为感染了3型腺病毒的儿童相比较其他类型的具有更高的CRP值。本研究并未发现CRP水平的升高是儿童腺病毒重症肺炎的危险因素。由此,笔者认为要判断CRP水平升高是否为重症肺炎的影响因素,还需进一步对腺病毒进行分型。
本研究资料显示除年龄因素、白细胞计数因素外,血浆白蛋白水平的降低也是儿童重症腺病毒肺炎的危险因素,与黄淼等[12]研究一致。因此,积极监测腺病毒肺炎患儿的白细胞、白蛋白水平,对该患儿可能发展为重症肺炎的判断十分重要,能指导临床医生进行积极合理的治疗。
综上所述,临床儿科医生应对腺病毒肺炎的诊断有充分认识,在腺病毒肺炎的好发年龄、对出现持续高热、咳嗽的患儿应尽早行腺病毒呼吸道免疫荧光检查,以期早诊断、早治疗,对于年龄为1~3岁的患儿,更应积极监测白细胞、白蛋白水平,评估患儿的肺部疾病情况,早期发现可能导致重症肺炎的危险因素,积极治疗,从而改善患儿的预后。
参考文献
[1] Chen Y,Liu F,Wang C,et al.Molecular identification and epidemiological features of human adenoviruses associated with acute respiratory infections in hospitalized children in southern China,2012-2013[J].PLoS One,2016,11(5):e0155412.
[2] Li L,Woo Y Y,de Bruyne J A,et al.Epidemiology,clinical presentation and respiratory sequelae of adenovirus pneumonia in children in Kuala Lumpur,Malaysia[J].PLoS One,2018,13(10):e0205795.
[3] Shachor-Meyouhas Y,Hadash A,Kra-Oz Z,et al.Adenovirus Respiratory Infection among Immunocompetent Patients in a Pediatric Intensive Care Unit During 10-year period: Co-morbidity iscommon[J].Isr Med Assoc J,2019,21(9):595-598.
[4]国家卫生健康委员会,国家中医药管理局.儿童腺病毒肺炎诊疗规范(2019版)[J].传染病信息,2019,32(4):293-298.
[5]中华医学会儿科学分会呼吸学组,《中华儿科杂志》编辑委员会.儿童社区获得性肺炎管理指南(2013修订)(上)[J].中华儿科杂志,2013,51(10):745-752.
[6] Rajkumar V,Chiang C S,Low J M,et al.Risk factors for severe adenovirus infection in children during an outbreak in Singapore[J].Ann Acad Med Singapore,2015,44(2):50-59.
[7] Moallem M,Song E,Jaqqi P,et al.Adenovirus and “culture-negative sepsis”in a preterm neonate[J].AJP Rep,2016,6(4):e417-e420.
[8] Lin M R,Yang S L,Gong Y N,et al.Clinical and molecular features of adenovirus type 2, 3,and 7 infections in children in an outbreak In Taiwan, 2011[J].Clin Microbiol Infect,2017,23(2):110-116.
[9] Kim S J,Kim K,Park S B,et al.Outcomes of early administration of cidofovir in non-immuno-compromised patients with severe adenovirus pneumonia[J].PLoS One,2015,10(4):e0122642.
[10] Cheng J L,Peng C C,Chiu N C,et al.Risk factor analysis and molecular epidemiology of respiratory adenovirus infections among childrenin northern Taiwan,2009-2013[J].J Microbiol Immunol Infect,2017,50(4):418-426.
[11] Shen C F,Wang S M,Wang J R,et al.Comparative study of clinical and epidemiological characteristics of major pediatric adenovirus epidemics in southern Taiwan[J].BMC Infect Dis,2019,19(1):681.
[12]黄淼,罗蓉,符州.儿童重症腺病毒肺炎不良预后的危险因素分析[J].中国当代儿科杂志,2017,19(2):159-162.
(收稿日期:2020-03-25) (本文编辑:马竹君)

