宫颈癌及宫颈上皮内瘤变患者宫颈液基薄层细胞学检查及高危型人乳头瘤病毒检测的临床价值
杜 祯, 陈锡山, 盛赠美
(1. 湖南省长沙市第三医院 血液肿瘤科, 湖南 长沙, 410000;2. 广西柳州市工人医院 肿瘤科, 广西 柳州, 545005)
宫颈癌作为最常见的妇科恶性肿瘤之一,多发于30~35岁患者,浸润癌的高发年龄为45~55岁。目前,宫颈癌在中国发病率较高,每年可造成约53 000名女性死亡。研究[1-3]发现,宫颈癌早期症状不典型,多数患者在妇科体检时才被发现。随着病情的不断进展,患者会出现阴道分泌物增多、阴道出血等表现。高危型人乳头瘤病毒感染作为与宫颈癌密切相关的主要因素,定期进行宫颈癌筛查可及早发现癌前期病变,预防宫颈癌的发生,从而最大限度地提高患者生存率[4-6]。宫颈液基薄层细胞学检查(TCT)以及高危型人乳头瘤病毒(hrHPV)检测是目前宫颈癌前病变以及宫颈癌的主要诊断手段,单独诊断虽然具有一定的指导意义,但是应用效果具有一定的局限性。本研究回顾性分析9例宫颈癌患者以及63例宫颈上皮内瘤变患者的临床资料,探讨宫颈癌及宫颈上皮内瘤变患者TCT以及hrHPV检测的临床价值,现报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2017年5月—2019年5月收治的72例患者的临床治疗情况,包括9例宫颈癌患者及63例宫颈上皮内瘤变患者。纳入标准: ① 患者均已婚,并且具有2年以上性生活史; ② 近3 d内未进行阴道冲洗,且未使用阴道内药物者; ③ 患者3 d内未进行性生活,且并未处于生理期; ④ 患者及家属知情并签署同意书。排除标准: ① 患者曾行子宫颈切除术,具有盆腔放射治疗史以及肿瘤病史; ② 严重肝、肾功能等重要脏器不全者; ③ 近3个月内进行过特殊妇科治疗者; ④ 孕期及哺乳期患者。患者年龄21~62岁,平均(38.6±5.8)岁; 孕次1~3次,平均(2.1±0.3)次; 产次1~3次,平均(1.9±0.4)次。本研究均在患者知情情况下进行,并经本院伦理委员会批准。
1.2 方法
1.2.1 标本采集: 采用无菌棉签清洁患者宫颈外表面,然后采用宫颈刷插入患者宫颈外口鳞柱交界部位,逆时针方向旋转4~6圈,获得分泌物标本后置于无菌试管内保存备用。
1.2.2 hrHPV检测: 采用荧光定量PCR法进行检测。采用2对特异性引物和2条特异性荧光探针配以PCR反应液、耐热DNA聚合酶、核苷酸单体等成分,荧光PCR体外扩增法定量检测hrHPV。试剂盒以及荧光定量PCR仪购自杭州迪安生物技术有限公司,所有操作严格按照说明书执行。具体操作如下: ① 向采样试管中加入1 mL灭菌生理盐水后充分震荡混匀; ② 吸取1.5 mL待测液体置于离心管, 3 500转/min离心5 min; ③ 取沉淀物加入灭菌生理盐水1mL震荡混匀, 3 500转/min离心5 min; ④ 取沉淀物并加入50 μL DNA提取液,混匀后置于100 ℃恒温下处理10 min, 处理好后置于4 ℃环境中静置10 min; ⑤ 取沉淀物3 500转/min离心5 min, 取沉淀物置于4 ℃环境中保存备用; ⑥ 扩增条件: 93 ℃预处理2 min、93 ℃环境下处理45 s、55 ℃环境下处理1 min, 重复10个循环后, 93 ℃环境下处理30 s、55 ℃环境下处理45 s, 重复30个循环,待所有反应结束后,由计算机自动分析结果。
1.2.3 TCT检测: 采用杭州迪安生物技术有限公司生产的细胞保存液进行细胞学检查。妇科医师于患者宫颈处取材,由2名高年资病理科医师阅片。采用TBS系统对结果进行诊断,诊断结果包括: 正常范围(WNL)、意义不明不典型鳞状细胞(ASCUS)、不典型腺上皮细胞(AGCUS)、鳞状上皮内病变(SIL)、高度鳞状上皮内病变(HSIL),ASCUS及以上病变均为阳性。
1.3 观察指标
将宫颈活检病理检查结果作为金标准,宫颈上皮内瘤变(CIN)中的Ⅰ级为低级别CIN, CINⅡ级及以上为高级别CIN。hrHPV检测结果为5×102基因拷贝数以下说明患者体内不存在hrHPV, hrHPV检测结果为5×102基因拷贝数以上说明患者体内存在hrHPV。
1.4 统计学分析
采用SPSS 18.0统计学软件对数据进行分析,计数资料以[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
2.1 不同组织学分级的细胞学情况
结果显示, 72例患者进行TCT检测后,检测结果正常者42例(58.3%), 检测结果异常者30例(41.7%)。病理标本检查结果表明,宫颈上皮内瘤变(低级别及高级别)患者为43例; TCT检测与病理学检查结果的符合率在宫颈上皮内瘤变中为 44.2%(19/43), TCT检测与病理学检查结果的符合率在宫颈癌中为72.7%(8/11), 见表1。
2.2 hrHPV在不同宫颈病变中的分布情况
对72例患者进行hrHPV检测,结果阳性患者52例(72.2%), 阴性20例(27.8%), 其中hrHPV检测与病理学检查结果的符合率在宫颈上皮内瘤变中为86.0%(37/43), TCT检测与病理学检查结果的符合率在宫颈癌中为90.9%(10/11), 见表2。
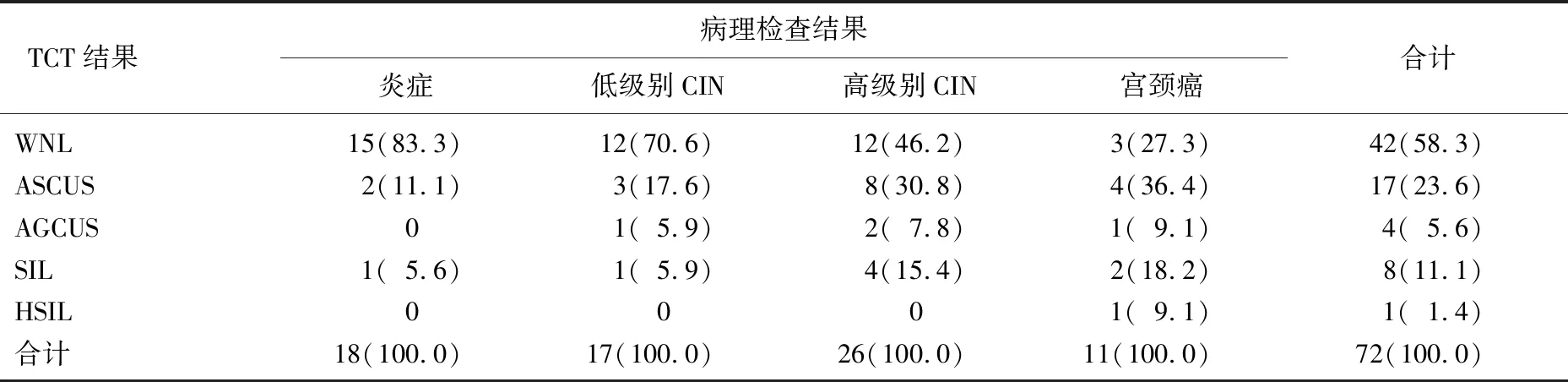
表1 2组患者不同组织学分级的细胞学情况[n(%)]
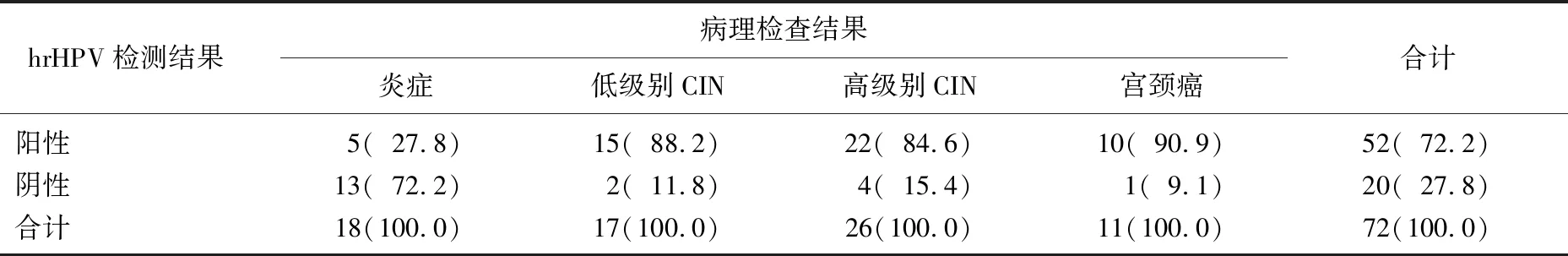
表2 hrHPV在不同宫颈病变中的分布情况[n(%)]
2.3 不同检测方法的灵敏度和特异性比较
72例患者进行TCT及hrHPV检测后结果显示, 2者联合检测的灵敏度为94.4%, 诊断符合率为90.3%, 均显著高于TCT及hrHPV单一检测方式,见表3。

表3 不同检测方法的灵敏度和特异性比较[n(%)]
3 讨 论
宫颈疾病包括宫颈区域内发生的各种病变,包括炎症、肿瘤、损伤以及各种癌前病变等,是女性最常见的疾病[7-8]。近年来,研究[9-11]发现病原体感染、医源性损伤、免疫缺陷性疾病以及宫颈解剖结构异常等是宫颈疾病发生的主要因素,并且患者早期病变多以良性为主,不会对患者生活以及身体健康造成较为严重的影响。若患者得不到积极有效的治疗,最终易发展为恶性肿瘤,导致病死率升高。因此,全面有效的疾病筛查并实施介入治疗对于提高患者生活质量有重要意义[12-14]。
目前,临床上宫颈疾病筛查手段较多,但是筛查结果极易受到外界因素以及患者自身因素的影响,导致不同程度的漏诊和误诊。研究[15-17]发现, HPV感染是诱发宫颈病变的重要因素,持续性的HPV感染极易导致患者进展为宫颈癌,因此HPV检测对于患者疾病诊断有重要意义。TCT是通过液基薄层细胞学检测系统对宫颈细胞进行细胞学分类诊断的一种手法,不仅对癌变细胞的检出率较高,而且对于微生物感染以及癌前病变也具有一定的诊断价值[18-19]。但是TCT受主观影响较大,不同细胞学医生读片结果可能存在差异,因此单一检测手段往往达不到预期诊断效果,而采用TCT联合hrHPV诊断能够有效提高确诊率,减少漏诊和误诊的发生[20]。
本研究结果显示, 72例患者进行TCT检测后显示,患者检测结果正常者为42例(58.3%), 检测结果异常者为30例(41.7%), 其中TCT检测与病理学检查结果的符合率在宫颈上皮内瘤变中为44.2%, TCT检测与病理学检查结果的符合率在宫颈癌中为72.7%。72例患者进行hrHPV检测后显示,阳性患者为72例(72.2%), 阴性为20例(27.8%), 其中hrHPV检测与病理学检查结果的符合率在宫颈上皮内瘤变中为86.0%, TCT检测与病理学检查结果的符合率在宫颈癌中为90.9%。上述结果说明了TCT与hrHPV在筛查宫颈癌以及宫颈上皮内瘤变时均有阳性人群,并且HPV检出阳性率较高,可作为宫颈癌以及宫颈上皮内瘤变的临床诊断指标,但是hrHPV检测灵敏度高,特异度较低[21-23]。因此,在行TCT检测的基础上联合hrHPV检测,既是对hrHPV检测结果的验证,又能够较好地筛查高危人群,并且联合检测还能提高检测灵敏度,降低漏诊率[24-25]。
综上所述, TCT、hrHPV联合检测有助于提高宫颈癌以及宫颈上皮内瘤变患者的检出率。

