生化及炎症指标在新型冠状病毒肺炎患者中的变化特征和应用价值
吕 宁,陆加刚,罗莎莎,肖颜玉,吴 驰,张文萍,曲久鑫
(深圳市第三人民医院检验科,广东深圳 518020)
新型冠状病毒病肺炎(COVID-19)的病原体为新型冠状病毒(SARS-CoV-2),该病的暴发和流行已成为国际关注的突发公共卫生事件。临床生化检验作为常规临床检验的主要组成部分,可直接反映人体生理状态及心脏、肝脏、肾脏等多种器官的功能,对其进行分析可了解有关疾病的生化基础,疾病发生和进展中的变化[1]。SARS-CoV-2对不同器官的损伤与临床表现密切相关,除导致肺炎,还会损伤心脏、肝脏、肾脏等多个脏器,导致相关的生化指标出现异常[2]。与轻型患者相比,重型或危重型患者的变化更显著[3-4]。炎性指标中的C反应蛋白(CRP)、降钙素原(PCT)、白细胞介素(IL)-6也可在病毒感染后升高,灵敏地反映机体的感染情况和恢复程度[5]。但前期研究存在样本例数少,重症患者占比高,较少关注感染早期的变化特征等问题。
本文纳入深圳地区246例COVID-19确诊感染患者,分析不同临床分型患者在入院后首次进行27项常规生化指标和炎症指标检测的结果,探讨COVID-19患者感染早期的生化和炎症指标变化特征与临床症状间的相关性,及其对重症患者进行早期快速分类的鉴别诊断价值,有助于临床对不同患者进行个性化评估,了解基础状态,实现精准治疗。
1 资料与方法
1.1一般资料 回顾性分析2019年12月至2020年2月在本院住院的246例COVID-19确诊患者为研究对象,其中男119例,年龄2~81岁,中位年龄44.0岁;女127例,年龄1~72岁,中位年龄45.0岁。根据患者病情,将轻型和普通型患者分为轻症组,共198例,其中轻型7例、普通型191例;将重型和危重型患者分为重症组,共48例,其中重型36例、危重型12例。246例患者的相关临床资料见表1。

表1 246例COVID-19患者的临床资料

组别n主要症状[n(%)]发热咳嗽、咳痰呼吸困难肌肉酸痛头痛腹泻武汉暴露史[n(%)]是否总体246169(68.7)89(36.2)13(5.3)10(4.1)11(4.5)6(2.4)166(67.5) 80(32.5)轻症组198125(63.1)64(32.3)7(3.5)9(4.5)7(3.5)3(1.5)134(67.7)64(32.3)重症组4844(91.7)25(52.1)6(12.5)1(2.1)4(8.3)3(6.3)32(66.7)16(33.3)
1.2诊断和分型标准 患者符合《新型冠状病毒感染的肺炎诊疗方案(试行第六版)》[6]的确诊标准,经核酸检测确认。分型标准:(1)轻型,临床症状轻微,影像学未见肺炎表现。(2)普通型,具有发热、呼吸道等症状,影像学可见肺炎表现。(3)重型,符合以下任何一条即可诊断,出现气促,呼吸频率≥30次/分钟;静息状态下,血氧饱和度≤93%;动脉血氧分压(PaO2)/吸氧浓度(FiO2)≤300 mm Hg。肺部影像学显示24~48 h内病灶明显进展>50%者按重型管理。(4)危重型,符合以下情况之一者即可诊断,出现呼吸衰竭,且需要机械通气;出现休克;合并其他器官功能衰竭需ICU监护治疗[6]。
1.3方法 所有患者于入院首日清晨采集空腹静脉血,经离心分离血清后检测27项指标,包括炎症指标:CRP、PCT、IL-6;肝功能检测指标:总蛋白(TP)、清蛋白(ALB)、前清蛋白(PA)、碱性磷酸酶(ALP)、丙氨酸氨基转移酶(ALT)、γ-谷胺酰转肽酶(GGT)、胆碱酯酶(CHE)、总胆红素(TBIL)、直接胆红素(DBIL)、总胆汁酸(TBA);心肌酶检测指标4项:肌酸激酶(CK)、肌酸激酶同工酶(CK-MB)、乳酸脱氢酶(LDH)、天门冬氨酸氨基转移酶(AST);血脂检测指标:三酰甘油(TG)、总胆固醇(CHOL);肾功能检测指标:尿酸(UA)、尿素(Urea)、肌酐(Cr)、胱抑素C(Cys-C)、肾小球滤过率(eGFR);电解质检测指标:钾离子(K+)、钠离子(Na+)、氯离子(Cl-)。各指标参考范围如下:CRP<8 mg/L,PCT<0.1 ng/mL,IL-6 0~7 pg/mL,TP 65~85 g/L,ALB 40~55 g/L,PA 200~400 mg/L,ALP 45~125 U/L,ALT 0~45 U/L,GGT 0~49 U/L,CHE 5 000~12 000 U/L,TB 1.7~21.0 μmol/L,DB 1.7~6.8 μmol/l,TBA 0~15 μmol/L,CK 50~310 U/L,CK-MB 0~5 ng/mL,LDH 109~245 U/L,AST 0~45 U/L,TG 0.56~1.70 mmol/L,CHOL 2.86~5.98 mmol/L,UA 214~488 μmol/L,Urea 3.1~8.0 mmol/L,Cr 57~97 μmol/L,Cys-C 0.00~1.21 mg/L,eGFR 90~250 mL/min,K+3.5~5.5 mmol/L,Na+135~145 mmol/L,Cl-96~108 mmol/L。
1.4仪器与试剂 生化指标检测使用西门子ADVIA2400生化分析仪及专用配套试剂;炎症指标PCT、IL-6使用罗氏E 601电化学发光免疫分析仪及专用配套试剂,所有项目严格按照仪器和试剂说明书进行操作。所有检测项目严格执行每日室内质控,近期通过国家卫生健康委员会临床检验中心或广东省临床检验中心的室间质评。

2 结 果
2.1COVID-19患者生化和炎症指标的检测情况 两组患者CRP、PCT、IL-6、TP、ALB、GGT、DBIL、CK-MB、LDH、AST、Urea、Cr、Cys-C、Cl-水平比较,差异有统计学意义(P<0.05)。见表2。

表2 两组COVID-19患者生化及炎症指标的比较

组别nALB(g/L,x±s)PA(mg/L,x±s)ALP(U/L,x±s)ALT[U/L,M(P25,P75)]GGT[U/L,M(P25,P75)]轻症组19843.14±3.17191.56±63.9168.63±31.9318(12,27)23.0(15.0,35.5)重症组4839.88±4.22143.89±65.7963.00±23.7126(19,40)40.5(24.0,57.0)P<0.010.8480.2050.727<0.01

组别nCHE(U/L,x±s)TBIL[mmol/L,M(P25,P75)]DBIL[mmol/L,M(P25,P75)]TBA[mmol/L,M(P25,P75)]轻症组1987 945.08±1 474.3112.10(8.48,16.80)4.10(2.90,5.80)3.90(2.60,7.20)重症组487 187.61±1 677.8210.45(7.95,18.88)4.45(3.45,7.95)4.10(2.70,6.98)P0.2990.6950.0330.841

组别nCK[U/L,M(P25,P75)]CK-MB[ng/mL,M(P25,P75)]LDH[U/L,M(P25,P75)]AST(U/L,x±s)TG[mmol/L,M(P25,P75)]轻症组19856.5(30.00,87.50)0.70(0.53,1.08)197.00(165.00,243.00)26.51±17.370.99(0.72,1.58)重症组4871.85(46.00,116.50)0.94(0.68,1.52)272.50(200.50,424.30)36.05±20.421.04(0.77,1.30)P0.179<0.01<0.01<0.010.802

组别nCHOL(mmol/L,x±s)UA(mmol/L,x±s)Urea[mmol/L,M(P25,P75)]Cr(mmol/L,x±s)Cys-C(mg/L,x±s)轻症组1984.21±1.03290.45±96.173.66(2.94,4.31)62.15±17.040.76±0.15重症组484.18±1.11263.70±99.614.34(3.55,5.44)77.95±29.701.05±0.32P0.4510.559<0.01<0.01<0.01

组别neGFR(mL/min,x±s)K+[mmol/L,M(P25,P75)]Na+(mmol/L,x±s)Cl-[mmol/L,M(P25,P75)]轻症组198112.80±26.293.91(3.66,4.20)137.82±10.11104.10(101.85,105.80)重症组4891.32±19.923.87(3.54,4.20)135.97±3.54100.95(98.60,104.28)P0.6110.4210.951<0.01
2.2炎症指标CRP、PCT、IL-6对两组COVID-19患者的诊断价值 CRP、PCT和IL-6单独检测时诊断重症COVID-19患者的AUC分别是0.840、0.817、0.768,灵敏度分别为81.25%、68.75%、64.29%,特异度分别为75.76%、79.80%、84.28%。CRP对重症COVID-19患者的诊断效能优于IL-6、PCT。因确诊患者的PCT中位水平在参考范围(<0.1 ng/mL)内,不纳入联合诊断评估,联合CRP和IL-6诊断重症COVID-19患者的AUC为0.851,特异度和灵敏度分别73.23%和85.42%,优于CRP、PCT和IL-6单独检测的诊断效能。见表3。
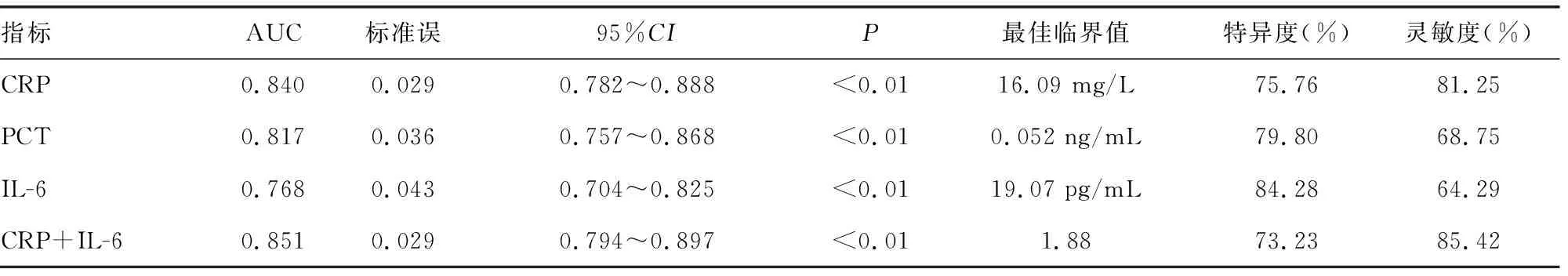
表3 CRP、PCT、IL-6诊断重症COVID-19患者的ROC曲线分析
3 讨 论
冠状病毒(CoV)在自然界广泛存在,近年来频繁出现和引起暴发感染。SARS-CoV-2基因组序列特征与严重急性呼吸综合征冠状病毒(SARS-CoV)和中东呼吸综合征冠状病毒(MERS-CoV)有明显区别[7-9]。患者中以轻症患者为主,重症患者占19.5%(48/246),其中有3例患者死亡,这一比例与中国疾病预防控制中心的全国流行病学数据以及钟南山团队调查的全国数据基本一致[10-11]。
SARS-CoV-2感染后大多数患者表现为轻度、中度症状,随病程进展可出现不同器官功能的损伤。SARS-CoV-2主要结合宿主细胞的人血管紧张素转化酶2(ACE2)进入细胞内繁殖并损伤细胞,而ACE2除在肺泡上皮细胞高表达外,其他组织如呼吸道、心脏、肝脏、肾脏、胃肠道中也有表达,因此病毒可引起多器官受损[12]。此前研究发现,COVID-19患者的生化及炎症相关指标可出现ALB水平下降,LDH水平升高,CK升高,肌红蛋白增高,少见轻度低钠血症及低钾血症,这些指标的变化出现于部分患者中,且受患者基础性疾病和多器官损害程度影响较大[7]。本研究通过分析246例COVID-19患者的入院时生化及炎症指标检测结果,对比不同分型患者在感染早期生化及炎症指标的水平差异,观察病毒感染与器官损伤的相关性,总结变化特点,探讨上述指标用于评估病情,鉴别分型的应用价值。
本研究中多数患者在入院时生化指标多在参考范围内,提示SARS-CoV-2感染早期没有过度累及肝脏、肾脏、心脏等器官。对比轻症组,重症组患者共有14个生化及炎症指标差异有统计学意义(P<0.05),但仅LDH、CRP、IL-6高于参考范围。重症组中肝功能指标TP和ALB水平低于轻症组,提示重症患者的肝脏合成转化功能受损。与肝细胞膜损伤有关的AST水平在重症组中高于轻症组,差异有统计学意义(P<0.01),但仍在参考范围内。与胆管损伤高度相关的生化指标GGT水平在重症组中显著高于轻症组,差异有统计学意义(P<0.01)。由于胆管上皮细胞特异性表达ACE2,比肝细胞高20倍,推测重症患者的肝脏异常可能不是由于病毒直接损伤肝细胞,而是由胆管细胞功能障碍等原因引起的,如治疗药物毒性和全身炎症反应诱导的继发性肝脏损伤[12-13]。重症组CK-MB、AST水平高于轻症组,但均在参考范围内,提示两组患者的心脏累及程度均较轻。另外重症组LDH水平显著高于参考范围,推测所有LDH的异常升高与LDH在组织中分布广泛有关,心、肺、肾等组织受损时均可使LDH升高,存在累积效应。
SARS-CoV-2感染还可能造成肾脏损伤,约3%~10%感染SARS-CoV-2的患者肾功能出现异常,包括Cr或尿素氮升高,7%的患者出现急性肾损伤[14]。本研究中重症组患者肾功能3项指标中Urea、Cr、Cys-C的水平高于轻症组,差异有统计学意义(P<0.01),但处于参考范围内,提示轻、重症患者在感染早期均没有发生严重的肾损伤。
SARS-CoV-2感染会促进细胞因子的分泌,这些细胞因子又将淋巴细胞和白细胞募集到感染部位,诱发体内细胞因子发生“炎症风暴”,过度的炎性反应也会引起组织损伤和病情加重。本研究中重症组患者的炎症相关指标CRP、IL-6高于参考范围,但PCT在参考范围内,两组间差异有统计学意义(P<0.05),与文献报道结果相似[4-5]。采用ROC曲线分析CRP、PCT和IL-6对COVID-19重症患者的诊断鉴别价值,CRP、PCT和IL-6单独检测诊断重症患者的AUC分别为0.840、0.817、0.768,灵敏度分别为81.25%、68.75%、64.29%,特异度分别为75.76%、79.80%、84.28%。CRP对重症患者的诊断效能优于IL-6、PCT。同时,CRP与IL-6联合检测诊断重症COVID-19患者的AUC为0.851,特异度和灵敏度分别为73.23%和85.42%,优于CRP、PCT和IL-6单独检测的诊断效能。
4 结 论
本研究对COVID-19患者的入院时生化及炎症指标分析后结果提示感染早期患者的肝脏、肾脏、心脏损伤较轻,但重症患者的损伤程度有加重趋势。主要表现为蛋白合成减少、GGT、LDH明显升高。由于病毒激活体内的炎性反应,患者的炎症相关指标CRP、IL-6出现升高,重症患者升高更为显著,联合检测CRP和 IL-6 对 COVID-19病情分型有一定的鉴别诊断价值,可判断患者病情的动态变化,有利于临床采取更为合理的治疗方案。本研究不足之处为部分患者的入院时间与其发病时间不一致,住院期间没有结合其他特异性指标如抗体进行动态监测,以更好地评估COVID-19患者的治疗效果和临床结局。

