双胎贫血-红细胞增多序列综合征宫内治疗结局分析
饶腾子 李玲 魏然 石晓梅 刘倩 方利元 吴菁
(广东省妇幼保健院 医学遗传中心、产前诊断门诊,广东 广州 510010)
双胎贫血-红细胞增多序列综合征(twin anemia-polycythemia sequence,TAPS)是单绒毛膜双胎特有的复杂并发症,形成的原因可能是单绒毛膜双胎中存在微小的胎盘间血管吻合,从而引起慢性胎-胎间的不平衡输血[1]。与双胎输血综合征(twin-to-twin transfusion syndrome,TTTS)不同,TAPS在缺乏双胎羊水过少-羊水过多序列症(twin oligopolyhydramnios sequence,TOPS)的情况下发展。TAPS在单绒毛膜双胎中自然出现的概率为2%~5%[2, 3],而在TTTS行胎儿镜下胎盘血管吻合支激光凝固术后由于微小的残留血管吻合而形成的概率为2%~16%[4, 5]。
TAPS属于相对较新的疾病种类,2006年首先被定义[6]。随着认知不断深入,TAPS病理生理及诊断治疗等都在不断进展,但目前对于TAPS的治疗未形成统一规范。TAPS的治疗包括期待治疗,提前终止妊娠,宫内输血,胎儿镜下胎盘血管吻合支激光凝固术,射频消融选择性减胎术等。本研究总结了在广东省妇幼保健院诊断为TAPS并进行了宫内治疗的7例病例,分析疾病特点、治疗方案及预后情况等。
1 资料与方法
1.1 资料来源 收集自广东省妇幼保健院医学遗传中心产前诊断门诊双胎门诊自成立以来至2020年3月31日在广东省妇幼保健院产前诊断中心诊断为TAPS并行宫内治疗的患者临床资料,宫内治疗方法包括宫内输血、射频消融选择性减胎术。
1.2 方法 似疑TAPS患者转诊至本院产前诊断门诊,在超声科完善级超声检查。超声诊断为TAPS患者,由主任医师或高年资主治医生进行谈话。告知患者TAPS形成的病因、孕期监督流程、自然预后不良风险。同时告知行宫内治疗的各种方法、风险、预后等情况,孕妇及家属经考虑后决定行宫内治疗者纳入本研究。纳入的宫内治疗方法包括宫内输血及射频消融减胎术。排除失访病例。
患者术前行阴道分泌物检查,行宫颈分泌物 fFN早产预测试验,术前常规完善血常规、凝血功能、血糖、传染病、血型、肝功能、肾功能、尿常规等检查。术前超声定位胎盘位置、脐带位置及穿刺路径,评估宫颈情况。估计可耐受手术者由临床主任医师及超声主任医师配合手术。
本院超声科采用的超声设备为GE Voluson E8与GE Voluson 730 expert彩色多普勒超声诊断仪,采用腹部凸阵探头频率均为3~8MHz。
1.3 诊断标准及分期 本研究主要研究产前诊断为TAPS的病例,因此诊断主要参考以下产前TAPS分期。l期:供血胎儿(贫血胎儿)大脑中动脉血流收缩期峰值流速(middle cerebral artery-peak systolic velocity,MCA-PSV)>1.5MOM,且受血胎MCA-PSV<1.0MOM,无合并其他胎儿并发症;2期:供血胎儿MCA-PSV>1.7MOM且受血胎儿MCA-PSV<0.8MOM,无合并其他胎儿并发症;3期:存在1或2期的情况,同时出现供血胎心血管系统并发症,出现异常的血流变化,如脐动脉舒张末期血流缺失,静脉导管搏动指数增加或血流反向等情况;4期:供血胎水肿;5期:一胎死亡或两胎均死亡。
产后TAPS诊断主要依据两胎儿血红蛋白差异>80g/L并结合以下至少一项来确定:两胎儿之间网织红细胞计数比(reticulocyte count ratio,RCR)>1.7,或注射有色染料灌注胎盘检测到胎盘存在微小血管吻合[6]。
1.4 随访 本院产前诊断中心专职护士负责定期跟踪患者术后情况,并记录随访结果至妊娠结束。
1.5 统计学处理 使用SPSS21.0统计软件进行数据处理,采用(均数±标准差)对连续型变量进行统计学描述。
2 结果
2.1 基本情况 本研究共纳入7例TAPS患者,其中6例为自然发病,1例为胎儿镜下胎盘血管吻合支激光凝固术后继发。7例宫内治疗的TAPS患者中,3例实施宫内输血治疗,4例实施射频消融减胎术治疗。1例在输血后28天流产,其余6例宫内治疗均活产分娩。活产分娩的病例中,开始宫内治疗距离分娩的间隔天数平均为(75.50±16.61)天。
2.2 宫内输血组 宫内输血组首次输血孕周分别为22周和27周。TAPS分期分别为2期1例,4期2例。1例输血治疗1次,于术后1月流产。2例输血治疗3次,分娩存活。每次输血间隔时间的中位数水平为10天。3例宫内输血病例输血部位均为脐静脉。3例宫内输血病例中2例为自然发病,1例继发于胎儿镜下胎盘血管吻合支激光凝固术治疗后。胎儿治疗经过及结局情况见表1。

表1 宫内输血组治疗情况
2.3 射频消融减胎组 射频消融减胎组平均手术孕周为(22.50±1.85)周。该组均为自然发病。2例为TAPS,1例为TAPS合并选择性宫内生长受限(selective intrauterine growth restriction,sIUGR),1例为TAPS合并供血胎畸形。其中3例均减去供血胎。1例减去发生水肿的受血胎。胎儿治疗情况及妊娠结局见表2。
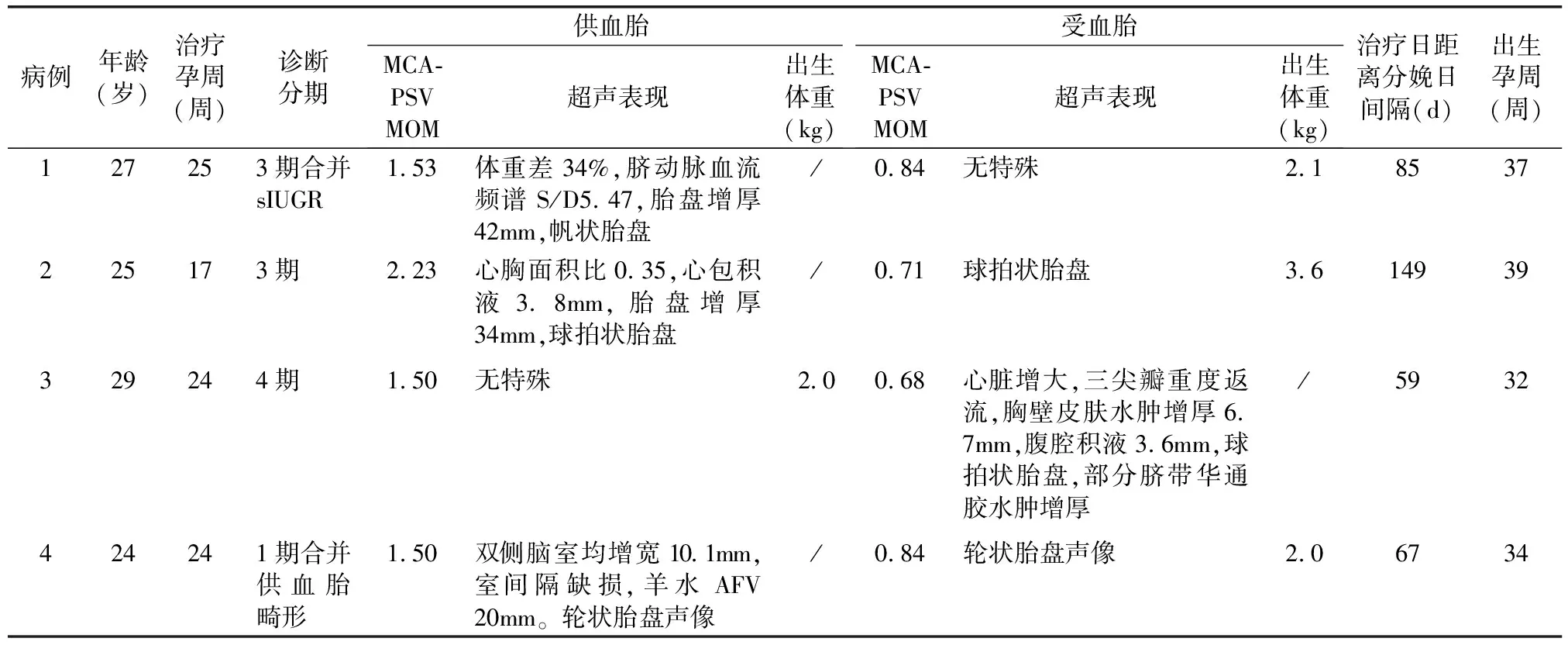
表2 射频消融减胎术组治疗情况
3 讨论
TAPS的自然预后存在较大的风险。一项长期结局研究中,TAPS双胎中有3%发生了胎儿宫内死亡,2%发生了新生儿期死亡[6]。另一项研究中,报道了TAPS双胎中有5%发生了胎儿宫内死亡,4%发生了新生儿期死亡[9]。但因TAPS发生率相对较低,目前没有形成统一的治疗规范。胎儿镜下胎盘血管吻合支激光凝固术是目前唯一的针对病因的治疗方法,但由于TAPS无合并羊水过多,胎儿镜操作视野受到限制,并且这种情况下,胎盘间的血管吻合常常较小而且数量也少,使得手术操作本身难度很大。因此,胎儿镜下胎盘血管吻合支激光凝固术在TAPS治疗中的应用存在限制[10]。并且胎儿镜作为大型医疗器械,拥有胎儿镜且富有胎儿镜操作经验医生的中心更加稀少,因此,胎儿镜下胎盘血管吻合支激光凝固术治疗虽然具有病因治疗的优势,临床应用的限制,使得患者难以获得该治疗。
其他为了缓解症状的治疗方法没有从根本上治疗TAPS,但对于延长孕周、减少早产程度的作用明显[11]。在Tollenaar等[9]的研究中,TAPS中几乎有一半的供血胎发生了宫内生长受限,而受血胎的这一比例为12%,宫内生长受限的状态会导致出生后的不良结局。该研究同时表明,出生时的孕周是TAPS双胎围产期死亡率和严重新生儿发病率的有力预测指标,表明延长妊娠孕周对改善TAPS双胎的结局至关重要。本中心采用宫内治疗的7例TAPS病例,1例在输血后28天流产,其余6例宫内治疗均活产分娩。活产分娩的病例中,开始宫内治疗距离分娩的间隔天数平均为(75.50±16.61)天。
宫内输血属于缓解症状的治疗方法之一。此治疗方法在孕期往往需要反复。宫内输血治疗后的定期复查MCV-PSV可以发现,在一定时间后,贫血胎儿的贫血程度又会加重,需要再次输血治疗[9]。本研究中宫内输血后分娩存活的2例,都输血治疗了3次,从第一次宫内输血到分娩的时间间隔分别为27天和66天。宫内输血对于贫血胎儿的宫内生长有一定的纠正作用[11]。这也是临床上采取此治疗方法的原因。本研究中,输血前贫血胎儿平均血色素为(69.57±10.66)g/L,输血后贫血胎儿平均血色素为(105.33±17.73)g/L。输血后胎儿贫血严重程度有一定的缓解。宫内输血后存活的2例共4个胎儿出生后均入住本院新生儿科。因此可以详细列出这2例出生后的详细治疗情况。例2孕37周足月剖宫产分娩,其中供血胎因产前超声诊断肺动脉狭窄,新生儿科住院7天后出院,出生后儿保科诊断“斜颈”时常返院行康复锻炼。8月龄前往心脏中心行外科手术治疗。此案例中受血胎新生儿科住院4天后出院,出生后儿保诊断“阴茎短小”、“雄激素分泌过多”频繁前往儿科就诊对症治疗。另1例宫内输血治疗案例,孕32周早产剖宫产分娩,双胎均在新生儿科住院49天方出院。其中供血胎因“小肠梗阻”于外科行“肠切除肠吻合回肠造瘘术”,定期在儿外科随诊。而受血胎出生后因“头部血管瘤”行外用药物治疗。2例宫内输血TAPS患者出生后详细的随访记录得益于孕妇较好的依从性。接受宫内输血的孕妇本身也选择了接受详细的术后随访及后续的医学处理意见,这对于改善胎儿预后也有积极作用。
在TAPS出生后远期发育评估的研究中, TAPS供血胎的神经系统发育异常风险是TAPS受血胎的4倍。此研究还意外发现在TAPS供血胎中存在双侧耳聋的较高风险,此风险在TAPS供血胎中高达15%。此外,与TAPS受血胎相比,TAPS供血胎中存在更多的轻度认知能力下降以及更低的认知测试得分[11]。胎儿镜下胎盘血管吻合支激光凝固术虽是病因性治疗方法,但TAPS孕妇胎盘中存在非常细小的吻合支,尽管由经验丰富的胎儿医学专家来操作,胎儿镜下手术也很难做到完全根除。这也本身是胎儿镜下胎盘血管吻合支激光凝固术治疗TTTS后有高达16%的几率继发TAPS的重要原因之一[5]。因此,高分期的TAPS以及双胎之一合并畸形的TAPS,射频消融减胎术成为可选择的治疗方法之一。本研究中,有4例TAPS患者选择了射频消融减胎术,3例减去了贫血严重的供血胎,1例因为受血胎发生了水肿,采用了减去水肿的受血胎的方案。4例采用射频消融减胎术治疗的孕妇,平均分娩孕周为(35.50±1.55)周,胎儿平均出生体重为(2.43±0.39)kg。4例胎儿均选择外院出生,出生后的近期随访采用电话随访的方案,随访过程中未报告严重发育异常情况。射频消融减胎术对于延长孕周的作用明显,这对于降低保留胎儿出生后并发症具有重大的意义,但射频消融减胎术最大的弊端是父母需要放弃一个胎儿,并且不能保证保留的胎儿100%健康生存。本研究中存活的4名胎儿还需进一步行远期结局随访。
综上所述,TAPS是自然预后相对较差的单绒双胎并发症,各种宫内治疗方法也存在一定的弊端,本研究仅列出本中心行宫内治疗案例的临床结局以总结经验。未来的治疗过程中,需更加充分告知此类患者有关宫内治疗的各类利弊,在患者充分知情情况下与医生共同制定治疗方案,期待更好的妊娠结局。

