孕早中期胎盘生长因子水平对高危孕妇妊娠结局预测价值
吴 鹏,陶 婷,王向东,孙中平,王 佐,吴仕元*
(1.衡阳市妇幼保健院,湖南 衡阳 421001;2.岳阳市妇幼保健院,湖南 岳阳 414000)
胎盘生长因子(placental growth factor,PLGF)是血管内皮生长因子(vascular endothelial growth factor,VEGF)家族成员,主要由合体滋养层细胞产生,可促使胎盘血管的生成,促进滋养细胞的增殖和侵袭,是胎盘形成的重要细胞因子。正常妊娠时血清PLGF分泌水平呈峰形,孕早及孕中期血清PLGF水平逐渐上升,孕29~32周时达高峰,随后下降,这与胎盘供氧变化及PLGF生理功能有关[1-2]。研究表明,妊娠早中期PLGF水平低下,且合并有妊娠高危因素时,不良妊娠发生率高[3]。本文通过妊娠早中期PLGF水平异常与不良妊娠结局及妊娠高危因素的相关性研究,旨在为早期防治高危妊娠不良结局提供实验依据。
1 资料与方法
1.1 一般资料
选取2019年1月1日至2019年6月31日期间,在本院行产前检查和分娩,且于妊娠早中期(12~15周)进行PLGF检测异常的产妇169例为研究对象(研究组),随机抽取同期内在本院行产前检查和分娩,且于妊娠早中期(12~15周)进行PLGF检测正常的产妇117例为对照(对照组),所有孕妇第一次来院产前检查均进行了孕期建卡,并常规进行了妊娠高危因素筛查,PLGF检测结果的判定参照妇产科学第8版教材[1]及本研究方法中设定的PLGF标准阈值判断:孕早中期PLGF≤12 pg/mL时判定PLGF检测异常,孕早中期PLGF>12 pg/mL为正常。对照组117例孕妇年龄在22~40岁,平均年龄(30±3.78)岁,孕周34~41周,平均孕周(39±2.98)周,初产妇67例(57.26%),经产妇50例(42.74%),平均产次(1.75±0.85)次。研究组169例孕妇年龄在23~45岁,平均年龄(33±3.64)岁,孕周29~41周,平均孕周(36±2.78)周,初产妇92例(54.44%),经产妇77例(45.56%),平均产次(1.89±0.79)次。统计两组妊娠结局与妊娠高危因素,比较孕早中期PLGF水平与妊娠结局及妊娠高危因素的相关性。该研究得到岳阳市妇幼保健院医学伦理委员会审核通过,并在该院实行。
1.2 诊断标准与PLGF检测方法
妊娠期糖尿病、子痫前期、早产等诊断标准均按妇产科学第9版诊断标准诊断[4]。PLGF检测方法:所有研究对象均建卡检查,于孕12~15周抽取当日肘静脉血2 mL,利用荧光免疫法,体外定量检测样本中PLGF的浓度。检验结果的解释:PLGF≤12 pg/mL提示胎盘功能不良,标示检测异常(当PLGF<12 pg/mL时无法用具体数据表示)。
1.3 统计学分析
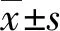
2 结 果
2.1 两组平均年龄、平均孕周、平均产次
与对照组比较,研究组平均年龄较大、分娩平均孕周较少(P<0.05),两组的平均产次差异无显著(P>0.05,见表1)。

表1 两组平均年龄、平均孕周、平均产次比较
2.2 PLGF异常与妊娠高危因素关系
对照组(117例)体重指数≥24的19例,年龄≥35岁14例,瘢痕子宫35例,瘢痕子宫辅助生殖技术受孕(in vitro fertilization and embryo transfer, IVF-ET)6例,甲状腺功能低下7例。研究组(169例)妊娠主要高危因素分别为体重指数≥24、年龄≥35岁、IVF-ET,甲状腺功能低下,其中体重指数≥24的50例,年龄≥35岁57例,瘢痕子宫40例,IVF-ET24例,甲状腺功能低下15例,两组体重指数≥24、年龄≥35岁、IVF-ET等高危因素比较,差异有显著性(P<0.05),瘢痕子宫、甲状腺功能低下等高危因素比较差异无显著性(P>0.05,见表2)。
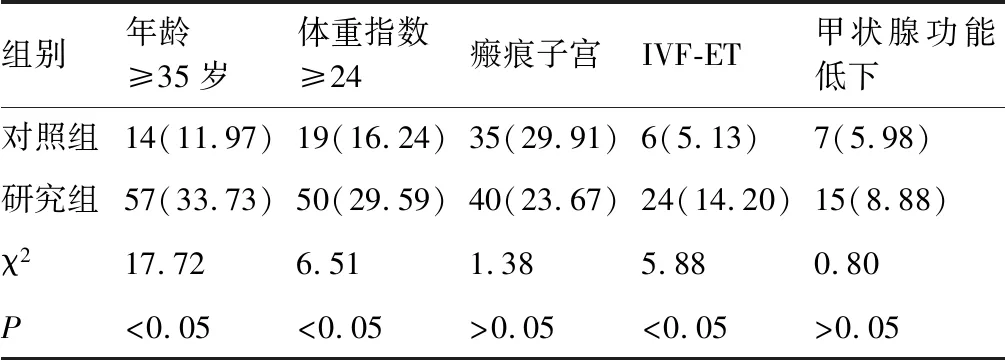
表2 两组主要妊娠高危因素比较 (例,%)
2.3 PLGF异常与不良妊娠结局的关系
对照组(117例):妊娠期糖尿病(gestational diabetes mellitus,GDM)22例,子痫前期3例,早产5例,均为晚期早产。研究组(169例):GDM 51例,子痫前期15例,早产12例,其中早期早产10例,晚期早产2例,两组糖尿病合并妊娠、子痫前期、早期早产等不良妊娠结局发生情况比较见表3。
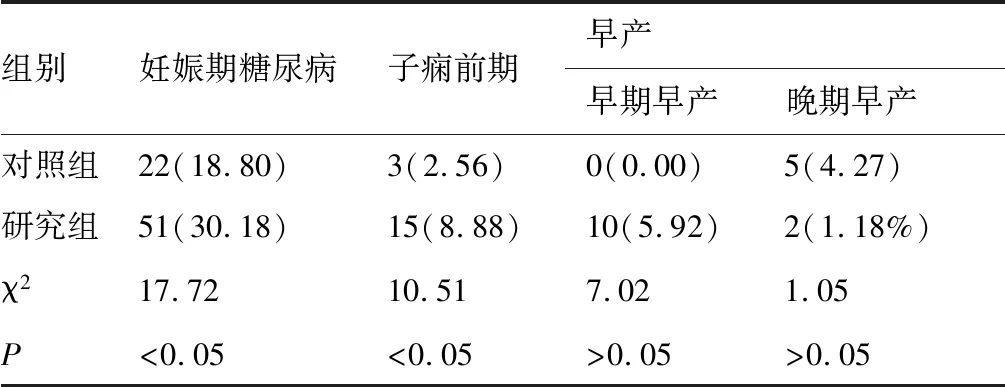
表3 两组主要不良妊娠结局比较 (例,%)
3 讨 论
PLGF是妊娠胎盘形成过程中重要的细胞因子可促使胎盘血管的生成,促进滋养细胞的增殖和侵袭,增加血管的通透性[5]。妊娠早期胚胎生长发育时,PLGF水平随之上升,促进胎盘分支血管的再生成。研究表明,正常妊娠时血清PLGF呈峰形分泌,早孕及中孕期血清PLGF水平逐渐上升,孕29~32周时达高峰,随后下降[6-7]。PLGF水平高低决定滋养细胞浸润和增殖能力的调节,影响绒毛的发育,同时PLGF的减少也会影响胎儿血管网络的发育,导致子宫螺旋动脉滋养细胞重塑不良,胎盘缺血缺氧,引发一系列胎盘源性疾病如子痫前期(pre-eclampsia,PE)、胎儿宫内发育受限(fetal intrauterine growth restriction,FGR)、早产等不良妊娠结局发生[8]。
目前认为PE是一种胎盘源性疾病,因子宫螺旋动脉滋养细胞重铸障碍导致胎盘缺血缺氧,细胞毒性因子分泌增多,进入母体后则致使血管内皮细胞损伤,最终发展成为PE。研究表明,在PE发生临床症状之前2~3个月即有血清学指标的相关改变,其中与子痫前期密切相关血清学指标改变是孕期PLGF[5]。PLGF浓度值的下降比高血压和蛋白尿出现要早9~11周,子痫前期为抗血管生成状态,与血清中胎盘生长因子水平下降有关。早产特别是34周之前的治疗性早产多与病理妊娠特别是早发型子痫前期有关[9]。本研究发现,研究组PE及早产特别是34周之前的早期早产发生率明显高于对照组。提示孕早、中期PLGF检测异常对PE及早产等胎盘源性不良妊娠的发生有一定预测价值。
GDM是妊娠常见合并症,此类孕妇孕早期可能存在糖耐量受损,加之妊娠激素影响使之对胰岛素的敏感性进一步降低,以致不能维持正常血糖水平,升高的血糖可诱导滋养细胞凋亡率增加,同时使小血管内皮细胞增厚及管腔变窄,胎盘组织供血、供氧减少[10],从而使PLGF分泌减少,影响子宫螺旋动脉滋养细胞重铸,引发PE、早产等不良妊娠[11],我们前期研究发现高糖可直接损伤滋养层细胞[12]。本研究得知,孕早、中期PLGF异常组GDM发生率明显高于对照组,且孕前体重指数≥24、年龄≥35岁的人数明显高于对照组。提示孕前及孕早期应加强早期高危病史筛查及血糖检测,并进行饮食指导与体重管理,同时,孕早、中期进行PLGF检测,及早发现妊娠高血压疾病早期生化改变,同时加强早产的筛查与防治,避免不良妊娠发生。
高危因素越多,妊娠风险越高[13],根据国家卫生健康委2016年颁布的妊娠风险管理评估标准,我们发现孕早、中期PLGF水平异常组孕前体重指数≥24、年龄≥35岁、辅助生殖技术受孕为其主要高危因素,且明显高于对照组。说明孕前体重指数高、高龄、辅助生殖技术受孕妇女均存在影响胎盘形成的潜在因素,均可能影响胎盘局部循环,影响PLGF分泌减少,引发不良妊娠发生。提示做好孕前健康宣教,控制孕前体重后受孕,对年龄≥35岁高龄孕妇、辅助生殖技术受孕孕妇加强孕期管理,特别是妊娠高血压疾病、早产等筛查与防治,建立该类高危孕妇不良妊娠的筛查与防控模型,对预测不良妊娠结局很有重要意义。

