不同提上睑肌手术方法矫正先天性上睑下垂的临床研究
涂晓宇,牛贺平
(南阳市眼科医院医疗美容科,河南 南阳,473000)
上睑下垂是眼科及整形外科的常见疾病,可分为先天性及后天性,先天性上睑下垂的病因多为提上睑肌和Müller平滑肌的功能不全甚至丧失[1],或者动眼神经核发育不良[2]。后天性多是由于外伤、重症肌无力[3]及腱膜性等。目前常用的手术方式有提上睑肌缩短术,额肌瓣悬吊术,联合筋膜鞘悬吊术等,手术方式选择主要的依据是上睑下垂程度及提上睑肌肌力大小。自2015年1月至2017年1月我院收治的上睑下垂患者103例共183只眼,根据提上睑肌肌力大小分别采用提上睑肌折叠后垂直睑板固定、提上睑肌折叠水平睑板固定、提上睑肌缩短术或提上睑肌+联合筋膜鞘悬吊术(conjoint fascial sheath CFS)四种手术方式,术后随访1年以上,观察其手术效果,现报道如下。
1 资料与方法
1.1 一般资料
选取自2015年1月至2017年1月我院收治的103例上睑下垂患者共183只眼(双眼80例共160只眼,单眼23例共423只眼),其中肌力为≤4mm的44只眼(双眼20例,单眼4例)根据术前测量肌力及术中观察肌肉情况采用提上睑肌缩短术或提上睑肌缩短+CFS悬吊术;5~7mm的56只眼(双眼27例,单眼2例)采用提上睑肌缩短术;8~10mm的50只眼(双眼20例,单眼10例)采用提上睑肌折叠后水平缝合固定睑板,≥10mm的33只眼(双眼13例,单眼7例)采用提上睑肌折叠后垂直缝合固定睑板。
1.2 术前检查
术前常规体检,专科检查内容包括视力、眼位、眼球运动及同视机检查、上睑下垂分度及MRD1测量、提上睑肌肌力、额肌肌力、Bell现象、赫林现象评估,排除下颌瞬目现象及眼球后退综合征等。
1.3 手术方法
术前设计双眼上睑下垂按重睑宽度为5-7mm设计划线,单眼上睑下垂参照健侧眼设计划线,术后皮肤缝合均采用重睑缝合方式。部分手术方式及解剖见图1。
1.3.1 提上睑肌缩短+CFS悬吊术 采用经皮肤面手术,去除切口下方及下唇眼轮匝肌,打开眶隔,酌情去除脂肪,找到提上睑肌腱膜后,于结膜面注射无肾上腺素的纯利多卡因麻醉液,以避免Müller肌兴奋所致的假性上睑下垂消失,影响效果判断。分离出提上睑肌与Müller肌复合体,自睑板上缘离断,剪断提上睑肌内外角,分离后自结膜上穹隆提上睑肌侧找到联合筋膜鞘即CFS,牵拉睑板设计手术量,根据睑缘弧度及高度将提上睑肌与CFS复合体于内、中、外三处缝合固定与睑板上。
1.3.2 提上睑肌缩短术 采用经皮肤面手术,去除切口下方及下唇眼轮匝肌,打开眶隔,酌情去除脂肪,找到提上睑肌腱膜后,于结膜面注射无肾上腺素的纯利多卡因麻醉液,分离出提上睑肌与Müller肌复合体,自睑板上缘离断,剪断提上睑肌内外角,牵拉设计手术量,标准为上睑缘遮盖角膜下缘约1mm,视睑缘弧度及高度于内、中、外三处固定于睑板上,剪除多余提上睑肌。

图1 部分手术方式及解剖
1.3.3 提上睑肌折叠后水平固定睑板 同样采用经皮肤面手术,分离暴露提上睑肌腱膜后,轻轻提起提上睑肌,局麻状态下嘱患者反复睁闭眼再次确认肌力,如为全麻患者,则需直观判断肌肉情况及弹力,有无脂肪嵌入等,牵拉设计折叠量,将提上睑肌缝合固定睑板时,睑板上走针方向与睑缘水平,穿行睑板中3-6mm,先打活结,查看患者睁眼时上睑缘位置是否达角膜下缘约1mm,同时查看重睑弧度及是否倒睫,需特别注意内侧睫毛,无误后打结固定,根据睑缘位置及弧度选择内、中、外三处固定。
1.3.4 提上睑肌折叠后垂直固定睑板法 手术方法基本同上,区别在于将提上睑肌缝合固定睑板时,睑板上走针方向与睑缘垂直,酌情选择内、中、外三处固定。
1.4 疗效评价
术后患者均随访6个月至2年,随访时间为出院后7d,1个月,3个月,6个月及1年,2年。正矫:睑缘遮盖角膜上缘1-2mm,双眼上睑高度相差≤2mm,重睑弧度对称流畅。欠矫:睑缘遮盖角膜上缘>2mm,双眼上睑高度相差>2mm。过矫:睑缘超过角膜上缘。治愈率=矫正数(正矫+欠矫)/总例数×100%
2 结果
2.1 总体疗效
正矫共166只眼,欠矫12只眼,过矫3例共5只眼,治愈率为90.07%。其中1例双眼患者右眼结膜脱垂,3个月后经手术切除愈合,1例双眼患者左眼因护理不良发生暴露性角膜炎,经2周系统治疗后痊愈,1例单眼发生睑内翻倒睫,术后7d行手术矫正后好转。
2.2 四种手术后疗效(见表1)
2.2.1 提上睑肌缩短+CFS悬吊术 共44只眼(双眼20例,单眼4例),其中正矫38只眼,欠矫4只眼,过矫2只眼。
2.2.2 提上睑肌缩短术 共56只眼(双眼27例,单眼2例),其中正矫50只眼,欠矫5只眼,过矫1只眼。
2.2.3 提上睑肌折叠后水平固定睑板 共50只眼(双眼20例,单眼10例),其中正矫47只眼,欠矫2只眼,过矫1只眼。
2.2.4 提上睑肌折叠后垂直固定睑板 共33只眼(双眼13例 单眼7例),其中正矫31只眼,欠矫1只眼,过矫1只眼。
2.3 典型案例见图2

表1 不同提上睑肌手术方法治疗先天性上睑下垂的效果
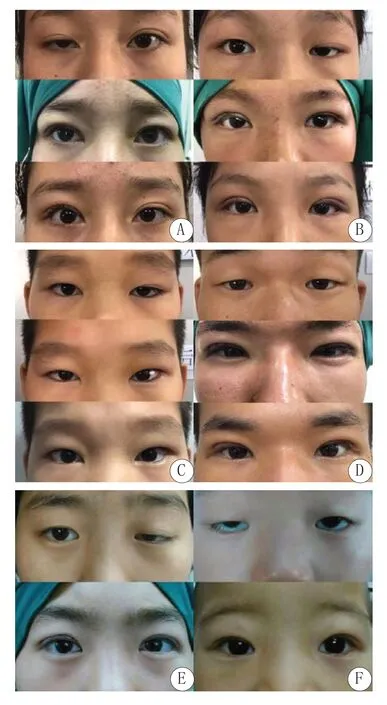
图2 手术前后对比
3 讨 论
上睑下垂是指在直立位睁眼平视且无额肌收缩时,上睑缘位置低于正常水平(遮盖角膜1-2mm),遮盖角膜2-4mm为轻度下垂,遮盖角膜4~6mm为中度下垂,遮盖角膜>6mm为重度下垂[4]。根据其病因多分为先天性及后天性,而先天性上睑下垂多以肌源性为主。先天性上睑下垂部分或全部遮盖患者瞳孔,影响患者的视觉功能,导致儿童患者弱视[5]及斜视;同时患者为了摆脱上睑遮盖,往往采用仰头或耸肩视物,造成额纹加深甚至脊柱畸形[6]。因此先天性上睑下垂对患者的生理及心理均造成影响,患者及家属的治疗要求迫切。
先天性上睑下垂的治疗方法首选手术治疗,其手术治疗的目的是使上睑缘恢复正常的睑裂高度,瞳孔暴露,改善外观及异常形态。其手术方式包括利用提上睑肌、额肌、Müller平滑肌、Whitnall韧带及联合筋膜鞘等[7],临床中传统的手术方法多为额肌悬吊术。提上睑肌是上睑开闭的重要肌肉,其肌力下降是先天性上睑下垂的重要病因[8],因此通过改变提上睑肌的力量治疗先天性上睑下垂是最符合生理,在临床上的相关研究和应用也最广。既往有研究认为,提上睑肌缩短术仅适用于提上睑肌不全麻痹或轻中度上睑下垂[9],但近年来有学者认为,对于重度上睑下垂的患者,仍可以采用提上睑肌缩短术[10]。
联合筋膜鞘(CFS)是提上睑肌与上直肌之间的联合筋膜鞘,起到稳定上穹隆的作用,有报道称其与提上睑肌关系大于与上直肌之间的关系。联合筋膜鞘(CFS)悬吊法治疗上睑下垂是由Holmstrom和Santanelli于2002年首次报道,可用于矫正轻、中、重度上睑下垂,是用于治疗上睑下垂的一种新方法[11],在我国也有相关报道及临床应用。
笔者在临床中发现,对于肌力≤4mm的重度上睑下垂患者来说,术中提上睑肌常分为两种情况:一种虽然术前肌力测量不佳,但术中提上睑肌附着点位置正常,肌束粗,颜色暗红,无明显脂肪化及筋膜化,基本接近正常提上睑肌,考虑多为神经冲动传导异常,因此多选用单纯提上睑肌缩短术;而另一种情况的提上睑肌附着点位置不清晰,肌束菲薄,颜色发白,同时提上睑肌脂肪化,或仅为类筋膜样结构,考虑上睑下垂病因为提上睑肌先天发育不全,此时如行单纯提上睑肌缩短术,不仅提升上睑力量不够,而且术后很快复发,因此笔者将联合筋膜鞘(CFS)与提上睑肌缩短联合应用。而肌力在5-8mm的先天性上睑下垂患者,术中提上睑肌情况也有少量肌肉后方脂肪化,基本无筋膜化,肌束粗细及颜色均可,应用单纯提上睑肌缩短术即可取得良好的矫正效果。
笔者又发现,双眼先天性上睑下垂患者常会出现双眼下垂程度不一,或者仅为轻度上睑下垂的患者,如果均采用提上睑肌缩短术,虽然术中尽量使病情较轻的一侧提上睑肌缩短程度较小,术后即刻矫正效果为欠矫,但长期随访仍发现此侧多出现过矫,因此将肌力在8mm以上的患者更改为应用提上睑肌折叠术矫正。但随后又进一步发现,即使采用提上睑肌折叠,肌力及肌肉情况好的一侧远期随访仍会出现过矫。同时,部分患者虽然肌力在10mm以上,仍存在角膜暴露不足,上视时额纹明显,或在直视前方时上睑缘位置缓慢下降,仍属轻度上睑下垂,需经过提上睑肌折叠术矫正睑裂高度。由此,笔者又根据提上睑肌的肌力将提上睑肌折叠法区分为肌力在8-10mm的采用垂直固定,以及肌力在10mm以上的采用水平固定睑板两种方法。两种手术方式区别在于提上睑肌与睑板的连接,前者类似于点连接,后者类似于面连接,通过连接面积的大小不同,调整提上睑肌对睑板向后上方的拉力大小,从而使轻度上睑下垂或者双眼不对称上睑下垂的患者治疗方案更具针对性,术后矫正效果更好。
总之,术前肌力的判断可以为手术方式的选择提供指导,根据提上睑肌肌力大小可分为:肌力≤4mm,可选用提上睑肌缩短或提上睑肌缩短联合CFS术;肌力5~7mm,可选用单纯提上睑肌缩短术;肌力8-10mm,可选用提上睑肌缩短折叠后水平固定睑板;肌力>10mm 可选用提上睑肌折叠后垂直固定睑板。针对患者肌力选择不同提上睑肌手术矫正上睑下垂,手术设计个性化,科学化,术后效果满意。

