活化部分凝血活酶时间与急性ST段抬高心肌梗死血栓负荷的相关性
王宇朋,李虹伟,,王萍,陈晖
(首都医科大学附属北京友谊医院:1老年医学科,2心血管中心,北京 100050)
目前,经皮冠状动脉介入(percutaneous coronary intervention,PCI)治疗已成为冠心病特别是急性冠脉综合征的标准治疗。对于冠状动脉内高血栓负荷的病变而言,糖蛋白Ⅱb/Ⅲa拮抗剂或血栓抽吸术的应用大大提高了这种高危PCI的成功率,但仍有相当部分的冠状动脉内血栓病变具有挑战性[1-3]。因此,如果能够发现早期预测冠状动脉内血栓负荷的影响因素可能有助于提高这部分患者的PCI成功率,改善患者预后[2]。活化部分凝血活酶时间(activated partial thromboplastin time,aPTT)反映了内源性凝血级联反应的活性,而这种级联反应导致的凝血酶产生增加,与血栓栓塞事件的风险增加有关,这种风险通过缩短的aPTT值反映[4]。在急性心肌梗死的前驱期或急性期,以凝血酶、D-二聚体和纤维蛋白原产生增加及其他凝血级联反应为特征的高凝状态会导致aPTT时间缩短[5]。而高凝状态是急性心肌梗死时冠状动脉内高血栓负荷的重要原因,但目前急性心肌梗死患者的冠状动脉内血栓负荷和aPTT的关系尚不清楚。本研究的目的是评估急性心肌梗死极早期的aPTT与高血栓负荷状态之间是否存在相关性。如果这一假设成立,可能有助于早期筛选出急性心肌梗死时存在高血栓负荷风险的患者亚群。针对这部分患者进行早期干预,可能有助于提高这部分患者的PCI成功率,改善患者预后。
1 对象与方法
1.1 研究对象
收集2011年1月至2013年12月首都医科大学附属北京友谊医院急诊住院的急性ST段抬高心肌梗死(ST-segment elevation myocardial infarction,STEMI)患者424例。其中男性335例,女性88例;年龄47~74岁,平均(61.1±11.8)岁。所有患者均在胸痛发作的最初6 h内接受冠状动脉造影及直接PCI治疗。根据心肌梗死溶栓治疗(thrombolysis in myocardial infarction,TIMI)血栓分级,将患者分为2组。高血栓负荷组患者199例,低血栓负荷组患者225例。本项研究方案获得首都医科大学附属北京友谊医院伦理委员会批准,所有患者均签署知情同意书。
纳入标准:(1)胸痛发作6 h之内的急性STEMI患者;(2)年龄、性别不限;(3)无介入治疗的禁忌证;(4)签署直接介入治疗的知情同意书。排除标准:(1)血栓栓塞性疾病史,包括复发性深静脉血栓形成和(或)肺栓塞;(2)恶性肿瘤;(3)口服避孕药;(4)激素替代疗法或已知的遗传性凝血障碍史。
1.2 方法
1.2.1 血栓负荷的判断标准[6]冠状动脉内血栓负荷的情况分为6级。TIMI0级为血管造影时无证据表明有血栓;TIMI1级为可能存在血栓,其血管造影特征表现为造影剂浓度降低、模糊的病灶轮廓或在完全闭塞的部位出现光滑的凸出的“弯月面”,提示血栓形成但不能诊断;TIMI2级为有明确的血栓,最大尺寸≥血管直径的1/2;TIMI3级为有明确的血栓,但最大线性尺寸>1/2但<2倍血管直径;TIMI4级为有明确的血栓,其最大尺寸为2倍血管直径;TIMI 5级血栓为完全闭塞。医师将指引导丝通过和(或)小球囊扩张后,血栓负荷表现为4级和5级的血栓病变定义为高血栓负荷,而<4级的血栓负荷定义为低血栓负荷。所有患者均按照标准的介入治疗程序进行治疗。血栓负荷状态由2位独立的介入心脏病学专家进行判断并分级。如2位专家结论存在不同时,则请第3位专家加入共同讨论后决定。
1.2.2 观察指标 患者入选时的一般基线资料包括年龄、性别、吸烟状况和既往用药情况;既往疾病主要包括高血压、糖尿病等冠心病高危因素。所有患者均在进入急诊室即刻、未应用抗凝及抗血小板治疗之前完成相关的实验室检查。其中包括血常规、肝肾功能、电解质及凝血相关标志物[如aPTT、凝血酶原时间(prothrombin time,PT)、凝血酶原时间活动度(prothrombin time activity,PTA)、抗凝血酶Ⅲ(antithrombin-Ⅲ,AT-Ⅲ)和纤维蛋白原(fibrinogen,FBG)]。以上检查均立即送至首都医科大学附属北京友谊医院检验中心进行检测。
1.3 统计学处理

2 结 果
2.1 高血栓负荷组和低血栓负荷组急性STEMI患者基线资料和实验室检查结果比较
2组患者平均年龄、男性比例、aPTT、PT、白细胞计数、右冠状动脉(right coronary artery,RCA)比例、左回旋支(left circumflex,LCX)比例比较,差异有统计学意义(P<0.05);2组患者吸烟状况、用药、既往患有高血压及糖尿病比例、肝肾功能、电解质、PTA、AT-Ⅲ、FBG等指标比较,差异无统计学意义(P>0.05;表1)。

表1 高血栓负荷组和低血栓负荷组急性ST段抬高心肌梗死患者基线资料和实验室检查结果比较
2.2 多变量logistic回归分析
为确定高血栓负荷的独立预测因子,本研究对存在显著性差异的年龄、男性比例、白细胞计数、PT、aPTT、RCA和LCX等多个因素进行logistic回归分析。结果显示,aPTT和RCA为高血栓负荷的独立预测因子(P<0.01;表2)。
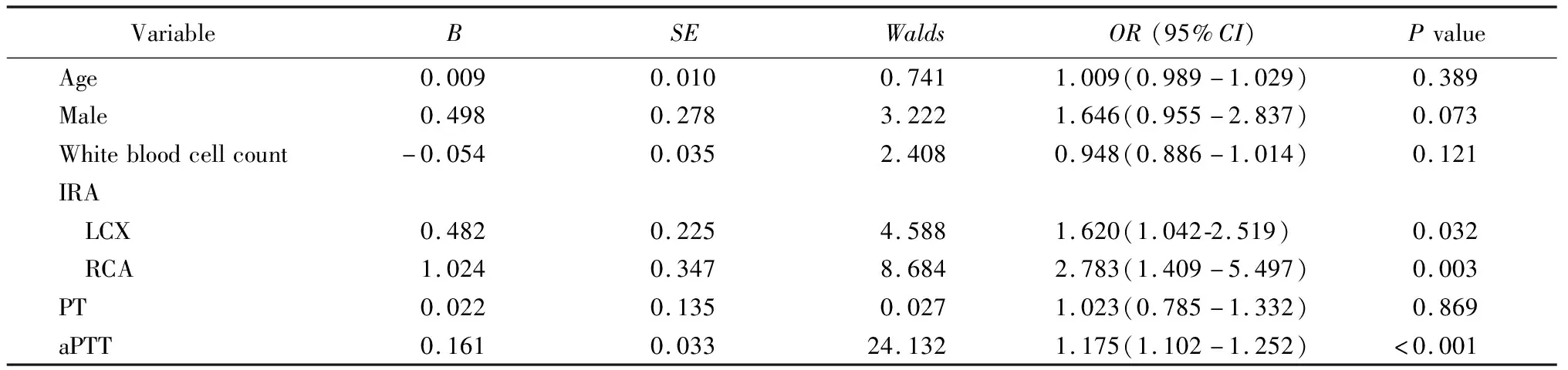
表2 多变量logistic回归分析
aPTT的ROC曲线下面积为0.660(95%CI0.608~0.711,P<0.001)。结果提示,排除高血栓负荷的aPTT的最佳临界值为26.05(灵敏度为53.5%,特异度为72.6%)。详见图1。
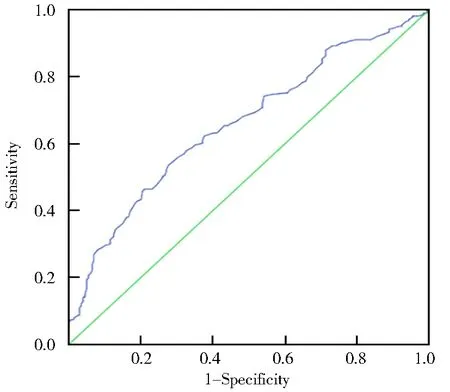
图1 aPTT预测急性心肌梗死血栓负荷的受试者工作特征曲线
3 讨 论
冠状动脉内血栓负荷情况是急性ST段抬高心肌梗死预后的重要决定因素[7,8]。高血栓负荷会减少心外膜血流。既使在血管开通以后,高血栓负荷相关的“慢血流”、“无复流”等现象也会影响心肌灌注[8]。目前,糖蛋白IIb/IIIa抑制剂和(或)血栓抽吸术已用于减轻冠状动脉内血栓负荷。但是,部分冠状动脉内高血栓负荷患者的治疗效果并不理想,患者在围介入期时易发生血栓、心力衰竭及恶性心律失常等。因此,冠状动脉内的高血栓负荷仍然是高危PCI的标志之一。如果能及早发现冠状动脉血栓负荷情况,并针对性地采取减少血栓负荷的措施,有助于改善这些患者的预后。找到一个简单并能尽早预测血栓负荷状态的可靠指标是十分必要的。它不仅能尽早在患者就诊时至直接PCI前的短时间内迅速应用有助于减轻血栓负荷的措施,还能最大限度地减少不良事件。本研究的结果表明,aPTT是接受直接PCI的急性STEMI患者血栓负荷状态的独立预测因子。同时,研究发现,当梗死相关血管为右冠状动脉时,高血栓负荷发生概率更高。
在急性心肌梗死的病理生理过程中,内源性的凝血级联反应是重要的病理过程。aPTT是内源性凝血途径激活的关键指标[9,10]。它反映了内源性凝血级联反应的活性。在血栓形成时,以凝血酶产生增加,D二聚体和纤维蛋白原产生增加及其他凝血级联变化为特征的高凝状态可能导致aPTT缩短[5]。研究发现,急性心肌梗死患者的aPTT更短,这与其在内源性凝血途径激活过程中发挥的作用有关[5,11]。但目前尚无研究提示aPTT在冠状动脉内血栓负荷诊断中的潜在价值。本研究发现,在行直接PCI的急性心肌梗死患者中,高血栓负荷组的aPTT值明显低于低血栓负荷组。这与以往研究的结果是符合的。如果aPTT>26.05 s,将可能排除急性心肌梗死患者冠状动脉内高血栓负荷的可能。因此,aPTT可能是预测急性STEMI患者血栓负荷状态的因子之一。近年来,临床上已开始应用可以快速测量aPTT的试剂盒。如果在患者就诊即刻就完成aPTT测试,并从中筛选出高血栓负荷风险的患者,尽早(在急诊室或进入导管室之前)使用血小板糖蛋白Ⅱb/Ⅲa受体拮抗剂等药物来降低血栓负荷,可能有助于改善高血栓负荷的急性心肌梗死患者的介入治疗的即刻预后和长期的临床预后。
本研究还发现,当梗死相关血管为右冠状动脉时,高血栓负荷患者的比例更高。这可能与右冠状动脉病变继发的缓慢性心律失常、进而引起的低血压和血流淤滞有关,而这正是血栓形成的高危因素。
本研究是单中心的回顾性研究,样本量小,这必然会降低研究的功效并增加临床偏倚的风险。根据本研究的结果,提出一种新的基于aPTT的临床决策可能为时过早。但是,本研究的发现确实值得进一步证实。关于aPTT与急性心肌梗死患者冠状动脉内血栓负荷之间是否具有相关性仍需大规模的前瞻性研究来证实。
综上,aPTT是接受直接PCI的急性STEMI患者血栓负荷状态的独立预测因子。因此,aPTT可能对于提示急性STEMI患者冠状动脉内血栓负荷状态具有一定的临床意义。

