新生儿缺氧缺血性脑病短期预后不良结局的母婴因素相关性分析
张金燕 王晨阳 郭晓丽 李军歌 苏元元
郑州大学第三附属医院,河南 郑州 450052
新生儿缺氧缺血性脑病(hypoxic ischemic encephalopathy,HIE)是指各种因素导致围生期宫内严重缺氧和脑血流暂停或减少,引起新生儿脑细胞出现大量凋亡,最终导致新生儿脑损伤[1-3]。新生儿缺氧缺血性脑病是导致新生儿死亡及儿童伤残的常见原因之一,随之带来的新生儿脑损伤可引起严重的后遗症,严重者能够导致新生儿的死亡。作为能够长期影响新生儿生活质量的疾病之一,HIE一直是临床上的研究热点,但目前对新生儿缺氧缺血性脑病的治疗仍无明显突破性进展。随着医学水平的提高和对本病的深入研究,较为明确的主要原因是,围生期及新生儿期由于各种原因导致的新生儿脑组织部分缺氧或完全缺氧,继而引发一系列后续脑损伤、神经系统病理表现及神经系统后遗症[4-6]。
据统计新生儿 HIE发生率为活产儿的 3‰~6‰,存活者中 20%~30%可能遗留不同程度的神经系统后遗症。重度 HIE的病死率可达到 25%~30%,部分存活的重度 HIE患儿预后较差,可发生一定程度的听力、视觉、运动、发育障碍、脑瘫等[7-8]。轻度脑损伤患儿在新生儿期和婴儿期,通过不断的评估监测,经过物理治疗和运动治疗后,其生长发育和同龄儿缩短差距,甚至无明显异常,但重度HIE即使经过长期的积极治疗存活,也多伴有永久性的神经发育障碍,这一结局对于新生儿的父母及家庭是一种巨大的经济负担。一个生命从孕育到成功娩出是一个连续的动态过程,在这个过程中,家庭对于即将到来的新生命充满了希望和期盼,当新生儿出现不良结局时,对其父母在心理方面都将是一项沉重的打击。
对HIE患儿做到早发现,早诊断,早治疗可减少伤残率及病死率,提高患儿生活质量,减轻家庭、社会负担。因此本研究从疾病起源出发,结合围生期因素和新生儿期因素探讨新生儿缺氧缺血性脑病短期预后不良的危险因素及相关性。
1 资料与方法
1.1一般资料回顾2016-11—2020-04在郑州大学第三附属医院出生且入住新生儿科治疗的新生儿缺氧缺血性脑病患儿166例,男95例,女71例,胎龄:极早早产儿4例,早产儿128例,足月儿34例,平均出生体质量(2204±765.5)g。
1.2纳入与排除标准纳入标准:(1)在本院出生;(2)符合新生儿HIE诊断标准;(3)出生后立即送至新生儿科接受治疗。排除标准:(1)先天性畸形;(2)合并其他脏器疾病及功能衰竭;(3)因产伤、中枢神经系统疾病及遗传代谢病等原因引起惊厥以及其他严重并发症。
1.3病史资料采集查阅国内外相关文献资料并结合临床经验,回顾研究对象及其母亲围生期信息,设计影响HIE预后不良危险因素调查表,主要收集资料如下:围生期因素:初产妇、分娩方式、羊水量、羊水性质、胎膜早破情况、脐带情况、胎盘情况、孕期并发症、定期围生保健情况、保胎史。
新生儿期因素:性别、胎龄、Apgar 1 min评分、Apgar 5 min评分、出生体质量、新生儿窒息、新生儿呼吸衰竭、新生儿酸中毒、呼吸暂停情况,新生儿呼吸窘迫综合征分级、1 h桡动脉血气指标(pH值、BE值、氧分压、二氧化碳分压)。
1.4预后评价标准按照临床诊断实践标准:(1)神经系统症状消失;(2)患儿生命体征平稳,呼吸及脉搏正常,且瞳孔对光反射正常;(3)患儿能正常进食;(4)患儿原始反射正常;(5)患儿肌张力正常。均符合以上5项指标的判定为治愈组;达到上述第2项指标,且符合其他4项中的任意一项判定为好转;出院时生命体征仍不稳定或死亡者判定为未愈。将治愈和好转归为预后良好组,未愈定为预后不良组。
1.5统计学分析采用SPSS 22.0统计软件对数据进行统计学分析,计数资料采用例数和百分数(%)表示;组间单因素比较应用χ2检验;Spearman 方法进行因素相关性分析,多因素分析采用Logistics回归分析进行处理,P<0.05表示差异具有统计学意义。
2 结果
2.1新生儿缺氧缺血性脑病预后预后良好组137例,预后不良组29例,其中未愈27例(16.27%),死亡2例(1.20%),预后不良率为17.47%。
2.2缺氧缺血性脑病新生儿不同短期预后的单因素分析组间进行单因素分析,共18个因素与HIE新生儿短期预后不良有关,差异有统计学意义(P<0.05)。见表1、表2。
2.3新生儿缺氧缺血性脑病不同短期预后的多因素分析多因素Logistic回归分析显示,胎膜早破情况、pH值、Apgar 1 min评分、Apgar 5 min评分、呼吸暂停情况是新生儿缺氧缺血性脑病预后不良的独立因素(P<0.05),定期围生保健情况是短期预后不良的保护性因素。见表3。
2.4围生期因素与新生儿期因素对于HIE预后不良的相关性分析对HIE预后不良组围生期因素及新生儿期因素进行相关性分析,结果显示两者之间存在5组因素相关性差异有统计学意义(P<0.05),且与预后良好组比较,相关系数均高于预后良好组,差异有统计学意义(P<0.05)。见表4。
3 讨论
3.1新生儿缺氧缺血性脑病短期预后不良率较高在发达国家,HIE 在足月儿中的发病率约为1.5‰,其中存活者25%~30%,病死率高达 29.8%[9-11]。本研究中HIE预后不良率为17.74%,较前者研究预后不良率较低,其原因可能为本次研究对象均在出生后30 min内收入新生儿病房并及时给予对症支持治疗,研究显示早期接受治疗和早期干预对于新生儿缺氧缺血性脑病预后不良结局起到保护作用[12-16]。
3.2新生儿缺氧缺血性脑病短期预后不良的独立因素较多此次研究涉及围生期及新生儿期共24个因素,其中单因素分析有18个因素差异具有统计学意义(P<0.05),围生期因素包括羊水量、羊水性质、胎膜早破情况、脐带情况、孕妇并发症、定期围生保健情况、保胎史;新生儿因素包括胎龄、出生体质量、Apgar 1 min评分、Apgar 5 min评分、新生儿窒息、新生儿呼吸衰竭、新生儿酸中毒、呼吸暂停情况、新生儿呼吸窘迫综合征(NRDS)分级、血气pH值、BE值。对以上相关因素进行Logistics回归分析,胎膜早破、pH值、Apgar 1 min评分、Apgar 5 min评分是缺氧缺血性脑病新生儿预后不良的独立因素(P<0.05),定期围生保健虽然为差异有显著性的因素,但结合OR值分析并不是HIE短期预后不良的危险因素,可定义为保护因素。
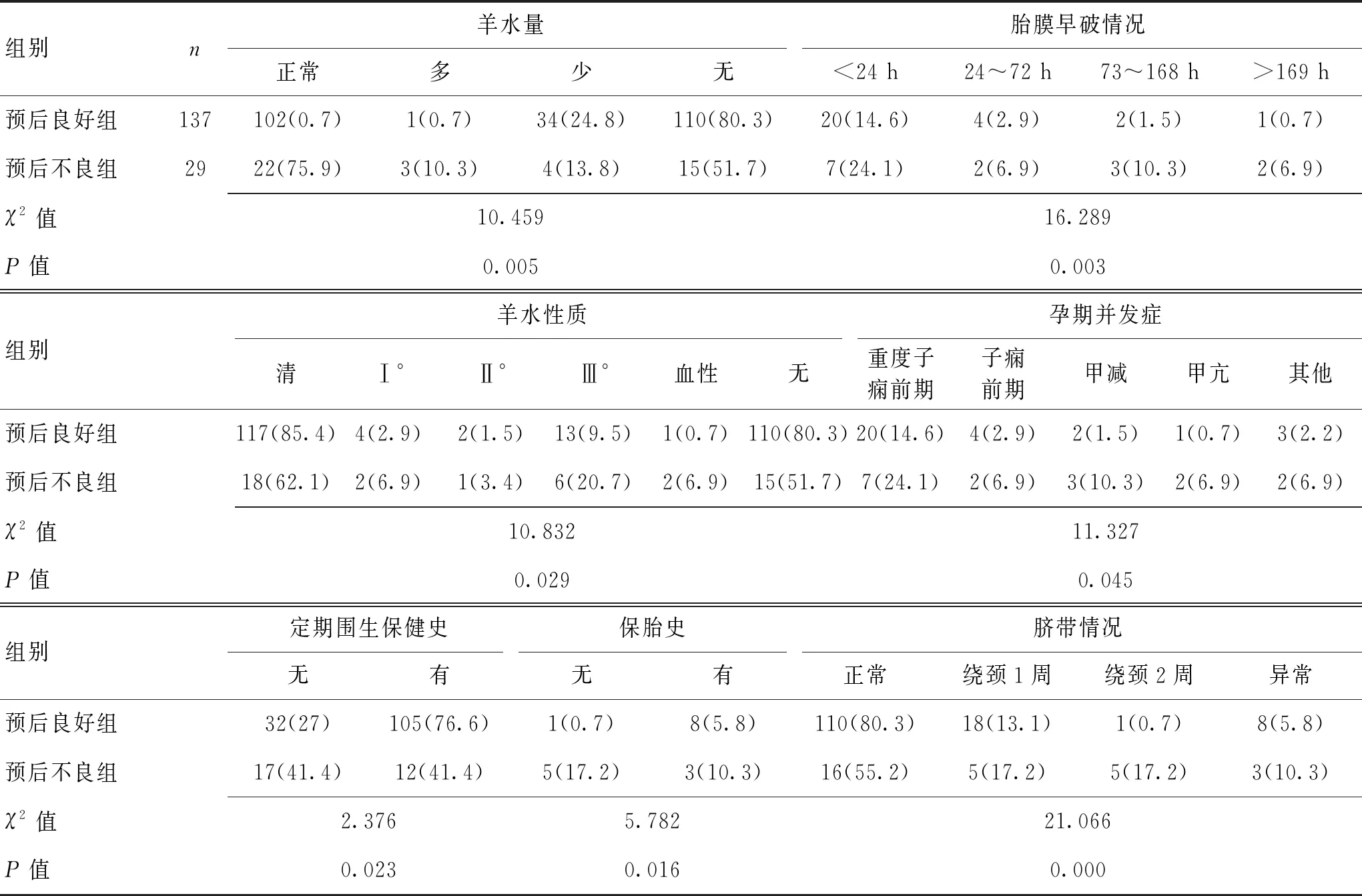
表1 缺氧缺血性脑病新生儿不同短期预后的围生期因素单因素分析 [n(%)]
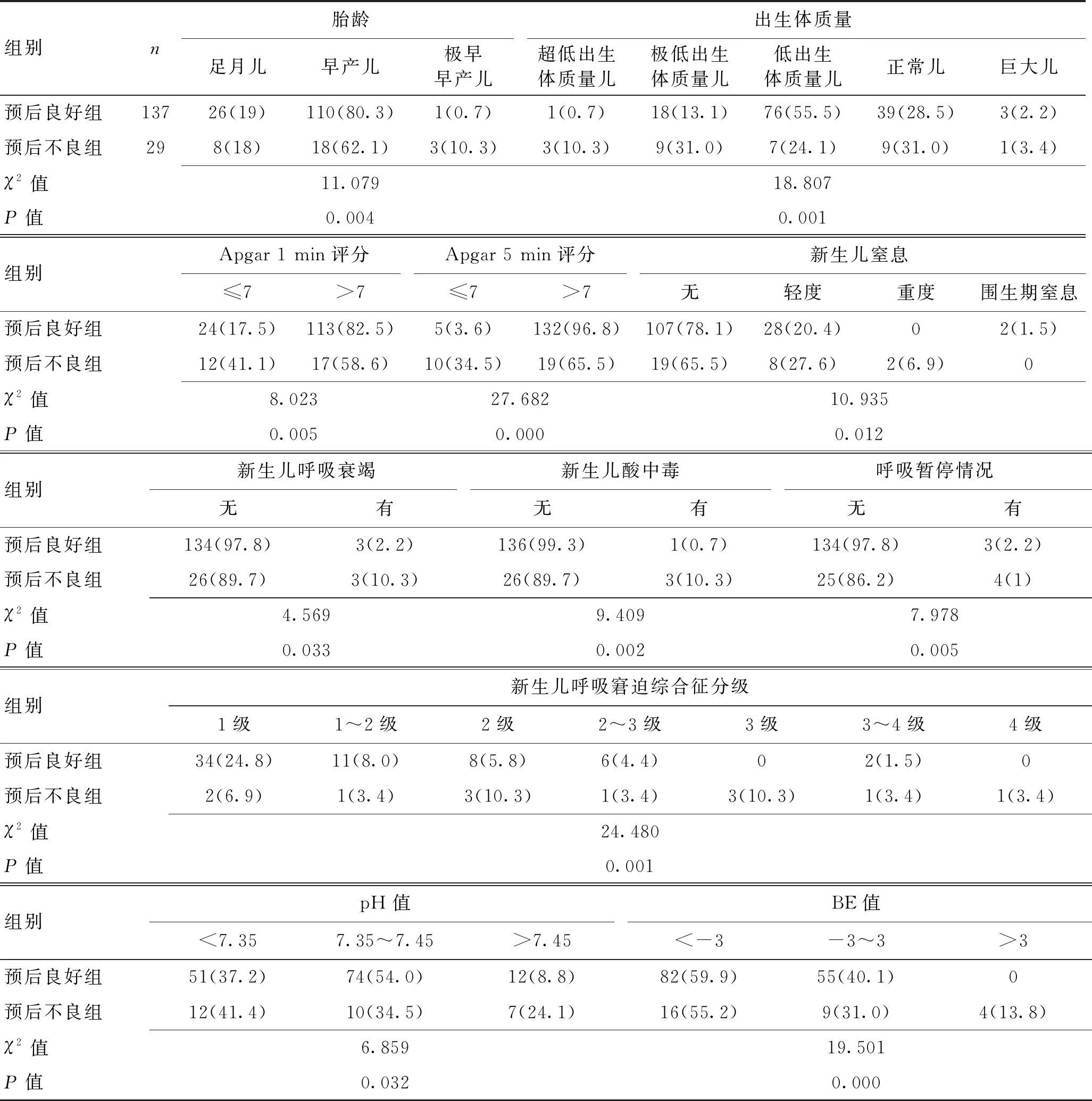
表2 缺氧缺血性脑病新生儿不同短期预后的新生儿期单因素分析 [n(%)]
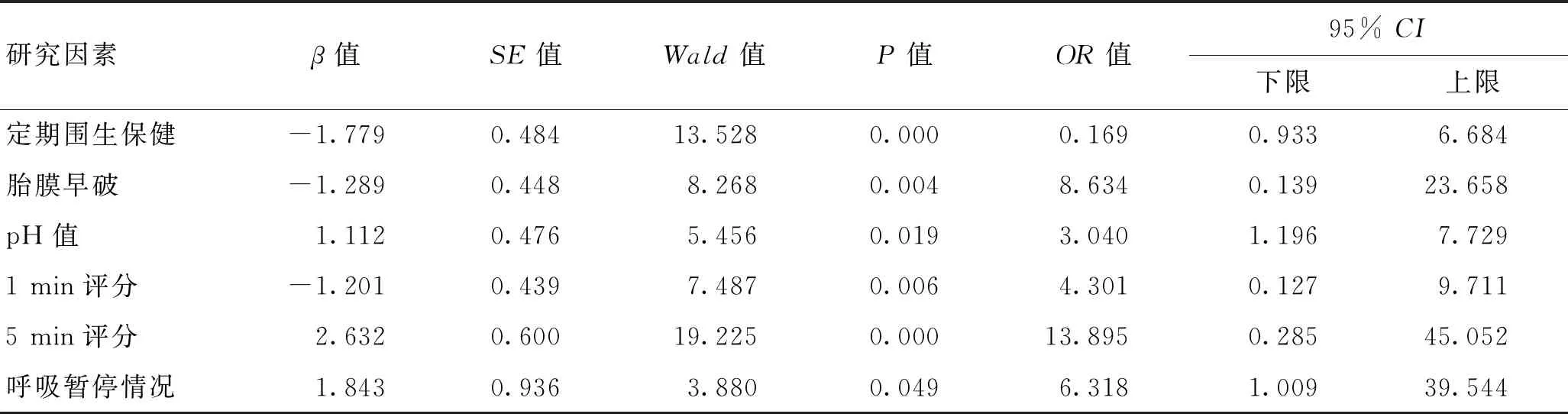
表3 新生儿缺氧缺血性脑病不同短期预后的多因素分析

表4 HIE预后不良的围生期因素与新生儿因素相关性分析
《“健康中国2030”规划纲要》提出,全民健康是建设健康中国的根本目的,健康服务要立足于全人群。在整个孕期中,围生期是至关重要的一个阶段,孕妇常在这一时期伴有妊娠期高血压、胎盘早剥、胎膜早破等并发症,对孕妇及患儿的结局有着重要的影响[17],通过定期孕检,及早排除胎膜早破的相关高危因素,对已存在的危险因素进行提前干预,减少胎膜早破的发生,近而降低因胎膜早破引起的HIE发生率及预后不良率,因此定期围生保健能够作为缺氧缺血性脑病新生儿短期预后不良的保护因素。新生儿出生1 h桡动脉血气pH值、Apgar 1 min评分、Apgar 5 min评分三项因素均与新生儿出生时疾病严重程度有密切关联[19-21],多表明患儿在出生时的缺氧程度,因此可以作为评价HIE新生儿短期预后的独立因素。
3.3围生期因素与新生期因素相关性与缺氧缺血性脑病新生儿的短期预后不良有关在预后不良组中,对围生期因素和新生儿期因素进行相关性分析的结果显示,共有5对因素存在相关性,且与预后良好组进行对比,相关系数均高于预后良好组,差异具有统计学意义(P<0.05)。分别是羊水性质-新生儿体质量、脐带情况-新生儿窒息、胎膜早破情况-呼吸暂停情况、胎膜早破情况-新生儿呼吸窘迫综合征分级、胎膜早破情况-Apgar 1 min评分。
目前国内外多研究指出,羊水Ⅲ°污染时常合并胎儿呼吸窘迫、窒息甚至死亡,一旦发现,产妇多会采取剖宫产及早结束妊娠,以缩短羊水污染时间过长加重新生儿宫内窒息缺氧的发生[22-25]。此次结局不良患儿中,羊水Ⅲ°污染HIE新生儿结局不良6例(20.7%),出生体质量低于正常儿者共19例(65.62%),羊水污染与低出生体质量儿存在相关性,且两者同时发生时,会影响HIE新生儿的短期预后结局。
脐带是连接母亲和新生儿的生命桥梁,通过脐带新生儿维持正常的气体交换[26-27]。当新生儿在宫内频繁活动时极易出现脐绕颈的发生,脐带绕颈会出现气体交换中断,胎儿在宫内发生缺氧,出现新生儿窒息[23]。本次研究中,结局不良的29例新生儿中在宫内出现不同程度的脐绕颈者10例(34.4%),出现新生儿窒息者10例(34.4%),两者均与预后不良有关,当两者同时出现时,会提高HIE新生儿的短期预后不良的发生率。
围生期胎膜早破与新生儿出现呼吸暂停、新生儿呼吸窘迫综合征及Apgar 1 min评分存在相关性,且与新生儿窒息、早产及新生儿近期并发症发生率和病死率有密切关联[28-29],胎膜早破并伴有以上高危因素的新生儿多伴有不同程度的脑部缺氧症状,因此增加了HIE新生儿预后不良的几率。
本研究尚存在不足之处,研究样本仅来自一家医疗机构,并要求患儿母亲在本院进行分娩,所以样本存在选择的偏倚。在研究中选择新生儿出生后1 h内桡动脉血气值作为评判因素,未考虑患儿在采集血气时氧疗方式对血气值的影响。
围生期因素和新生儿期因素不仅单方面与新生儿缺氧缺血性脑病短期预后结局密切相关,且两者之间的个别因素存在一定的相关性,与HIE新生儿的短期预后不良相关。政府及医疗机构可以进一步加大围生期保健的政策支持和科普教育力度,提高广大孕妇规范围产保健的依从性。临床工作者应对围生期及新生儿期出现的高危因素进行早期识别,通过及时发现,及早转诊至有条件进行干预或治疗的医疗结构,尤其是在围生期发现且与新生儿期相关的高危因素时,应给予高度重视和干预。从新生儿缺氧缺血性脑病起源,通过加强一级预防和二级预防,降低缺氧缺血性脑病新生儿预后不良率,减轻其父母的心理及经济负担,提高新生儿生存质量。

