中国卒中报告2019(中文版)(1)
王拥军,李子孝,谷鸿秋,翟屹,姜勇,赵性泉,3,王伊龙,3,杨昕,2,王春娟,2,孟霞,李昊,刘丽萍,3,荆京,吴静,徐安定,董强,David Wang,赵继宗,《中国卒中报告209》编写委员会(*第一作者)
2018年,脑血管病是我国居民的第三位死亡原因,造成157万人死亡[1]。据2016年全球疾病负担(global burden of disease,GBD)研究估计,中国是全球卒中终生风险最高的国家,从25岁起,卒中的终生风险高达39.3%[2]。卒中给中国的卫生系统带来了巨大负担。对卒中患者危险因素、临床特征、管理方式和医疗结局等信息的定期追踪将有助于卫生系统资源分配和优化配置。在一般人群和卒中患者中,卒中主要危险因素的患病率很高,并呈逐年增长趋势。国家疾病监测系统,如死因监测、营养与慢性病监测、烟草监测等,可以定期评估一般人群中危险因素的变化情况。在过去几十年中,还开展了多项疾病登记研究,如中国卒中登记研究(China National Stroke Registry,CNSR)Ⅰ、Ⅱ、Ⅲ期[3-5]。这些登记研究为临床实践和科学研究提供了及时的证据。
在本报告中,我们将综合利用国家疾病监测系统、流行病学调查、行政数据库、登记研究和科研项目数据库[6],评估基于社区的人群危险因素流行情况及变化趋势,以及基于医院的卒中住院患者的临床特征、管理和结局情况。同时,为中国卫生医疗系统的资源分配、规划和优化提供最新证据。
1 方法
本研究基于多个数据库,对最新数据进行回顾性分析:卒中相关危险因素的数据来源于已发表的文献和监测报告;患者的人口统计学特征、并发症、手术操作和院内结局的数据来源于医院质量监测系统(Hospital Quality Monitoring System,HQMS);院内关键绩效指标的数据来源于中国卒中中心联盟(Chinese Stroke Center Alliance,CSCA)。本报告内容已通过国家神经系统疾病医疗质量控制中心的内、外部审查并获得批准。
1.1 数据来源
全国死因监测系统具有良好的国家和省级代表性,可以产出按年度更新的全国和分省的全因死亡和按死因分类的死亡数据。该系统根据多阶段分层整群随机抽样的原则在全国31个省(自治区、直辖市)选择了605个有代表性的疾病监测点,大约覆盖全国人口的24%[1]。本报告中,采用“省”一词作为省、自治区和直辖市的简称。
中国脑卒中流行病学调查(Nationa l Epidemiological Survey of Stroke in China,NESS-China)在我国157个疾病监测点(64个城市点和93个农村点)中开展。采用多阶段分层抽样方法和入户调查方法。调查对象为以家庭户为单位的常住人口,即过去12个月内在该县(区)累计居住至少6个月的人口。以2013年8月31日定为患病时间点。以2012年9月1日至2013年8月31日间首次发生卒中者,作为发病率统计。共计480 687人完成调查,总体应答率为81%[7]。
中国卒中登记研究(China National Stroke Registry,CNSR)是针对急性脑血管事件住院患者的全国性前瞻性登记研究。2007年9月-2008年8月开展了CNSR-Ⅰ研究,共入选132家研究医院,包括中国27个省和4个直辖市的100家三级医院和32家城市二级医院。21 902例≥18岁符合入组标准的患者完成了基线调查,其中66.4%为缺血性卒中[5]。2012年6月-2013年1月开展了CNSR-Ⅱ研究,共入选219家医院,其中72家医院曾参与CNSR-Ⅰ研究。CNSR-Ⅱ招募了19 604例≥18岁的急性缺血性卒中住院患者[4]。2015年8月-2018年3月开展了CNSR-Ⅲ研究,从中国22个省和4个直辖市的201家医院招募了15 166例缺血性卒中或TIA患者,其中93.3%为缺血性卒中[3]。
全球成人烟草调查(Glob a l Adu lt Tobacco Survey,GATS)使用全球统一的标准方案。2018年中国成人烟草调查(GATS中国2018)由中国疾病预防控制中心组织实施,目标人群是≥15岁的中国居民。本次调查共抽取24 370个住户,每户随机抽取一人进行个人调查。调查信息通过使用平板电脑进行收集。共19 376人完成了个人调查,总体应答率为91.5%[8]。
中国居民营养与健康状况监测是由中国疾病预防控制中心组织实施的、具有全国代表性的横断面调查,每10年开展一次,用以评估我国居民的营养与健康状况。采用多阶段分层整群随机抽样方法。2002年调查包括了31个省的132个调查点,71 280户家庭和252 912名调查对象[9]。
2010-2012年,实施了中国居民营养与健康状况监测(2010-2013年)的第一部分调查工作,包括全国31个省随机抽取的150个监测点和66 438户家庭。第二部分调查工作于2013年实施,在55个监测点完成了对6岁以下儿童和哺乳期母亲的调查。最终样本情况为:0~5岁儿童36 878名,6~17岁儿童青少年44 306名,≥18岁成人(不含孕妇)157 850名和孕妇4315名[10]。
中国成人营养与慢性病监测(2015年)是由中国疾病预防控制中心组织实施的、具有全国代表性和省级代表性的监测项目。在全国死因监测系统的监测县(区)基础上,采用多阶段整群随机抽样方法获得覆盖31个省的302个监测点。其中179 728名研究对象的数据用于本报告中血脂数据分析[11]。
中国以患者为中心的心脏事件百万人评估筛查项目于2014年9月15日-2017年6月20日实施,项目以人群为基础,采用便利抽样策略选取了中国31个省的141个调查点(88个农村县和53个城市区)。招募年龄在35~75岁之间,过去12个月中至少有6个月居住在调查点的居民。研究对象共计1 738 886名,平均年龄为55.6岁,59.5%是女性[12]。
中国慢性病及其危险因素监测是一项全国性横断面研究,每3年开展一次。该研究通过对具有全国代表性的一般人群样本进行调查以获得我国人群慢性病和相关危险因素的流行病学数据。2010年调查包括了31个省的298个监测点和97 200名≥18岁的成人。2013年调查包括了179 347名成人,总体应答率为93.4%[13]。
中国脑卒中筛查和干预项目是由国家卫生健康委脑卒中防治工程委员会办公室组织实施的一项正在进行的以社区人群为基础的研究。项目采用了两阶段分层整群抽样方法。每个初级抽样单位均采用整群抽样方法,在初筛过程中所有≥40岁的居民均纳入调查。2014年10月至2015年11月,共调查726 451名居民(386 975名女性和339 476名男性)[14]。
卒中流行病学及危险因素相关数据来源详见表1。
医院质量监测系统(Hospital Quality Monitoring System,HQMS)是国家卫生健康委员会搭建的强制性数据上报系统,要求全国三级公立医院上传所有住院患者病案首页数据。HQMS包含住院患者的人口统计学信息、临床诊断编码[国际疾病分类(International Classification of Diseases,ICD)]、手术操作信息、费用及医院所属信息等642个变量。HQMS数据报告系统每日对提交的数据自动进行质量控制,以确保数据的完整性、一致性和准确性。如果监测系统检测到信息不一致,系统将会拒绝整个数据包,并要求该医院对上报内容进行审核并重新提交此部分数据包[15]。
中国卒中中心联盟(Ch inese Stroke Center Alliance,CSCA)是全国范围基于医院的,自愿参与的、综合干预和持续医疗质量改进项目,旨在为发展卒中中心、改善卒中医疗服务质量和临床结局提供一个专用平台。在国家神经系统疾病医疗质量控制中心指导下,中国卒中学会的志愿者团队设计、开发并管理CSCA数据库[6]。数据通过基于互联网的患者数据采集和管理系统,提取病例记录、编码、去标识并进行安全传输,以保护患者隐私,符合国家隐私规范。CSCA卒中患者住院数据包括:人口统计学资料、疾病史和既往用药、住院期间情况、发病时神经系统功能、住院期间用药和干预措施、再灌注策略、院内结局以及并发症等[6]。
1.2 卒中的诊断、并发症和手术的定义
HQMS数据库中的卒中与并发症通过主要诊断字段,依据ICD国家临床V2.0版疾病编码(第10次修订,疾病代码),进行识别提取。CSCA数据库中,卒中是由出院诊断确定。手术或者干预措施依据ICD第9版(临床修订版,第3卷)进行识别和提取(表2)。
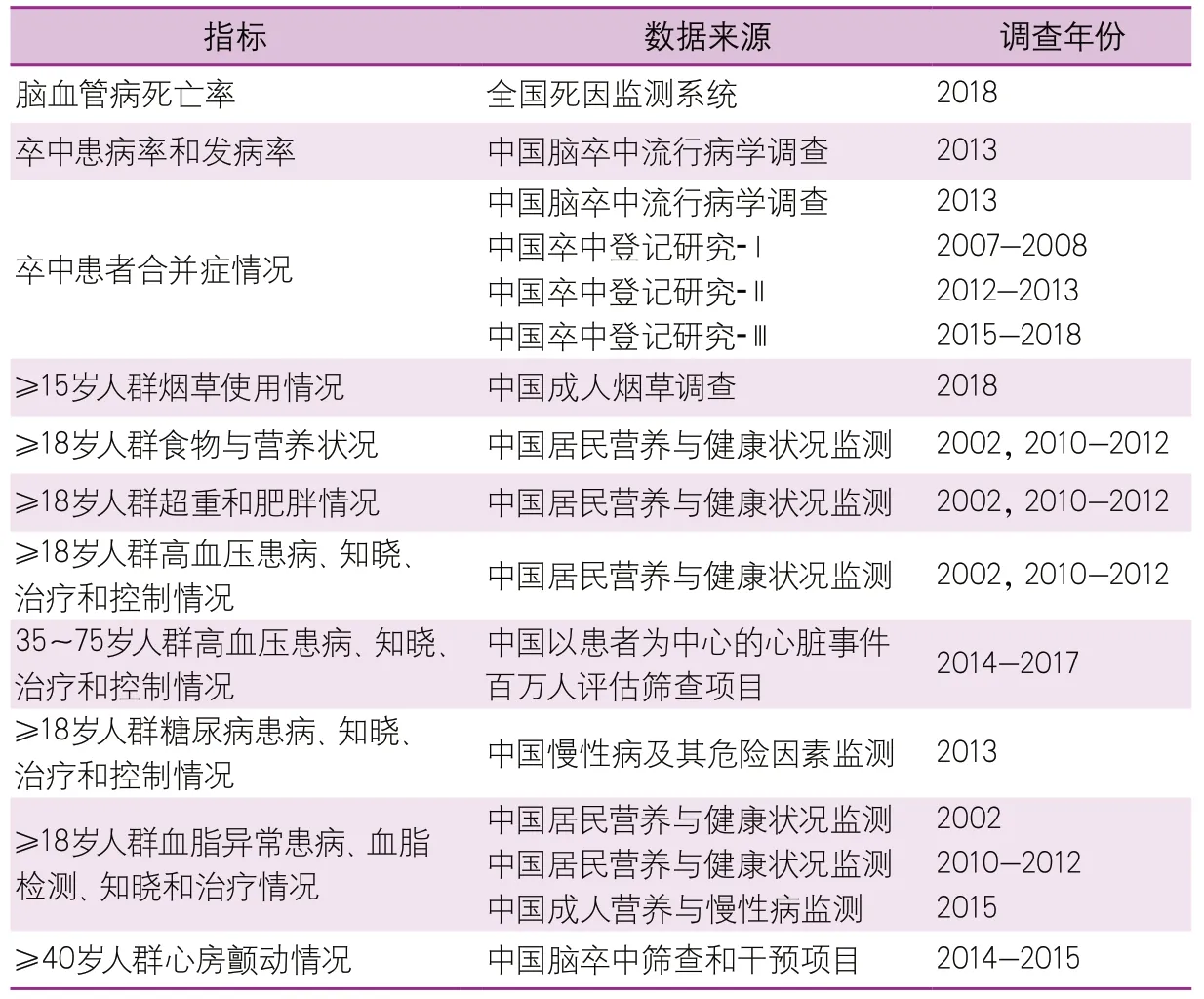
表1 卒中流行病学、危险因素及相关数据来源
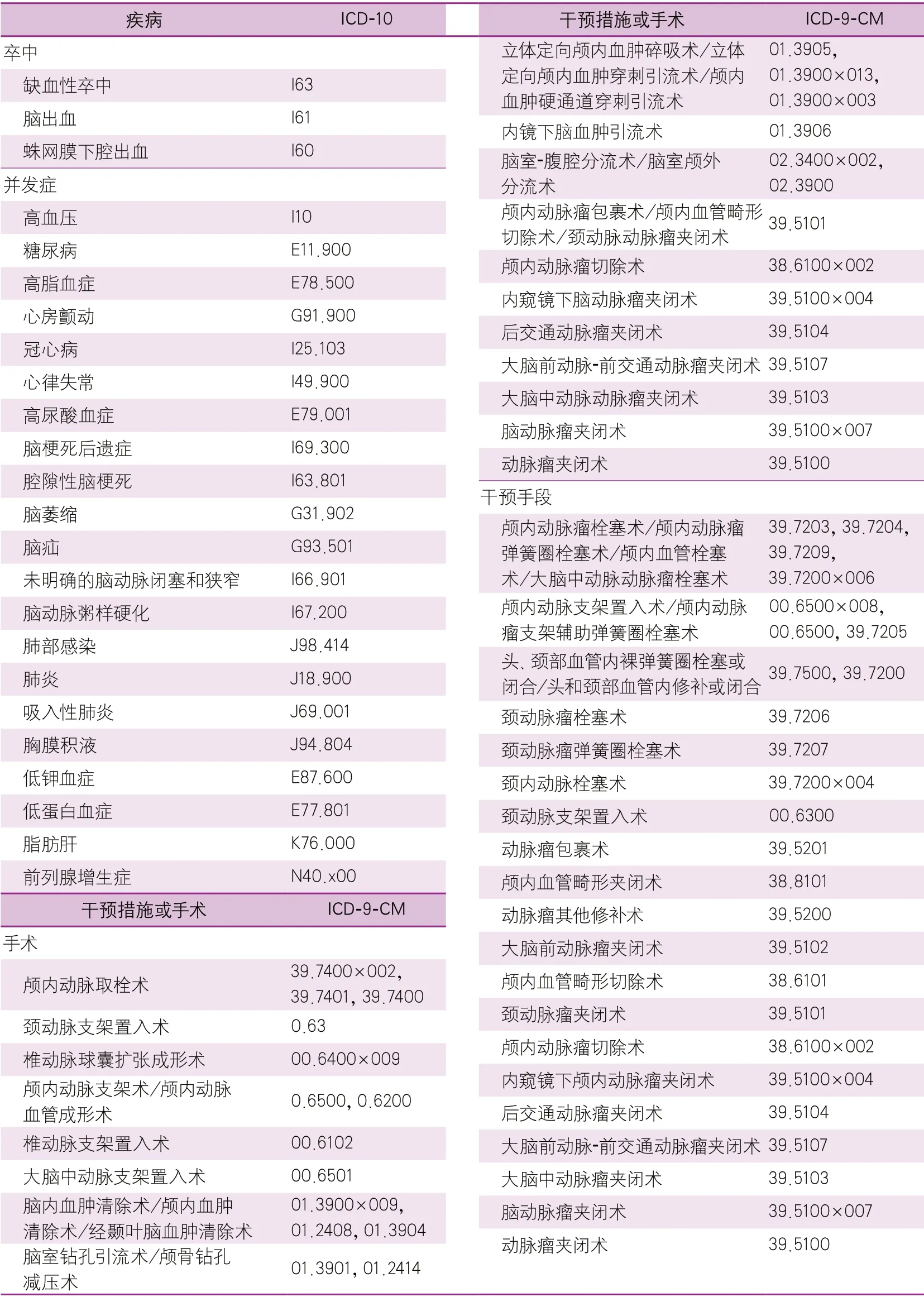
表2 用于识别患者卒中和并发症的ICD-10疾病编码与用于识别干预措施或手术的ICD-9-CM编码
1.3 关键绩效指标
根据中国指南和美国“跟着指南走-卒中标准”,预先为本研究制定了11条指南推荐的药物使用绩效指标。详细定义见表3。
1.4 统计学方法
2 结果
2.1 卒中(脑血管病)
2.1.1 死亡率
2018年,中国居民脑血管病死亡率为149.49/10万(死亡人数约157万),占总死亡人数的22.33%。在所有死亡原因中,脑血管病位列恶性肿瘤(160.17/10万)和心脏病(156.73/10万)之后,位列死因第3位。男性脑血管病死亡率为164.31/10万,为男性的第2位死因,仅次于恶性肿瘤(203.59/10万)。女性脑血管病死亡率为134.15/10万,为女性的第2位死因,仅次于心脏病(152.74/10万)。
城市和农村居民的脑血管病死亡率分别为128.88/10万和160.19/10万,为城市居民的第3位死因和农村居民的第2位死因(图1)。城乡居民脑血管病死亡率随年龄的增加呈现增长趋势,男性各年龄组的脑血管病死亡率均高于女性(图2~图3)。
2005-2018年,农村居民脑血管病各年度的死亡率均高于城市居民。2006-2009年,城市居民脑血管病死亡率增长1.41倍,农村增长1.44倍。2009-2012年,脑血管病死亡率呈逐年下降趋势,但在2013-2018年间又略有上升,且农村地区相对显著(图4)。
2.1.2 患病率和发病率
根据NESS-China 2013调查结果,在480 687名受试者中有7672例卒中患者。卒中患者的平均年龄为66.4岁(男性为66.2岁,女性为66.6岁)。卒中的患病率为1596.0/10万。年龄标化后的卒中患病率为1114.8/10万。男性卒中患病率和年龄标化患病率分别为1768.7/10万和1222.2/10万,女性分别为1426.2/10万和1005.7/10万。年龄标化的卒中患病率在男性和女性间无显著差异。除20~39岁年龄组外,其余各年龄段男性的卒中患病率均明显高于女性。无论男女,卒中的年龄别患病率均随年龄的增加而增长,尤其在≥50岁人群卒中增长得尤为明显[7](图5)。
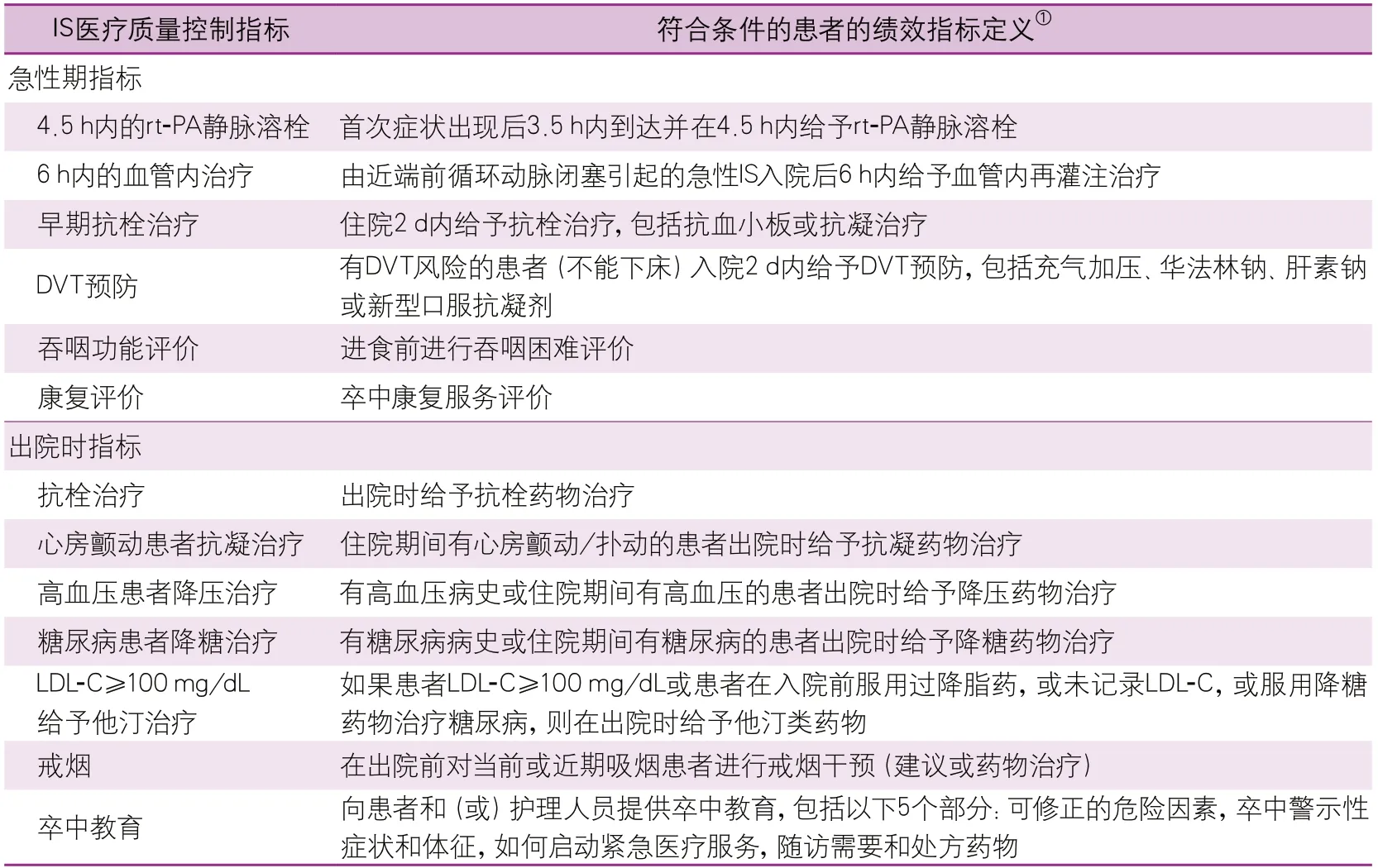
表3 指南推荐的缺血性卒中绩效指标的规范说明
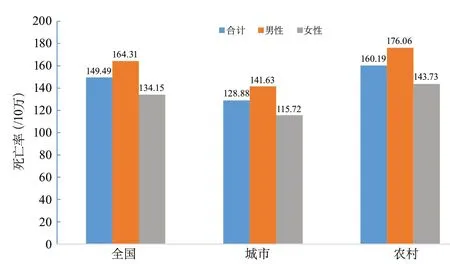
图1 中国城乡不同性别人群的脑血管病死亡率(全国死因监测系统2018)
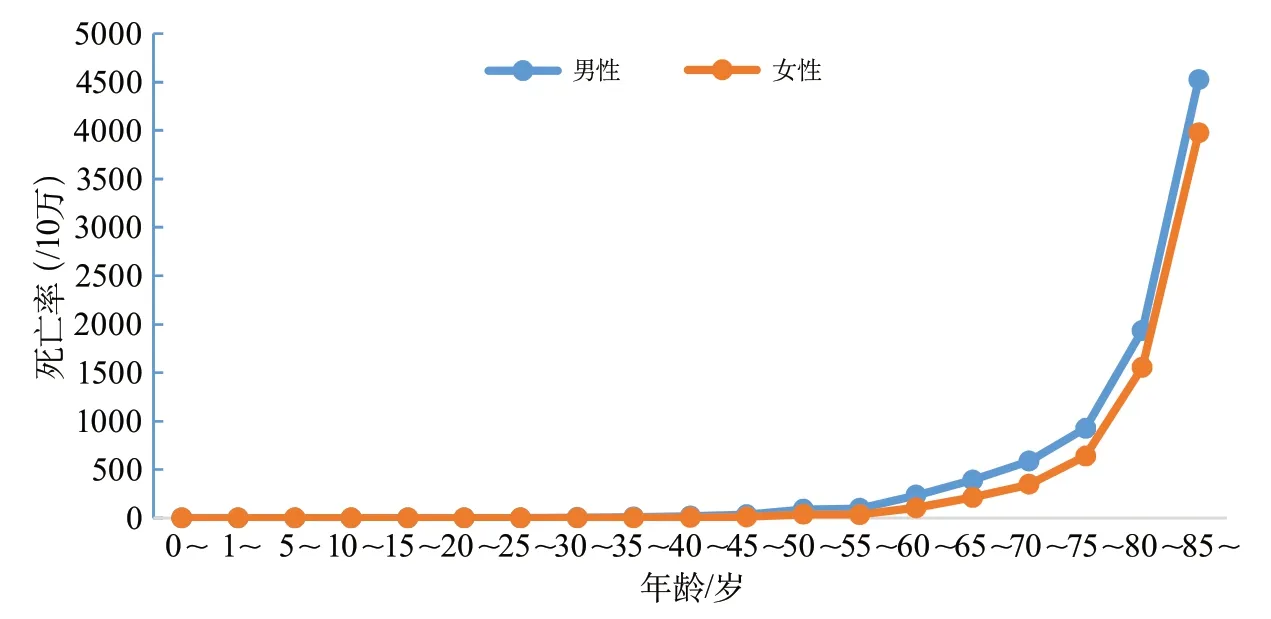
图2 中国城市地区不同性别和年龄段人群的脑血管病死亡率(全国死因监测系统2018)
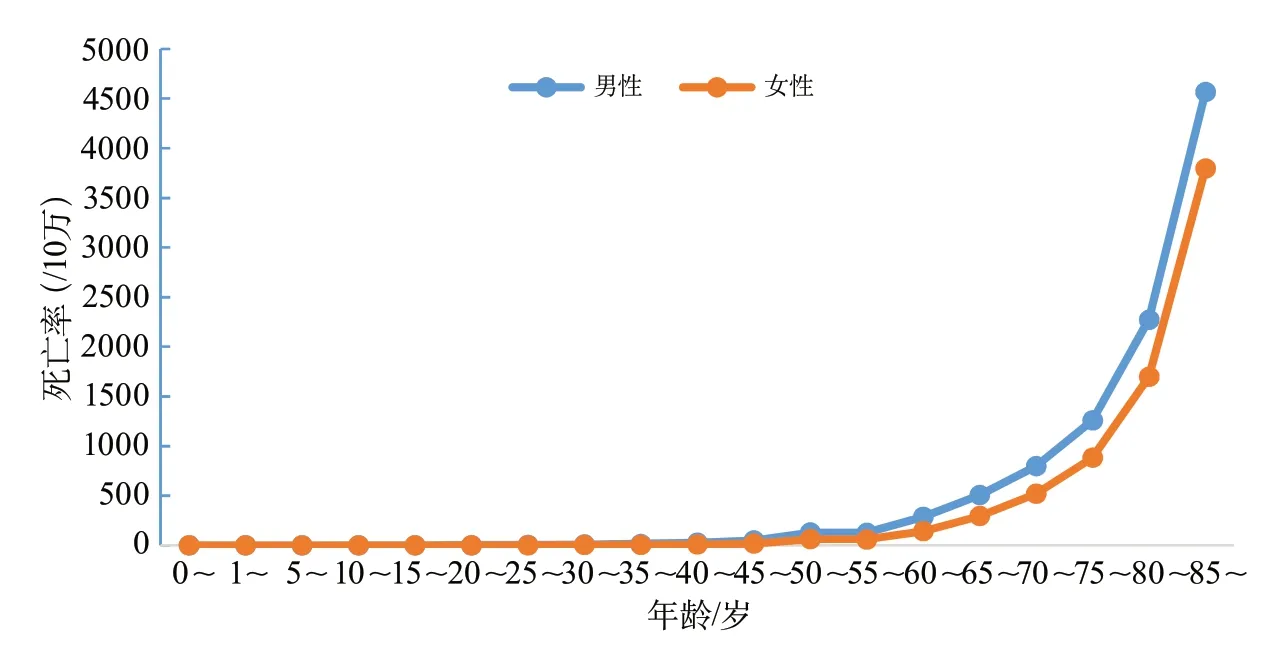
图3 中国农村地区不同性别和年龄段人群的脑血管病死亡率(全国死因监测系统2018)
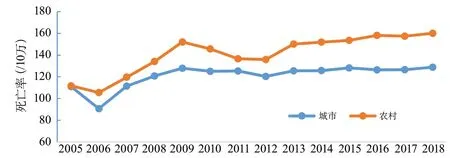
图4 中国城乡居民脑血管病死亡率变化趋势(全国死因监测系统2005-2018)
2012年9月1日-2013年8月31日,共1643人首次发生卒中(男性占55.0%)。首发卒中患者的平均年龄为66.4岁,男性为65.5岁,女性为67.6岁。卒中的发病率为345.1/10万人年,年龄标化发病率为246.8/10万人年。男性卒中发病率和年龄标化发病率分别为382.2/10万人年和266.4/10万人年,女性分别为308.5/10万人年和226.9/10万人年。年龄标化发病率在性别间无统计学差异。农村居民的卒中标化发病率(298.2/10万人年)明显高于城市居民(203.6/10万人年)[7](图6)。
2.1.3 疾病负担
根据NESS-China 2013调查结果,卒中造成的过早死亡损失寿命年(year of life lost,YLL)为1748/10万人;残疾导致的健康生命损失年(year lived with disability,YLD)为262/10万人;伤残调整寿命年(disabilityadjusted life year,DALY)为2010/10万人。男性和女性的卒中DALY分别为2171/10万人和1848/10万人。农村地区卒中的YLL,YLD和DALY分别为1964/10万人、294/10万人和2258/10万人。城市地区卒中的YLL,YLD和DALY分别为1533/10万人、229/10万人和1762/10万人[17]。
根据全球疾病负担研究2017年结果,我国居民卒中的YLL从1990年的2298/10万人增加到2017年的2633/10万人,增长了14.6%。年龄标化的YLL下降了38.8%,但卒中仍由1990年导致YLL的第三位原因跃升为2017年的首位原因。1990-2017年,全年龄组卒中DALY的每10万人口绝对数和百分率均明显增长(DALY数增加了46.8%,DALY百分率增加了24.4%),但同期,年龄标化DALY(/10万人)减少了33.1%。2017年,卒中取代了1990年全年龄组DALY首位原因的下呼吸道感染和新生儿疾病,成为中国全年龄组DALY的首位原因[18]。
2.1.4 卒中存活者的危险因素流行情况
根据NESS-China 2013调查结果,卒中存活者最普遍存在的危险因素是高血压(84.2%),吸烟(47.6%)和饮酒(43.9%)。患病率最低的危险因素是心房颤动(2.7%)。在女性患者,糖尿病、血脂异常、心房颤动和冠心病的患病率明显高于男性,但在男性患者,饮酒和吸烟的比例则高于女性。虽然高血压、饮酒和吸烟的比例在城乡卒中患者间没有显著差异,但糖尿病、血脂异常、心房颤动和冠心病的比例在城市卒中患者中更高[7](表4)。
我们利用CNSR数据进一步分析了缺血性卒中患者的危险因素流行情况。分析中纳入的缺血性卒中患者12 173例来自CNSR-Ⅰ,19 604例来自CNSR-Ⅱ,13 982例来自CNSR-Ⅲ。各类危险因素中高血压和现在吸烟的比例最高,而心房颤动的比例最低(表5)。
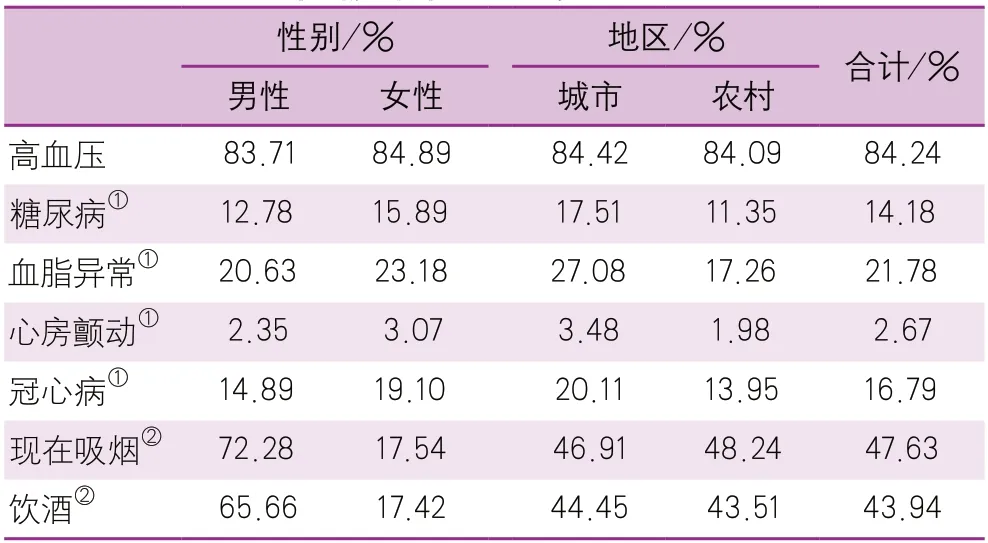
表4 卒中存活者不同性别和地区的危险因素流行情况(中国脑卒中流行病学调查2013)
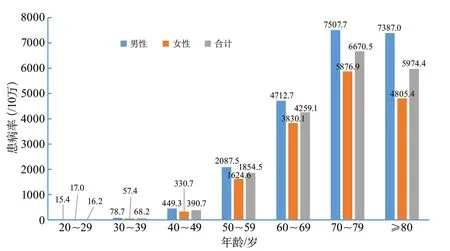
图5 中国成人(≥20岁)不同性别和年龄段的卒中患病率(中国脑卒中流行病学调查2013)
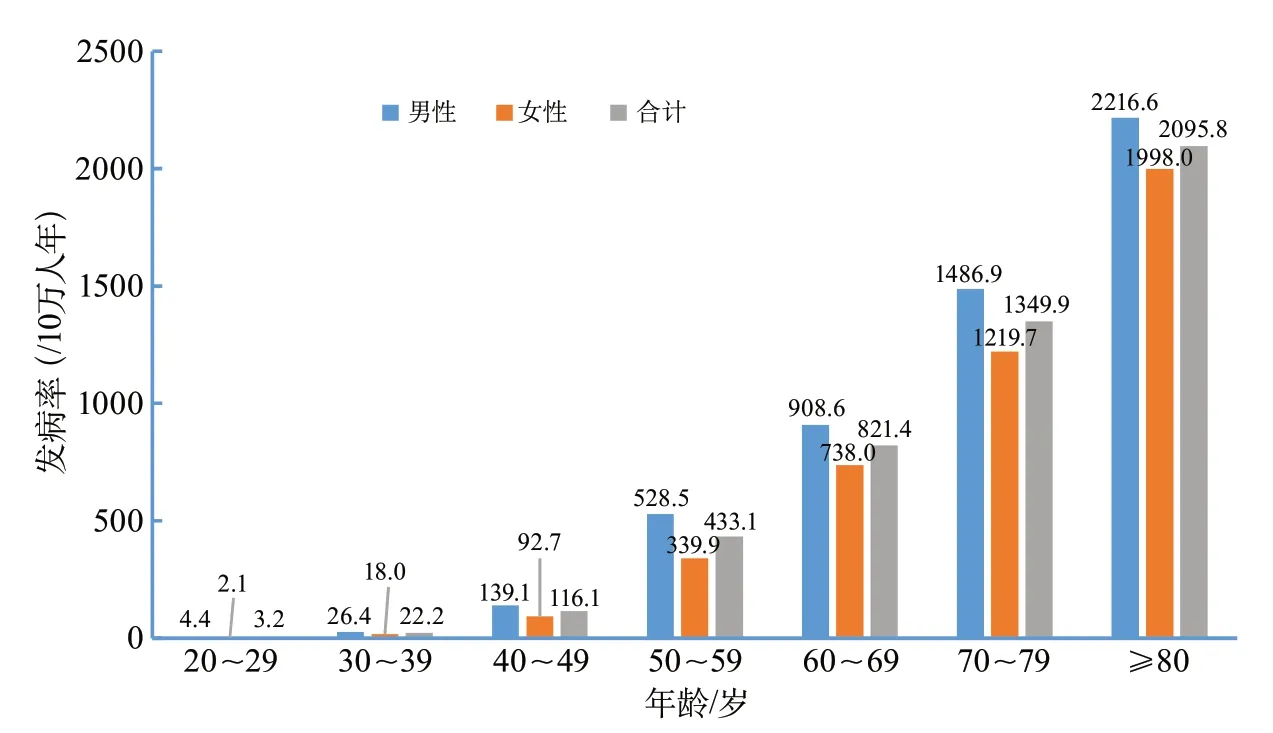
图6 中国成人(≥20岁)不同性别和年龄段的卒中发病率(中国脑卒中流行病学调查2013)
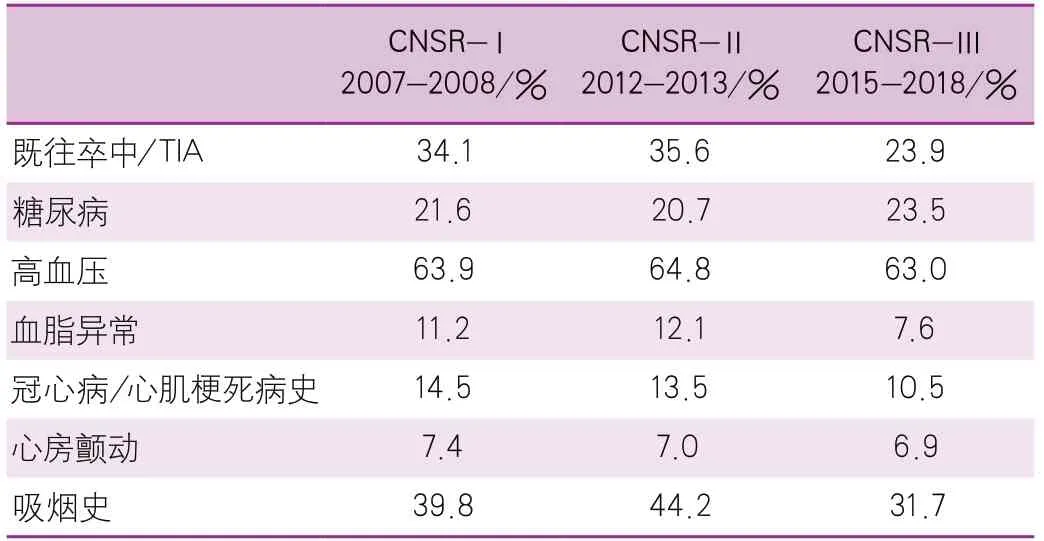
表5 缺血性卒中患者中危险因素流行情况(CNSRⅠ~Ⅲ)
(未完待续)

