分析不同激素受体(HR)乳腺癌的临床病理特征和治疗方法对其预后的影响
湖南省邵阳市中心医院(422000)周小表湖南省邵阳学院(422000)钟香
1 资料及方法
1.1 一般资料 选择我院2014年11月~2019年10月收治的109例乳腺癌患者,年龄20~50岁,平均年龄(34.51±5.81)岁,女性。入组标准:曾接受乳腺癌根治术或者乳腺癌切除术治疗;经病理诊断确诊为乳腺癌。
1.2 方法 采取门诊、电话等方式随访,间隔3个月,随访1次,最后一次随访时间2019年10月,持续随访近5年。其中,无病生存期(DFS),从乳腺癌术后开始计算,未发生复发转移;总生存期(OS),从确诊乳腺癌开始计算,不管疾病进展如何,患者存活比例,采取寿命表法计算。终点事件定义:局部复发,临床或者组织学检测显示,同侧乳腺或者区域淋巴结复发;远处转移,临床以及影像学检测发现,病变转移至远处。HR状态:HR(+),即雌激素受体(ER)(+),或者是孕激素受体(PR)(+);HR(-),即ER(-)且PR(-)。
1.3 统计学处理 采用SPSS18.0处理数据,计量资料用t检验,计数资料用χ2检验。P<0.05表示差异有统计学意义。
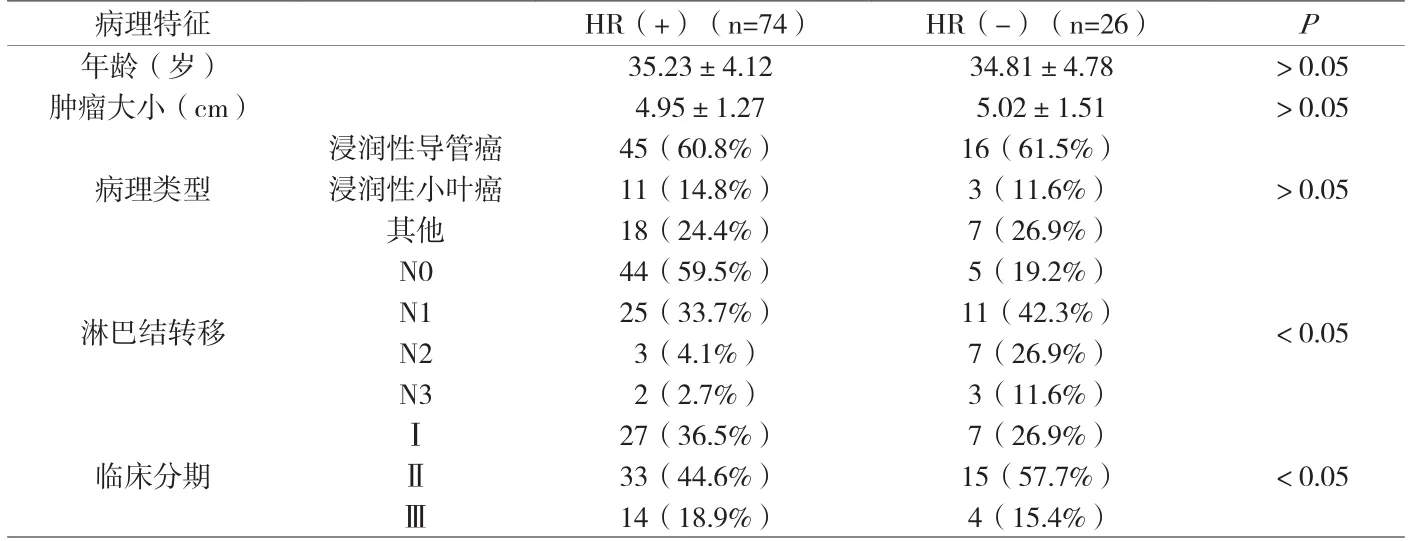
附表1 不同激素受体乳腺癌临床病理特征分析

附表2 74例HR(+)乳腺癌患者内分泌治疗对生存期的影响
2 结果
109例患者,排除9例(7例失访,2例非乳腺癌病因死亡),100例拥有完整数据。100例患者中,74例(74%)HR(+),26例(26%)HR(-)。
2.1 临床病理特征 HR(+)乳腺癌与HR(-)乳腺癌年龄、肿瘤大小及病理类型并无统计学差异(P>0.05),但在淋巴结转移、Ⅱ期病患方面有统计学差异(P<0.05)。见附表1。
2.2 复发转移情况 74例HR(+)乳腺癌患者,31例(41.8%)复发转移,5年生存率68.9%(51/74);26例HR(-)乳腺癌患者,15例(57.7%)复发转移,5年生存率52.8%(14/26)。数据比较P<0.05。
2.3 治疗方式及对预后的影响 74例HR(+)乳腺癌患者,68例接受内分泌治疗,6例拒绝,分析其生存期,见附表2。
3 讨论
乳腺癌属于高度异质性肿瘤,其免疫表型、形态学以及分子遗传学等差异,可能影响治疗及预后[1]。目前,我们主要参考NCCN乳腺癌临床实践指南以及St.Gallen国际乳腺癌治疗共识,综合病人情况,实施综合治疗方案[2]。内分泌治疗方面,大多数情况下,根据组织学分型、肿瘤大小、淋巴结转移、激素受体等病理特征,其中,激素受体状况是决定性因素,且激素受体不同,临床病理特征也有不同。附表1显示,HR(+)与HR(-)的年龄、肿瘤大小及病理类型无明显差异,但淋巴结转移与Ⅱ期病患存在明显差异,由此判断,不同受体状态乳腺癌的临床分期、病理分型、液淋巴结数目等有不同。本研究显示,HR(+)乳腺癌转移复发率低于HR(-),5年生存率高于HR(-),由此提示,根据受体状态,可预测乳腺癌的预后。乳腺癌手术后,大多数情况需要配合内分泌治疗。根据附表2可知,接受内分泌治疗的患者5年DFS、5年OS都高于未接受治疗者,说明内分泌治疗可改善乳腺癌患者的预后,延长生存期。当然,这次研究的样本例数少,代表性不强,故此,关于不同激素受体乳腺癌的临床病理特征和治疗方法对其预后的影响,还需学者们进一步探讨。

