先天性心脏病非遗传性危险因素病例对照研究
高 宏,阴睿媛,郭亚鹏,罗越魁
(西北妇女儿童医院心脏中心,陕西 西安 710061)
先天性心脏病(congenital heart disease,CHD)简称先心病,是由心脏或主要血管异常形成引起的结构问题,其被认为是最常见的先天性畸形类型[1]。世界卫生组织2014年的统计数据显示,世界上每年有150万名婴儿出生时患有CHD。《2012年中国出生缺陷预防报告》显示,中国每年有超过13万名婴儿出生时患有CHD,造成的经济负担总计超过126亿元[2]。CHD可能导致终身残疾、认知障碍(孤独症)[3]等问题,需要长期进行医疗,因此CHD成为一个重大的全球健康问题,可能对个人、家庭和社会产生重大的影响。环境和遗传因素通常被认为在CHD的发病机制中起着重要作用[4-5],但确切的原因仍有争议。过去10年在理解CHD的遗传因素方面取得了重大突破,包括确定了CHD的特定遗传异常。本文主要研究了围孕期非遗传性危险因素与CHD发病的关系。
1资料与方法
1.1一般资料
本研究采用基于医院1:1配对的病例对照研究。选择2017年8月23日至2019年8月23日于西北妇女儿童医院出生,经心脏超声诊断为CHD的555例婴儿作为病例组;选择同期、同性别、在同所医院出生,经心脏超声检查未发现CHD的555例健康婴儿为对照组。
纳入标准:①于2017年8月23日至2019年8月23日在西北妇女儿童医院出生,经心脏超声诊断为CHD的婴儿,包括:房间隔缺损(atrial septal defect,ASD)、室间隔缺损(ventricular septal defect,VSD)、动脉导管未闭(patent ductus arteriosus,PDA)、法洛氏四联征(tetralogy of Fallot,TOF)、肺动脉狭窄(pulmonary stenosis,PS)、右室双腔心(double-chambered right ventricle,DCRV),完全型房室间隔缺损(complete atrioventricular septal defect,CAVSD);②动脉导管大多在生后10~15h内发生功能上关闭,约80%婴儿于生后3个月完成解剖上的闭合,若动脉导管持续开放才诊断为PDA;③知情同意参与调查。
排除标准:①经确诊是由染色体畸变引起的综合征性的CHD患儿;②患儿亲生父母双亡或亲生母亲死亡;③患儿亲生母亲离异;④患儿亲生母亲精神异常;⑤调查时亲生父母无法在患儿身边;⑥经再三解释仍不愿接受调查者。
1.2诊断标准
以心脏超声检查结果作为诊断CHD的标准。
一般情况下动脉导管在生后10~15h内发生功能上关闭,约80%于生后3个月内完成解剖上的闭合,若动脉导管持续开放才诊断为动脉导管未闭。房间隔缺损<5mm和卵圆孔未闭很难鉴别,且随着患儿的生长发育有自然愈合的可能性。故本研究未将3个月内动脉导管未闭及<5mm的房间隔缺损归为CHD。
1.3资料采集与记录
由经过统一培训的研究人员采用自行设计的调查问卷对病例组和对照组的父母亲一般情况、母亲孕期营养情况及环境因素暴露情况进行回顾性调查。调查问卷主要包括3个部分,①一般情况:母亲的民族、学历、职业、产前长期居住地址、怀孕次数、怀孕胎数、受孕方式等;②母亲孕期饮食情况:肉类、鱼虾、蛋类、豆制品、牛奶及蔬菜水果的摄入等;③孕期不良因素刺激情况:有无感冒、有无被动吸烟、孕期是否工作、工作强度、化妆、染发、房屋装修等。
1.4统计学方法
应用Empower Stats 2.13.0与R软件 2.12.0对数据进行统计学处理及分析。计数资料以例数和率表示,两组间比较采用χ2检验;对所有变量进行单因素分析,并将P<0.05的变量引入多因素条件Logistic回归分析,计算出优势比(OR)值及95%可信区间(95%CI),以P<0.05为差异有统计学意义。
2结果
2.1研究对象的一般情况
2017年8月23日至2019年8月23日西北妇女儿童医院产科出生的全部活产新生儿共52 791人,对筛查阳性者进行心脏超声检查,诊断为CHD有555例,发病率为10.51‰,对555例CHD的分析类型结果见表1。
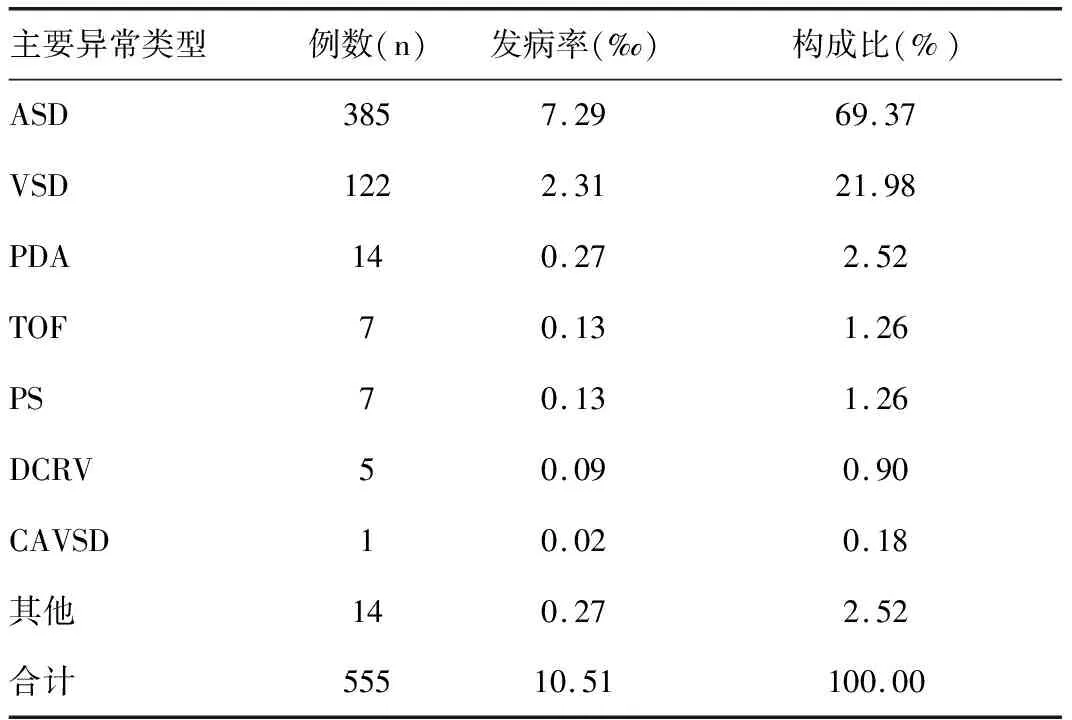
表1 心脏超声检查555例CHD患者的类型结果(N=52 791)
2.2先心病相关因素的单因素分析情况
两组在孕妇的基本情况及其孕早期的环境、饮食和生活习惯分布显示差异有统计学意义的因素有5个:母亲有自然流产史、孕早期感冒、孕早期被动吸烟、使用微波炉、工作强度紧张均为危险因素(均P<0.05)。单因素分析显示母亲孕早期感冒较无感冒者后代发生CHD的几率约高1.9倍;母亲孕早期被动吸烟较无被动吸烟者后代发生CHD的几率约高1.7倍。虽然病例组母亲的怀孕胎数和分娩次数与对照组比较差异均无统计学意义(均P>0.05),但多胎较单胎发生CHD的几率约高2.0倍,随着分娩次数增多发生CHD的几率升高,≥3次的分娩发生CHD的几率为1次分娩的约1.2倍。经常食用肉、虾、鱼、蛋类(OR=0.904)及豆类和牛奶(OR=0.907)为保护性因素,经常食用的人群较偶尔食用(OR=1.000)的人群后代发生CHD的几率可降低约10%[经常食用人群和偶尔食用人群相比,代发生CHD的几率减少(0.904-1)×100%]。具体情况见表2和表3。

表2 孕妇基本情况分析结果[n(%)]
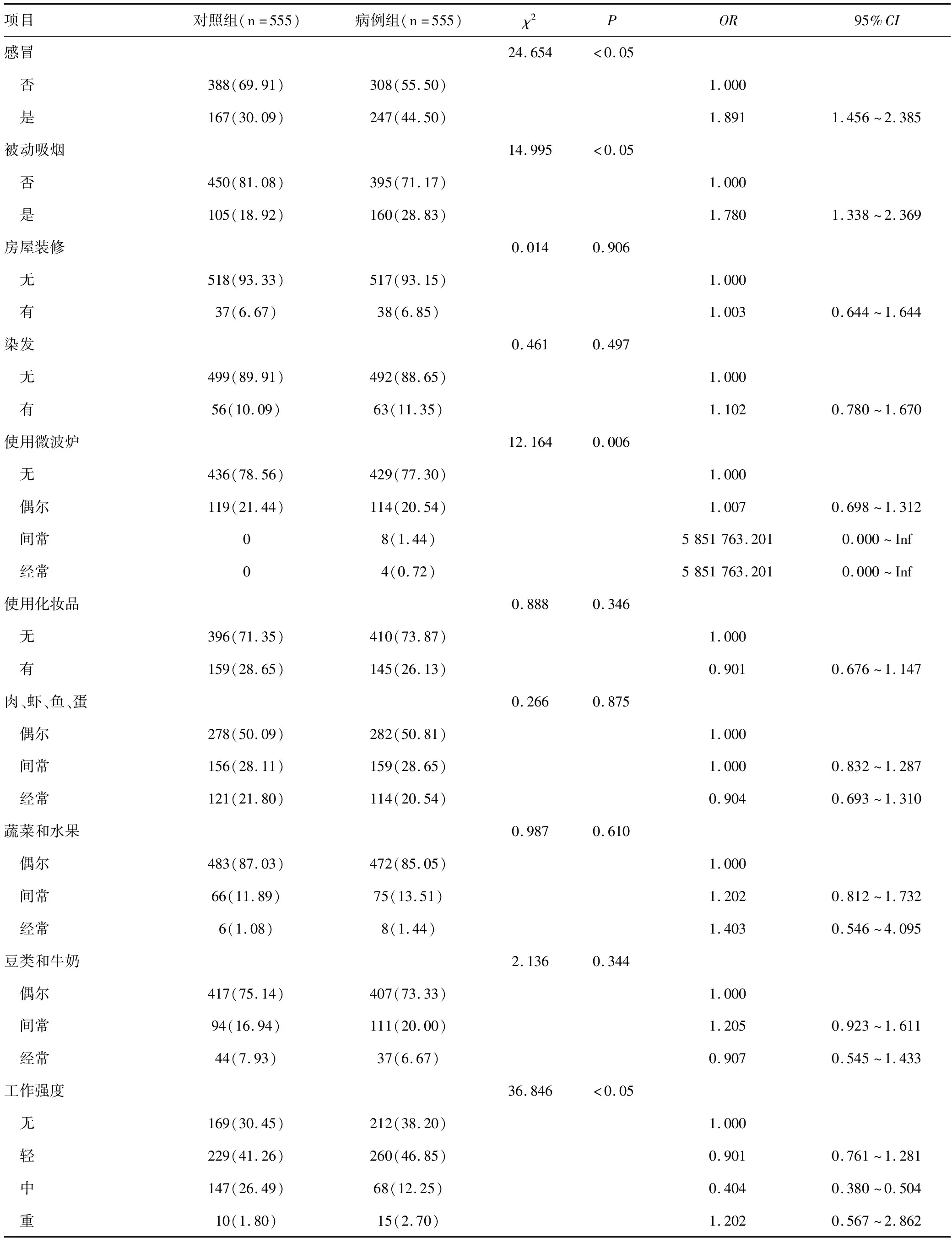
表3 孕妇在孕早期的环境、饮食及生活习惯分析结果[n(%)]
2.3先心病相关因素的多因素分析情况
将单因素分析结果中母亲有自然流产史、孕早期感冒、孕早期被动吸烟、使用微波炉、工作强度紧张5个可疑危险因素纳入多因素Logistic回归分析显示,母亲孕早期感冒、孕早期被动吸烟均为CHD的独立危险因素(均P<0.05),见表4。
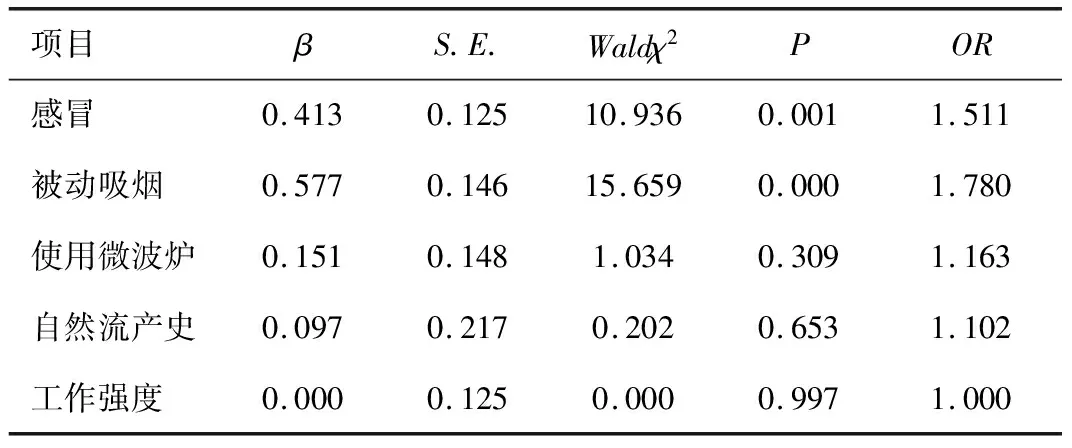
表4 CHD的多因素Logistic回归分析结果
3讨论
3.1先心病的发病率及构成比情况
有研究显示,CHD的发病率为6.8‰~9.3‰[6-7]。另有研究显示,新生儿CHD发病率为10.78%,其构成比第一位是VSD,第二位是PDA,第三位是ASD[8]。本研究中CHD发病率为10.51‰,处于国内平均水平,其中构成比第一位是ASD,第二位是VSD,第三位是PDA,分别为69.37%、21.98%、2.52%,与国内研究结果[9]基本一致。
3.2非遗传性危险因素对先心病的影响
CHD的发病是一个涉及多因素共同作用的复杂过程,目前的研究结果肯定了遗传因素、环境因素及多基因遗传与其有一定的关联性,尤其是确认了多基因遗传,即遗传因素与环境因素相互作用是CHD形成的原因[10]。以往研究表明,母体在孕期,特别是早孕期受到病毒感染、高温及服用部分药物、母亲肥胖、不良嗜好均会增加罹患CHD的风险[11-15]。也有学者注意到不同地域对CHD病种的分布有影响,张国明等[16]研究显示高原地区以简单CHD多见,复杂畸形CHD较少见,而平原地区复杂CHD相对较多。目前CHD的发病确切原因仍难以确定,但对于环境、生活方式因素可能对心脏胚胎发育的影响尚缺乏足够的认识。有研究认为孕早期是胎儿心血管发育的关键时期,孕妇在这一时期受到不良环境因素的影响易导致胎儿心脏缺陷畸形,罹患CHD[17]。
母亲孕早期感冒是子代发生CHD风险的诱导因素之一[18-19]。本研究结果也验证了这一结论,经多因素Logistic回归分析显示母亲孕早期感冒增加了后代罹患CHD的风险(P<0.05)。微生物在整个妊娠过程中,特别是在孕早期的原发感染,很容易通过不完善的胎盘屏障传递给胎儿,进而造成其心脏发育停滞,导致CHD的发生。本研究中病例组母亲孕早期感冒发生率显著高于对照组,差异有统计学意义(P<0.05),说明母亲孕早期感冒是子代发生CHD的危险因素之一。
在中国,母亲主动吸烟较为罕见,而男性中的吸烟流行率很高,如果其妻子怀孕,很大一部分妻子会接触二手烟。据估计,中国妇女接触环境烟草烟雾的范围占68.0%~71.6%[20]。在意大利进行的一项前瞻性病例对照研究(330对)显示,父亲吸烟的儿童患CHD的几率增加了110%(每天15支香烟)[21]。烟草中含有的尼古丁、CO等成分可刺激神经末梢释放儿茶酚胺,儿茶酚胺进而刺激子宫肌肉及血管收缩,导致子宫缺血,最终影响胎儿的生长发育。本研究显示,病例组在孕早期被动吸烟率高于对照组(χ2=14.995,P<0.05),与有关研究结果[22]一致。本研究还显示,孕早期被动吸烟人群较无被动吸烟人群后代罹患CHD的风险增加(OR=1.780,P<0.05)。
目前,CHD与辐射相关的研究较少。本研究单因素分析显示,病例组与对照组在使用微波炉分布方面比较差异有统计学意义(P<0.05),但CHD与辐射的关联性还需要利用较大规模前瞻性研究进一步探讨证实。
妇女怀孕期间使用外源性皮质类固醇会增加出生缺陷的风险(困扰与CHD)[23]。因此,孕期紧张、焦虑等情绪可能形成慢性应激反应。对应激暴露的反应可能增加皮质类固醇含量。有研究表明,在绵羊中,妊娠晚期的急性母体应激-肾上腺素受体介导的子宫血管收缩,使子宫血流量立即减少,导致胎儿心血管应激反应延长,胎儿儿茶酚增多释放,并向胎儿厌氧代谢转变,影响胎儿生长发育[24-25]。本研究显示,工作强度也是后代发生CHD的危险因素之一,工作强度越重,发生CHD的几率越高(P<0.05),这可能与随着工作强度增加,慢性心理社会压力也会相应的增加有关,与Zhu等[26]的研究结果一致。这强调了普遍筛查产妇心理困扰、综合产前心理健康支持和有针对性的早期认知行为干预的重要性。在这个高风险人群中,压力是一个潜在的可改变的风险因素。
3.3小结
本研究中,母亲自然流产史及使用微波炉中部分OR值过大,考虑与样本量小且分布不均有关。本研究中尚有一些局限性,①父母缺乏合作参与和理解偏差填写问卷错误。先天性异常儿童的父母对异常或不良的妊娠结局更敏感,因此可能夸大或高估在怀孕期间暴露的有害因素,甚至主观上建立了一种虚假的联系。②由于是回顾性研究,婴幼儿父母进行危险因素暴露调查问卷填写存在回忆偏倚,部分受访者对怀孕当时所服用的药物名称、剂量及时间不能精确回顾。尽管如此,但目前的研究结果也有助于医务人员为高危孕妇提供产前指导及预防相关疾病。

