基于行动研究法的胃肠肿瘤患者术后口渴护理干预
孙淑凤,朱永健,郑慧,于鲁欣,李苗苗
胃肠肿瘤术后因禁饮禁食、麻醉药物、机体消耗、术中插管等因素可致患者产生口渴感,尤其是术后6 h内口渴感尤为强烈[1]。相关调查显示,术后2 h轻度口渴患者占25%,中重度口渴患者占75%[2]。口渴尤其是中重度口渴不但引起患者生理上强烈不适,还能导致患者术后烦躁、焦虑等负性情绪,最终影响术后康复及满意度。《加速康复外科中国专家共识及路径管理指南(2018版)》[3]建议无胃肠动力障碍患者术前禁食6 h、禁饮2 h,术后尽快恢复正常饮食可缓解患者口渴。但大部分医院考虑胃肠手术患者术后安全,仍然执行传统的术后禁饮方案。相关研究采用湿润工具、刺激唾液腺分泌、刺激口咽部等干预措施缓解患者口渴[4-5],但仅限于单方面效果,缺乏综合护理干预措施。构建胃肠肿瘤患者术后口渴护理方案,规范临床实践,是解决患者术后口渴的方法之一。行动研究法是一种将研究与实践相结合的方法,需要通过多轮实践不断寻求、修正解决途径,持续提高研究效果[6]。本研究尝试采用行动研究法来规范胃肠肿瘤患者术后口渴护理干预策略,以提高患者术后舒适度和加快术后康复。
1 资料与方法
1.1一般资料 本研究经医院医学伦理委员会批准备案。纳入标准:①符合胃肠肿瘤诊断标准,行胃肠肿瘤切除术;②年龄≥18岁;③意识清楚,认知正常,有中文表达能力;④自愿参加本研究并签署知情同意书。排除标准:①生命体征不稳定;②有口腔疾患;③有痴呆、严重精神疾患。采取便利抽样法选取2019年3~4月我科收治的胃肠肿瘤手术患者99例为对照组,其中男54例,女45例;年龄35~68(53.5±12.6)岁。ASA分级:Ⅱ级52例,Ⅲ级47例。疾病类型:直肠癌30例,结肠癌26例,胃癌38例,胃间质瘤5例。手术时间123~168(138.3±12.7)min。选择2019年5~6月的96例为观察1组,参与第一阶段研究,其中男49例,女47例;年龄32~71(56.2±7.5)岁。ASA分级:Ⅱ级50例,Ⅲ级46例。疾病类型:直肠癌28例,结肠癌25例,胃癌39例,胃间质瘤4例。手术时间122~159(132.3±8.6) min。选择2019年7~8月的94例为观察2组,参与第二阶段研究,其中男50例,女44例;年龄35~70(54.2±9.3)岁。ASA分级:Ⅱ级52例,Ⅲ级42例。疾病类型:直肠癌32例,结肠癌26例,胃癌34例,胃间质瘤2例。手术时间126~172(136.2±9.7)min。三组性别、年龄、ASA分级、疾病类型、手术时间比较,差异无统计学意义(均P>0.05)。
1.2方法
1.2.1组建研究小组 研究小组成员8名,包括副主任护师1名,主管护师3名,主治医师1名(负责口渴治疗方案),护师3名。组长为护士长,负责研究设计、组织、指导,协调各项工作,参与反思、讨论及实践方案的修订;其他人员负责收集资料及实践行动。
1.2.2确定评价指标 ①术后2 h、6 h口渴发生率。采用数字评分表 (NRS)评估患者口渴程度[7]。该量表采用 0~10分制进行评分,0分表示无口渴,口唇湿润;1~3分表示轻度口渴,口唇略干,但可忍耐;4~6分表示中度口渴,口唇干燥;7~10分表示重度口渴,口渴难忍。分值越高表示口渴越严重。②术后2 h、6 h口腔舒适度。舒适:感觉舒适、清爽,能接受; 较舒适:口腔无异味,勉强接受;不舒适:口苦、口臭,不能接受[8]。采用 0~10分制进行评分,0分表示非常不舒适,10分表示非常舒适,分值越高表示口腔舒适度越高。
1.2.3确定研究方案并实施
以行动研究法为框架,首先对问题进行识别,分析并明确导致患者术后口渴的相关因素,通过计划-行动-观察-反思的2个循环过程,不断修正、完善实践,并验证口渴护理实践规范的临床使用效果。
1.2.3.1明确问题 2019年3~4月对我科收治的胃肠肿瘤手术患者100例进行术后2 h、6 h的口渴程度及口腔舒适度评估,因1例患者术后转入ICU,退出研究。本组患者中重度口渴发生率分别为75.76%与79.80%;口腔舒适度评分为(4.75±1.06)分与(4.36±1.25)分。小组成员通过查阅文献,与患者及家属进行沟通、访谈,通过头脑风暴法分析问题,对患者术后口渴原因进行汇总,根据80/20法则明确主要的问题,包括术前禁饮食时间过长、口腔湿润效果不佳、护理人员口渴认知及知识不足、健康宣教不充分等。
1.2.3.2制定计划及开展行动 研究小组针对主要问题,结合文献分析,制定并实施相对应的措施。①术前禁饮食时间。根据指南及相关证据,无胃肠动力障碍患者术前禁食6 h,禁饮2 h;术前2~3 h可服用碳水化合物饮品(不超过400 mL)[3,9];手术接台患者遵医嘱及时给予静脉补液。②术后口腔湿润方法改进。根据相关研究结果[4],指导患者家属术后定时按摩水泉穴及使用统一发放的无菌象鼻喷雾瓶(食品级材质)湿润口腔。③护理人员相关知识培训考核。每周五、六在科室微信学习群推送相关知识,包括围术期口渴现状、最新口渴干预研究成果、口渴评估量表的介绍、湿润工具选择、口渴管理策略,无菌象鼻喷雾瓶使用方法、水泉穴位按摩方法等,每周三、四晨会提问,季度理论考核涉及相关知识。④加强口渴相关知识宣教。重新修订本科室围术期纸质宣教材料,将术后口渴相关知识内容纳入;充分利用互联网平台,通过“317护”将围术期口渴相关知识推送给患者及家属。
1.2.3.3观察、反思、修正计划和实施 经过2个循环的观察、反思、计划、行动,进一步改进护理措施。选取2019年5~6月97例手术患者进入第一循环,1人因术后出血,退出研究。①观察、反思。5月有34例接台手术患者,其中27例患者除常规术日5:00口服300 mL碳水化合物外,手术前未再进饮任何清流质液体;14例患者术前静脉补液量不足。②修正计划和改进措施。针对接台手术时间难以确定,护士指导饮食时间不明确,联系计算机中心在科室床旁护理查房车安装嘉禾电子病历,护士随时查看手术进程便于指导患者;针对静脉补液不及时,联系管床医生术前1 d开手术当日补液医嘱,护士根据医嘱于手术当日及时补液。第二循环:①观察、反思。6月有31例接台手术患者,其中30例术前能够及时饮水及静脉补液;但术后口渴干预措施执行合格率仅10例。17例患者家属提出缓解口渴用具使用不方便,口咽部位口渴感无法改善;文字宣教不具体。②修正计划和改进措施。参考相关文献[10]结合科室实际情况,制定围术期患者口渴症状管理流程(见图1)并塑封放置于床旁护理查房车,便于护理人员及时评估及处理患者术后口渴程度。参阅资料对喷雾装置进行改进,并进一步改进吸管长度,以保证口渴湿润部位准确、充分;同时拍摄象鼻式喷雾瓶及水泉穴按摩视频推送于“317护”平台,便于患者及家属随时手机观看。对2019年7~8月收治的96例手术患者根据“围术期患者口渴症状管理流程”实施护理干预,2例因病情变化,退出研究。
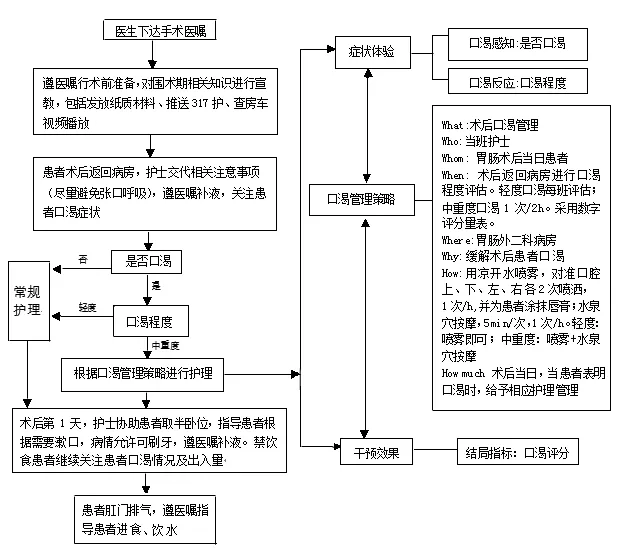
图1 围术期患者口渴症状管理流程
1.2.4评价方法 由责任护士统计患者术后2 h、6 h口渴程度及口腔舒适度。
1.2.5统计学方法 采用SPSS25.0软件分析数据,行单因素方差分析、秩和检验,检验水准α=0.05。
2 结果
2.1三组术后2 h、6 h口渴程度比较 见表1。

表1 三组术后2 h、6 h口渴程度比较 例
2.2三组术后2 h、6 h口腔舒适度得分比较 见表2。

表2 三组术后2 h、6 h口腔舒适度得分比较 分,
3 讨论
禁饮禁食是指围手术期患者不能经口进食任何固体及液体食物,旨在保证手术安全、促进患者康复。胃肠道肿瘤术后6 h内是全麻复苏期,在此期间大部分患者有强烈的口渴感[11-12]。任慧玲[13]对胃肠道术后口渴患者的访谈研究发现,绝大多数患者表现出无奈、焦虑及烦躁等不良情绪,同时伴随有口苦、口臭及口腔异物感,口腔舒适度降低。本研究借助于行动研究法,以解决问题为核心,首先调查临床实践中存在的问题,通过查阅文献、小组讨论等方式及时修订护理干预方案,反思过程呈螺旋循环,将理论与实践相结合,以评判性思维针对性解决临床问题。
本研究中第1阶段针对口渴问题提出相应的护理干预措施,完善了护理信息化系统,充分利用护理查房车,随时点击查阅当日所有患者手术进程,指导连台手术患者适时饮水;针对静脉补液不及时,联系管床医生术前1 d开手术当日补液医嘱,避免手术当日因液体不足或医嘱不及时,影响患者补液。此阶段患者口渴程度与口腔舒适度得到部分改善,术后2 h口渴程度低于对照组,口腔舒适度评分高于对照组,但差异无统计学意义;术后6 h比较,患者口渴程度缓解明显、舒适度显著提高,与对照组比较,差异有统计学意义(均P<0.01)。
本研究中第2阶段针对患者家属提出的普通喷雾瓶无法直接湿润口咽部问题,通过查阅文献、医护患互动,首先对湿润工具进行改进,改为象鼻喷雾瓶,以充分湿润口腔尤其是口咽部,同时改进吸管长度,使操作更加便捷。借助于“317护”网络平台,将喷雾瓶使用方法与水泉穴按摩视频推送给患者及家属,便于随时手机观看。同时建立了围术期口渴症状管理流程,对评估责任人、评估时机、干预时机、干预方式进行统一规范,护士执行及管理者督导均有据可依。经过2个阶段不断改进护理策略,研究结果示,观察2组术后2 h口渴程度、舒适度评分明显改善,但与对照组及观察1组比较,差异无统计学意义(均P>0.05);术后6 h患者口渴程度及舒适度评分与对照组及观察1组比较,差异有统计学意义(P<0.05,P<0.01)。说明基于行动研究法对手术患者术后口渴护理干预措施不断改进,可有效提高患者口腔舒适度。
4 小结
行动研究法遵循“计划-行动-观察-反思”的过程,护理人员根据临床问题进行观察、反思、修正计划和实施干预,且边行动边完善干预措施,并构建了术后口渴管理流程,使患者术后口渴与口腔舒适度得到明显改善。但本研究评价工具局限于对患者主观感受的评价,缺乏客观评价指标,如口腔湿润度与唾液量测定,今后需进一步完善,以客观评价研究效果。

