隔姜灸治疗虚寒型功能性腹泻的临床研究
刘红华,刘迈兰,钟 欢,刘 密,3,欧阳里知,曹佳男,常小荣*,谢 辉*
(1.湖南中医药大学针灸推拿学院,湖南 长沙410208;2.湖南中医药大学护理学院,湖南 长沙410208;3.浏阳市中医医院,湖南 浏阳410300;4.郴州市第一人民医院西院,湖南 郴州423000)
功能性腹泻(functional diarrhea, FD)是指排除肠道疾患以及肠道细菌、病毒或寄生虫感染等致病因素,且经检查未发现肠道器质性病变,持续或反复出现排便次数增多以及稀便或水样便,不伴有腹痛或腹胀等腹部不适症状的一种临床常见的胃肠道综合征[1-2]。 《金匮要略·呕吐秽下利病脉证治》:“下利清谷,里寒外热,汗出而厥者,通脉四逆汤主之”,指出虚寒下利的治疗当遵循温阳之法。《世医得效方》:“泄利不止,灸脐中,名神阙穴,五壮或七壮,艾炷如小箸头大,及关元穴三十壮”,指出治疗泄泻当施以灸法补之。 隔姜灸艾绒能温中驱寒, 生姜性温、味辛,归脾、胃、肺经,将艾柱燃于姜片上对穴位产生温热作用,通过经络传导于脏腑,艾灸、姜、穴位交互作用,以达温经散寒、扶正补虚之功,对虚寒、陷下、虚损等疾病具有独特疗效[3-5]。 本研究选择虚寒型功能性腹泻患者(包括脾胃虚弱型和肾阳虚衰型功能性腹泻)为研究对象,评估隔姜灸干预虚寒型FD 临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
虚寒型FD 病例来源于2014 年7 月至2015 年7 月湖南中医药大学第一附属医院针灸科与脾胃病科门诊患者,受试者在纳入观察之前均由本人签署知情同意书,研究方案通过了医院的伦理委员会审批。全部病例采用随机、平行、对照原则,把符合纳入标准的患者随机分为隔姜灸组与中药组,每组30例,中药组有3 例纳入后因工作原因未曾开展治疗,视为剔除病例,2 例疗程中自行退出,3 例自行中途更换治疗方法视为脱落病例;艾灸组2 例因外出参加学习、3 例无法接受艾条的味道仅治疗1次,视为脱落病例。 实际完成FD 患者47 例,其中隔姜灸组25 例,中药组22 例。 两组性别、年龄、病程比较差异均无统计学意义(P>0.05),具有可比性。见表1。
表1 两组性别、年龄、病程比较(±s)

表1 两组性别、年龄、病程比较(±s)
组别 n 性别/例男 女 年龄/岁 病程/月隔姜灸组中药组25 22 9 8 16 14 45.04±11.92 48.23±12.03 8.92±2.45 9.23±2.22
1.2 诊断标准
1.2.1 中医诊断标准 国家中医药管理局《中医病症诊断疗效标准》[6]慢性泄泻诊断标准:大便次数增多,每日3 次以上,便质稀溏或成水样便,大便量增加;症状持续1 d 以上;慢性久泻起病缓慢,病程较长,反复发作,时轻时重。
1.2.2 中医证候诊断标准 (1)脾胃虚弱型:主症包括大便时溏时泻,饮食稍有不慎即发或加重,舌质淡;次症包括食后腹胀,食欲不振,倦怠乏力,神疲懒言,苔薄白,脉细弱。 (2)肾阳虚衰型:主症包括晨起泄泻,大便清稀,或夹不消化食物,舌质淡胖,苔白;次症包括脐腹冷痛,喜暖喜按,形寒肢冷,腰膝酸软,脉沉细[7]。
1.2.3 西医诊断标准 参照《功能性胃肠病罗马Ⅲ诊断标准》[8]中功能性腹泻的诊断标准。诊断前症状出现至少6 个月,近3 个月至少75%的排便为不伴腹痛的松软(糊状)或水样便。 参照《中国腹泻病诊断治疗方案》[9]慢性腹泻病程在2 个月以上,慢性腹泻轻型病情为未出现脱水与中毒症状。
1.3 纳入与排除标准
1.3.1 纳入标准 (1)符合上述中医诊断标准,辨证属脾胃虚弱型或肾阳虚衰型;(2)符合西医诊断标准,属慢性腹泻轻型者;(3)年龄在20~70 岁;(4)电子纤维肠镜检查排除肠道器质性病变者;(5)施治部位无皮损、感染、疔肿、疱疹及瘢痕者;(6)签署知情同意书。
1.3.2 排除标准 (1)确诊为痢疾、霍乱,或者为全身性疾病、肠道感染与肠道器质性病变、寄生虫感染、药源性、恶性肿瘤、中毒、糖尿病以及甲亢等引起的腹泻;(2)合并严重心脑血管、造血系统、肝、肾、内分泌疾病,以及其他正在用药治疗且影响试验观察的腹泻以外的疾病;(3)妊娠或准备妊娠与哺乳期妇女;(4)病人不同意接受本方案治疗者。
1.4 治疗方法
1.4.1 隔姜灸组 (1)取穴,将穴位分为两个穴组:①神阙、天枢(双侧)、上巨虚(双侧);②脾俞(双侧)、大肠俞(双侧)。每日取1 个穴组,交替进行。(2)穴位定位:参照沈雪勇“新世纪第二版”全国高等中医药院校规划教材《经络腧穴学》[10]。 (3)隔姜灸操作:①将生姜洗净切片,直径2 cm,厚3 mm,针尖在姜片中心穿刺数孔;②将艾绒搓成直径l cm,高约1.5 cm的圆锥体(每个称之为一壮)数个备用(下称艾炷);③为避免姜片过热灼伤皮肤,可于上述穴位涂抹少量万花油,每个穴位放置一片生姜片,然后将艾炷置于生姜片上,点燃;当艾炷燃尽后易炷再燃;每穴灸5壮;④注意事项:观察患者感受,若患者感觉皮肤灼热疼痛不能耐受时,可将姜片提起片刻再灸或略微移动。 若姜片烧焦,则更换姜片再灸。
1.4.2 中药组 参苓白术散加干姜(人参20 g、白术20 g、茯苓20 g、山药20 g、莲子10 g、白扁豆15 g、薏苡仁10 g、砂仁10 g、桔梗10 g、炒甘草20 g、干姜10 g),每日1 剂,水煎服,300 mL,分早晚两次温服。
1.4.3 疗程 两组均连续观察2 个疗程,6 d 为1个疗程,疗程中间休息1 d。
1.5 疗效观察
1.5.1 疗效评定指标 (1)腹泻临床症状积分:参照国家中医药管理局《中药新药临床研究指导原则》[11]。(2)大便性状积分:根据1997 年《北欧肠胃病学杂志》Bristol 大便分类法,以分型计分,1 型对应1 分,2 型对应2 分,以此类推。 如一日多次排便,记录分数最大的一次。 上述指标于治疗前、入组7 d、入组14 d、随访第14 d 时各评测1 次。
1.5.2 疗效评价标准 参照国家药品监督管理局2002 年5 月《中药新药临床研究指导原则》及《腹泻病疗效判断标准的补充建议》[12]临床疗效判定标准。治愈:大便性状与次数恢复正常,全身症状、体征基本消失,积分减少≥95%;显效:大便性状与次数明显好转,全身症状、体征明显改善,积分减少≥70%;有效:大便性状与次数好转,全身症状、体征有所改善,积分减少≥30%;无效:大便性状与次数无好转,全身症状、体征均无明显改善,甚至加重,积分减少<30%。
疗效评分=(治疗前积分-治疗后积分)/治疗前积分×100%
愈显率=(治愈+显效)/患者例数×100%
有效率=(治愈+显效+有效)/患者例数×100%
1.5.3 安全性评估 详细记录研究过程中发生的与干预措施相关的不良反应,以及与不良反应相关的处理办法。
1.6 统计方法
所有临床资料数据由SPSS 19.0 建立编辑与统计分析。 计量资料以“±s”表示,组内治疗前后比较用配对样本t 检验;组间比较用独立样本t 检验;计数资料以率或构成比表示,采用χ2检验,等级资料采用秩和检验,以P<0.05 为差异具有统计学性意义。
2 结果
2.1 两组治疗后总体疗效评定
隔姜灸组愈显率为48.00%,中药组愈显率为22.72%,差异具有统计学意义(P<0.01);隔姜灸组与中药组总有效率分别为84.00%、72.73%,两组间总有效率比较,差异无统计学意义(P>0.05)。 见表2。

表2 两组治疗结束总体疗效比较(例)
2.2 两组腹泻临床症状积分比较
2.2.1 两组腹泻临床症状总积分比较 与治疗前比较,两组治疗第7 天、第14 天、治疗后第14 天随访两组腹泻临床症状总积分降低(P<0.01)。两组症状总积分组间比较显示,各时间点两组症状总积分组间比较,差异无统计学意义(P>0.05)。 见表3。
表3 两组治疗前后腹泻症状总积分的比较(±s)

表3 两组治疗前后腹泻症状总积分的比较(±s)
注:与治疗前比较,**P<0.01
组别隔姜灸组中药组n 25 22治疗前24.16±5.53 24.18±4.93治疗第7 天20.72±5.14**21.55±5.04**治疗第14 天16.84±5.31**18.73±4.88**治疗后第14 天18.50±5.09**19.13±5.01**
2.2.2 两组腹泻各症状积分比较 与治疗前比较,隔姜灸组治疗第7 天大便泄泻、肠鸣、嗳气、食欲不佳症状积分差异具有统计学意义(P<0.01); 中药组治疗第7 天,大便泄泻、肠鸣、倦怠乏力、形寒肢冷、神疲懒言症状差异具有统计学意义(P<0.05); 治疗第14 天、治疗后第14 天随访,两组大便泄泻、肠鸣、嗳气、食欲不佳、神疲懒言、形寒肢冷症状积分差异具有统计学意义(P<0.05)。治疗第7 天时,隔姜灸组在改善大便泄泻、肠鸣、嗳气、食欲不佳症状有优势,积分差值组间比较差异有统计学意义(P<0.05),中药组在改善倦怠乏力、神疲懒言、形寒肢冷症状有优势,积分差值组间比较差异有统计学意义(P<0.05);治疗第14 天时,隔姜灸组在改善大便泄泻、肠鸣、嗳气、食欲不佳症状有优势(P<0.05),中药组在改善神疲懒言、倦怠乏力、形寒肢冷症状有优势,积分差值组间比较差异有统计学意义(P<0.05);治疗后第14天随访时,隔姜灸组在改善患者大便泄泻、肠鸣症状具有优势, 积分差值组间比较差异有统计学意义(P<0.05);中药组在改善神疲懒言、倦怠乏力、形寒肢冷症状有优势,积分组间比较差异有统计学意义(P<0.05)。 见表4。
2.3 大便性状积分比较
两组治疗第7 天、第14 天、治疗后第14 天随访与治疗前比较,大便性状积分差异均有统计学意义(P<0.01),两组在各时间点比较,大便性状积分差异均无统计学意义(P>0.05)。 见表5。
2.4 安全性评估
艾灸组有2 例患者因艾条燃烧时艾灰脱落,烫伤局部皮肤组织,予以烫伤膏局部涂抹,约5 d 后恢复正常。
3 讨论
作为最常见的消化道功能性胃肠病之一,FD因其复发率高,病程漫长,患者反复就医,对日常生活带来很大困扰,严重影响生活质量。 虚寒型FD 患者由于脾胃虚弱或虚寒,阳气失于输布所致纳差、腹胀或脘腹冷痛、泛吐清水、大便溏泄、清稀等症,因此,治宜温法,扶阳助气以恢复脾运功能。 “温补之法,莫过于灸法”,明代医家李梴《医学入门》总结有“虚者,灸之使火气以助元阳也”。灸者,乃艾之火攻,能壮人阳气、扶正补虚。艾火持续燃烧,使温热之气由孔穴传达经络,十二经脉循环全身,直达五脏六腑,能温阳济阴,培补元气[13]。
表4 两组治疗前后各时间点各症状积分比较(±s)
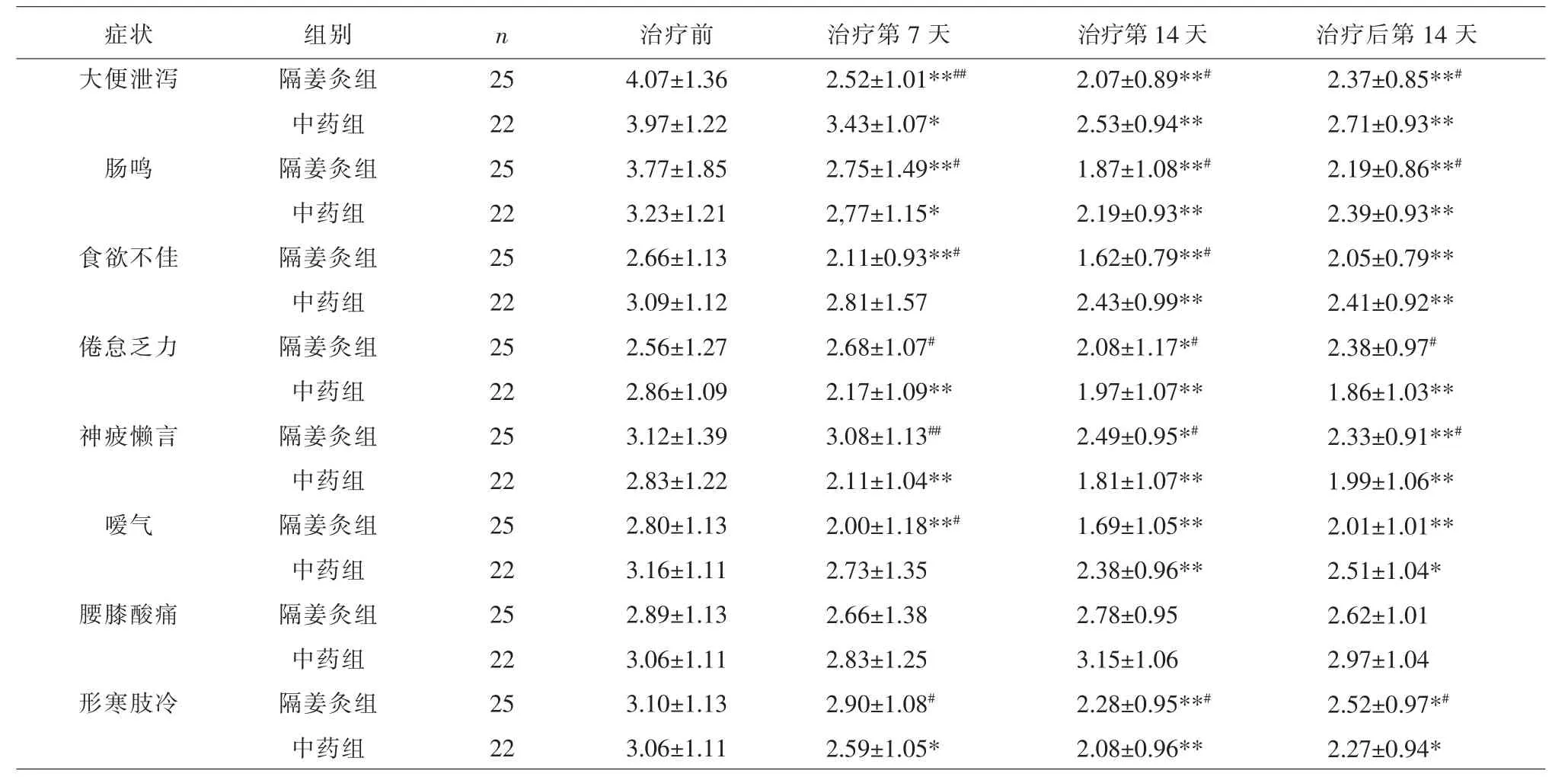
表4 两组治疗前后各时间点各症状积分比较(±s)
注:与治疗前比较,*P<0.05,**P<0.01;与中药组比较,#P<0.05,##P<0.01
?
隔姜灸利用生姜之温性与灸火之热力相结合,共同发挥温中散寒、健脾补肾之功效,同时相对直接灸而言火力较为温和,患者易于接受。 杨继洲《针灸大成》即有记载“灸法用生姜切片如钱厚,搭于舌上穴中,然后灸之。”张景岳所著《类经图翼》载有“单用生姜切薄片,放于痔痛处,用艾柱于姜上灸三壮,黄水即出,自消散矣”。 生姜中姜辣素以及挥发油成分经艾灸热力渗透至穴位中,两者相互作用,温经散寒、调和气血、健脾和中,使药力渗透入穴位深部,增强疗效以达到“以温达补”。隔姜灸有热辐射、光辐射等物理效应,其艾灸、生姜有效化学成分可渗透表皮组织并被机体吸收,达到治疗疾病的作用[14-16]。隔姜灸[17]可有效调节慢性腹泻患者免疫功能,抑制结肠组织炎症细胞渗出、降低炎性细胞因子含量,减轻炎症反应。
表5 两组大便性状积分的比较(±s)

表5 两组大便性状积分的比较(±s)
注:与治疗前比较,**P<0.01
组别隔姜灸组中药组n 25 22治疗前5.88±0.73 5.95±0.65治疗第7 天5.60±0.65**5.73±0.55**治疗第14 天5.00±0.65**5.27±0.55**治疗后第14 天5.10±0.75**5.17±0.49**
本课题组选取神阙、天枢、上巨虚、脾俞、大肠俞5 个穴位开展系统的临床病例研究。神阙为元神之门户,有回阳救逆、开窍苏厥之功效,该穴位于腹之中部,借助隔姜灸温热芳香之力能培补元气、温阳止泻。 天枢穴属足阳明胃经,主阳明脉气所发,为大肠募穴,具有温通阳气之功效,为治疗肠腑病症之要穴。上巨虚为大肠经下合穴,可治各种胃肠病症;脾俞穴为脾脏背俞穴,可益气健脾、调和气血,为治疗脾胃疾病之要穴;大肠俞理气、调和肠胃,外输大肠腑水湿之气。以上5 穴配伍,施以隔姜灸,佐以姜之辛、热之性,能温中散寒、补益脾胃,标本兼治,共奏温补元阳,固本止泻之功效。 参苓白术散首载于《太平惠民和剂局方》,此方能健脾益气、渗湿止泻,临床此方加减广泛应用于各类脾虚泄泻证,取得较好的临床疗效[18],优于单纯的西医治疗。本研究在参苓白术散方基础上再加干姜,干姜味辛,性热。 归脾、胃、心、肺经,具有温中回阳之功效,与人参、白术、甘草合为理中汤,温中祛寒,补气健脾,诸症自除。 选取神阙、天枢、上巨虚、脾俞、大肠俞5个穴位开展系统的临床病例研究,结果表明:(1)隔姜灸组与中药组两种治疗方法对虚寒型功能性腹泻皆有效,两组总体疗效相当;(2)隔姜灸组与中药组均能改善虚寒型FD 患者的腹泻常见临床症状总积分与大便性状积分,两组疗效相当;(3)隔姜灸组在改善虚寒型FD 患者大便泄泻、肠鸣、食欲不佳、嗳气等临床症状具有一定优势,愈显率高,起效更快;中药组在改善虚寒型FD 患者倦怠乏力、神疲懒言、形寒肢冷等临床症状具有一定优势。
本课题研究结果发现,虽然治疗结束隔姜灸组与中药组总体疗效相当,但是干预一周时,隔姜灸组大便泄泻、肠鸣、嗳气、食欲不佳等胃肠道运动异常的症状明显改善,在改善患者主症的起效时间上有着显著优势,随着治疗时间延长,逐渐体现对整体功能状态也就是主症之外的兼症的调节作用,这也说明隔姜灸在腹部与背部相应腧穴进行艾灸时起效顺序是局部再到整体。相反地,中药组在改善倦怠乏力、神疲懒言、形寒肢冷等整体症状从治疗第7 天便体现优势,随后逐步体现为对胃肠运动功能的调整,说明中药起效顺序是先整体后局部。随访结果表明两种干预方法最终疗效并无显著差异,可能与FD临床特点相关,因此,进一步优化FD 的治疗手段或多手段结合可能更为重要,中药组和隔姜灸组结合是否既能快速改善目标症状,同时也能同步调节整体状态,局部与整体效应的相互配合是否能进一步提升临床疗效也值得进一步探索。
综合以上结果,本研究认为隔姜灸能够温补中阳、益气健脾和胃,可以有效改善脾胃虚寒临床症状,具有“以温达补”效应,对中医辨证属于虚寒型的FD疗效确切、稳定且远期疗效佳,操作简、便、效、廉,无依赖性,无口服药之苦,患者依从性较高,故可作为治疗虚寒型FD 的优选疗法。

