临床护士对心电监护仪报警体验的质性研究
杨雪柯 王颖 郭晓贝 鲁志卉
(华中科技大学同济医学院附属同济医院,湖北 武汉 430030)
心电监护仪作为最常见的医疗监护仪器,能够实时、动态监测患者的心电波形、血压、脉搏等生理指标。当某一生理指标超过正常范围,心电监护仪报警可以提醒医务人员迅速采取措施。但心电监护仪报警也存在着敏感性高、特异性低等缺点[1]。过多的误报警不仅不能保护患者,反而降低了护士对报警的敏感性,削弱其判断和处理能力,甚至延误患者的最佳救治时机。美国急救护理研究所(Emergency care research institude,ECRI)把报警危害列为2014年10大健康技术危害的第1位[2]。“加强医学装备及信息系统安全管理”也被列入2017版的“中国患者安全十大目标”。目前国外学者对于心电监护报警的研究侧重于应对策略的提出[3]以及监护仪器的管理[4],国内研究的样本量相对较少,观察时间相对较短,且多为回顾性研究[5]。本研究采用描述性现象学的方法,旨在探索护士对心电监护仪报警的心理体验,发现临床心电监护仪报警存在的问题,为采取针对性的干预措施提供依据,进而改善心电监护仪报警现状,保障患者安全。
1 对象与方法
1.1一般资料 采取便利抽样方法,根据访谈对象的科室、职称、学历等一般资料特征,运用最大差异抽样策略,于2018年2月选取我院12名护士为访谈对象。纳入标准:(1)从事临床工作的注册执业护士。(2)临床一线责任护士。(3)入职满2年者。(4)自愿参加本研究者。排除标准:未完成访谈者。样本量以不再产生新的主题为标准,即资料达到饱和。本研究共访谈12名护士,编号N1~N12。其中女性7名,男性5名,年龄23~38岁,工作时间2~20年。文化程度:本科10名,硕士研究生2名。职称:护士1名,护师9名,主管护师2名。访谈对象的一般资料,见表1。

表1 访谈对象一般资料
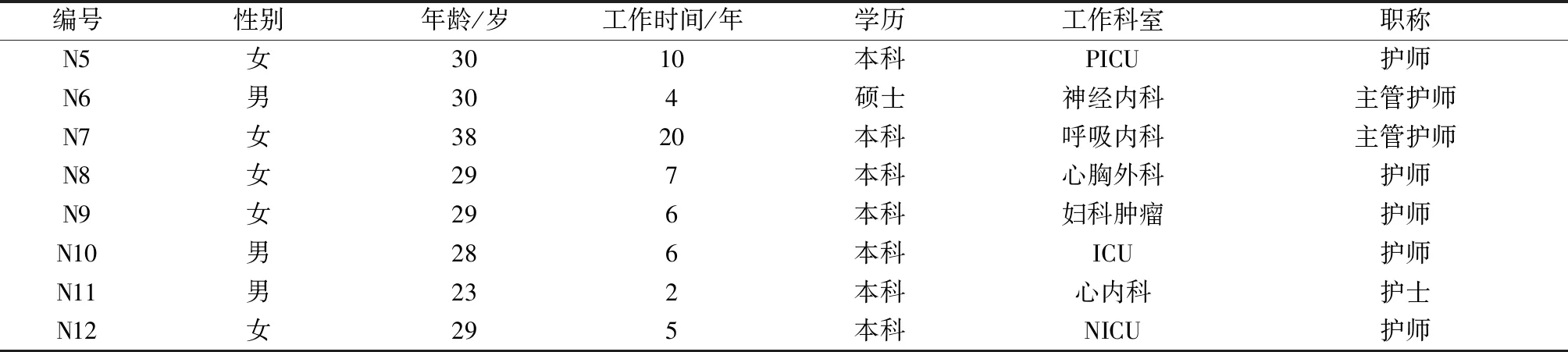
续表1 访谈对象一般资料
1.2方法
1.2.1资料收集 采用现象学研究方法,运用半结构式深入访谈。由研究者根据研究目的及文献检索结果设计访谈提纲,对2名临床一线护士进行预访谈,调整访谈提纲和内容,预访谈结果不纳入正式访谈结果。访谈提纲如下:(1)临床上使用心电监护仪之前,您会做哪些准备工作?(2)您认为心电监护仪报警对临床工作有哪些影响(利与弊)?(3)您对心电监护仪报警的认识(报警和错误报警的频率;哪些患者易出现误报警;哪类报警易出现错误报警)?(4)您在临床工作中如何处理报警(优先处理和不处理哪些报警)?访谈地点以被访谈者方便为原则,保证访谈内容匿名且绝对保密。每次访谈时间控制在20~40 min为宜。为确保资料的完整性,访谈过程将进行全程录音,边仔细倾听,边观察受访者的表情和语气,做好记录,访谈结束及时向受访者反馈,询问是否有补充内容。
1.2.2资料分析与整理 每次访谈结束后24 h内将录音内容转录为文字,标注受访者的非语言行为。及时将访谈稿回馈给受访者,以便核对资料的真实性,采用Colaizzi 7步分析法分析资料[6],具体如下:(1)详细记录、仔细阅读所有的访谈资料。(2)提取与研究现象相吻合的陈述。(3)从有意义的陈述中归纳提炼。(4)寻找有意义的共同特征或概念,形成主题、主题群及范畴。(5)将主题与研究现象联系并进行完整的叙述。(6)整合所得结果,详细描述研究现象,陈述构成该现象的本质结构。(7)将所得结果反馈给研究对象,请其确认,以提高研究的效度。
2 结果
2.1主题1:心电监护仪报警的发生 准确性,也叫准确度,指某一事件的准确程度。准确的报警,可以确切地反应患者的病情变化。但是心电监护仪报警普遍存在着敏感性高、特异性低的问题。误报警不仅会产生环境噪音,也会影响护士的工作。N1:“清楚的病人觉得电极片贴在身上不舒服,会把探头取下来,或翻身时把电极片扯到,都会报警。” N2:“病人进入病房时,没有时间调节所有参数,心率、呼吸、动脉压、收缩压、舒张压、平均动脉压……(摇头),还有体温的两个探头,报警很多,但是真正有用的却很少。”N4:“插管的病人没有自主呼吸,但有时候也会报‘窒息’。”N5:“心率观察的比较多,血氧饱和度次之,呼吸比较少,如果呼吸停止,心率肯定会降下来,血氧饱和度也会下降,儿童有时候是腹式呼吸,大一点又是胸式呼吸,电极片贴的位置也会有影响。”
2.2主题2:心电监护仪报警的识别 当发生报警时,最重要的就是护士对报警的反应速度和处理速度。但是报警频率高、报警种类多、护士工作繁忙、环境噪音和距离远等原因均可能会导致护士对报警识别困难,降低护士对报警的应答速度。N7:“当我不在病人床旁时,此时的报警,不一定能听到,白天家属多,离护士站也远,即使听到了,也不确定是不是我分管的病人发生报警,所以不会立刻处理。”N10:“不同程度的心电监护仪报警,报警的声音和颜色不一样,紧急报警是红色,声音很急促,黄色报警就很缓和,但是心电监护不都是相同的,声音是有差别的,如果用监护的患者多,不能立刻识别需要紧急处理的报警。”N11:“病情重的病人,用的仪器多,有呼吸机、血透机、输液泵、注射泵,当发生报警时,我需要时间去想哪个仪器发生了报警,然后再去处理。”
2.3主题3:误报警的影响
2.3.1对工作干扰 心电监护仪可以持续监测患者的生命体征,提醒护士患者的病情变化,极大方便了护士的工作。但是心电监护仪监测指标多,报警的发生频率高,也给护士带来工作上的干扰。处理错误报警不仅占用护士大量工作时间,也会中断正在进行的护理流程。N8:“有时候报警,是因为电极片掉了或者夹子有干扰,如果总是处理这种报警,我觉得没有实际意义。”N11:“血氧饱和度夹子没有夹好,报警就响了,处理无效报警会浪费时间,增加我的工作量。”N4:“报警是一个警示音,特别刺耳,在护理或治疗病人时,有时要停止目前的工作,去处理报警。”
2.3.2对心理干扰 大量的误报警不仅对护士的工作造成干扰,对其心理状态也产生了极大的影响。首先大量的报警作为环境噪音,会影响护士心理状态,更让人担忧的是,长期大量的错误报警会使护士对报警的信任感下降,对报警的反应速度变慢,产生报警疲劳。N1:“长时间在这种环境下,可能会对心情有影响。”N6:“如果报警范围设置不合理的话,就会频繁报警,声音很吵。”N2:“不仅是心电监护,还有呼吸机、输液泵,报警有红色报警和黄色报警,有时候不会及时去处理黄色报警,特别是呼吸,活动一下,干扰很大,但是又不能把报警取消,很难解决这个问题。”N10:“心电监护仪报警是我工作中时刻存在的一部分,负面影响的话,我觉得还好,可能是我习惯了。”
3 讨论
3.1制定心电监护仪管理规范,提高报警准确性 在给患者使用心电监护仪之前,告知患者使用心电监护的原因、目的和注意事项,可以提高患者的依从性,进而减少因患者不配合而发生的报警。其次,在患者首次使用心电监护仪和护士接班之后,应用标准化的心电监测护理流程(Cardiac monitor care process,CMCP),可以减少电极脱落或通路中断引起的报警。Sendelbach等[7]采用的报警管理措施包括每日更换电极、进行标准化皮肤准备,并且使用一次性心电监护连接线。标准化护理流程有利于规范护士的操作,避免不必要报警。最后,对报警参数进行个体化设置,可以提高报警的准确性。心电监护仪上有多个监测指标,护士要根据患者的病情,确定需要重点观察的指标,有针对性地进行监测,并非把所有的监测指标都打开。例如对于未吸氧的急性呼吸道疾病患儿,不需进行血氧饱和度的持续监测[8]。张宝娥[9]通过分析本科室的报警资料,制定了一系列的干预措施,其中包括关闭体温、呼吸、平均动脉压、中心静脉压、呼气末二氧化碳分压等非危险报警或波动不太大的参数。实施干预后,干预组的误报警率与对照组相比,差异有统计学意义。没有针对性的监测,不仅不能准确反映患者的病情变化,反而增加环境噪音,同时处理报警也会干扰护士的正常工作。Sendelbach等[7]采用的报警管理措施中也指出要删除重复报警(指心率过快和心动过速两个报警只设置其中的一个),并个性化设置报警。个性化设置可以减少错误报警,但是各科室的疾病特点千差万别,患者病情的轻重程度不一。因此,需要结合科室要求及患者的年龄和病情,合理设置阈值范围。
3.2改进仪器报警装置,提高报警识别有效性 建议不同厂家统一报警信号,嵌入智能化报警程序,改进仪器报警装置。目前,各类医疗设备广泛用于临床,截止2011年至少有40种类型的报警,但是护士仅能有效分辨5~7种仪器报警[10]。因此,建议不同的心电监护仪厂家统一心电监护仪器报警声音,以便和其他的医疗设备区分,使护士快速识别报警声音。此外,利用颜色差异、符号标识和文字提示有利于区分报警级别,如红色报警表示紧急报警,黄色报警表示非紧急报警,星号数量代表病情报警紧急程度,感叹号代表仪器设备报警。在噪音分贝高、设备仪器应用多的科室环境下,报警声音并不能引起护士的注意,采用视觉和听觉相结合的报警系统,更有利于护士对报警的识别。此外,智能化报警也可以提高护士对报警的识别速度。约翰霍普金斯医院[4]采用报警集成系统,将报警信号传至护士寻呼机上,非危急报警信号持续60s以上才会被传到寻呼机上,大约90%的报警会在60 s内自动校正。智能化报警可以实现对心电监护报警的远程感知,极大提高报警的准确性以及护士对报警的应答速度。2007年,英国国家卫生医疗质量标准署(National institude for health and clinical excellence,NICE)建议[11],采用多参数或集合加权评分的生理跟踪和触发系统(Track and trigger system,TTS),进行病情的监测。单一指标监测报警具有很大的偶然性,会发生大量错误报警。当患者的病情发生变化时,往往会出现多个指标的异常,当≥2个的异常指标共同诱发报警,其准确性大大增加。中央报警监测系统、机器学习模型等[4]智能化的方法都有利于护士更好地接收报警信号,处理报警信息。
3.3强化教育与培训,提高护士报警应答能力 加强对护士心电监护知识的培训,分析护士应答速度较慢的原因,强化护士对报警的应答和操作培训。大多数访谈者表示,对于心电监护的知识掌握和使用方法,多来自于临床带教老师的传授,并且只了解简单的使用方法和参数设置。加强护士对心电监护仪知识和操作的规范化培训,可以有效减少错误报警。护士需要进一步了解心电监护仪使用的目的、适应症、注意事项和停用心电监护仪的标准,熟悉心电监护仪各项指标的意义,适当取消不必要的报警参数,清楚阈值设置标准、必须处于开放状态的指标以及音量大小的设置等[5]。对心电监护仪的继续教育应列入科室业务学习,定期进行知识培训和床旁操作演示,并加强日常落实情况的督查,将培训内容真正应用于临床实践,以减少错误报警,改善报警现状。Bitan等[12]的研究表明,如果护士认为报警的可信度是10%,他们的反应率大约也是10%。因此,加强护士对报警的应答和处理培训,提高护士对报警的应答速度和处理能力,可以有效避免报警疲劳。护理管理者应将报警应答处理纳入护理查房专题培训,对已发生的报警不良事件进行根因分析,采用案例导入式和情景模拟教学法对护士开展专题学习讨论,强化护士对报警的重视程度,提高护士对报警的应答速度。
综上所述,本研究对护士进行深入访谈,从护士的角度,了解其对心电监护仪报警的体验,分析心电监护仪报警的现状及其影响因素。护士、患者、仪器和护理流程等因素中的一个或多个均可能会导致报警问题的发生。因此,护理管理者应全面分析本科室心电监护仪报警存在的问题及原因,制定有针对性的干预措施,实现有效识别并快速处理报警。制定心电监护仪使用制度和护理流程以提高报警准确性,改进仪器装置以明确报警信息,强化教育培训,通过多学科合作,实现心电监护仪报警系统的准确高效,保障患者安全。

