对照研究不同子宫切除术治疗子宫肌瘤的临床效果及对卵巢功能的影响
陈淳渊,刘红英,林珍珍
惠州市第三人民医院妇产科,广东 惠州 516002
子宫肌瘤是女性生较为常见的肿瘤,瘤主要由子宫平滑肌细胞增生而形成,发病率比较高,不仅会影响女性的健康状况,还会威胁女性的生命安全[1]。子宫肌瘤的治疗方法主要依据年龄,症状,肌瘤部位,生长速度,数目及患者意愿等进行制订。而手术治疗作为子宫肌瘤的主要治疗手段,临床最常见的子宫全切除术和次全子宫切除术是子宫切除术的两种具体形式,受到以上等因素的影响,在选择手术方式时应该谨慎[2]。本研究针对惠州市第三人民医院收治的90例子宫肌瘤患者,以随机分组对照的形式,通过观察两组的手术时间、术中出血量、术后肛门排气恢复时间,住院时间长短及卵巢功能,探讨全子宫切除术和次全子宫切除术治疗的效果。
1 资料与方法
1.1 一般资料
随机选取惠州市第三人民医院2015年1月—2018年2月收治的子宫肌瘤患者共90例,依据随机表法分为两组(对照组与观察组),每组各45例。纳入标准:(1)均符合《妇产科学》[3]关于子宫肌瘤的诊断标准;(2)均经B超、宫腔镜等检查确诊和术后病理证实;(3)对本次研究知情并签署知情同意书;(4)经医院伦理委员会批准。排除标准:(1)合并其它恶性肿瘤;(2)合并心、肝、肾等器质功能严重障碍;(3)合并凝血功能障碍;(4)宫颈、子宫内膜恶性病变。对照组:年龄36~64岁,平均年龄(48.13±2.37)岁;病程0.3~3年,平均病程(1.25±0.31)年;单发肌瘤31例,多发肌瘤14例。观察组:年龄34~62岁,平均年龄(47.86±2.45)岁;病程0.4~3年,平均病程(1.27±0.36)年;单发肌瘤33例,多发肌瘤12例。两组一般基线资料差异无统计学意义(P>0.05),具有可比性。
1.2 方法
对照组采用全子宫切除术:术者向着“宫角→卵巢韧带下方”角度牵引,通过组织钳提起圆韧带,于距离子宫附着点大概3 cm的位置将其切断,贯穿缝合并结扎远端侧,处理附区。切开膀胱腹膜并将其折返,推开膀胱,分离扩韧带后叶,切开阴道前壁,后切除子宫。
观察组采用次全子宫切除术,各项术前准备工作、手术体位、麻醉方式以及至使用组织钳提起圆韧带为止,操作均同对照组。在折返子宫前腹膜后,将子宫直接翻出,缝扎双侧输卵管。切除子宫体,向下楔形切除峡部。
1.3 观察指标
1.3.1 临床效果:记录两组各项临床效果指标,包括手术时间、术中出血量、术后肛门排气恢复时间以及住院时间。
1.3.2 卵巢功能:于术前和术后3个月,清晨空腹状态下抽取患者静脉血5 m l,抗凝并离心处理,采用ELISA法检测血清中卵泡刺激素(FSH)、促黄体生成激素(LH)、雌二醇(E2)。行腹部超声检查,对双侧卵巢大小、形态等进行观察,测量窦卵泡计数(AFC)。
1.4 统计学方法
数据采用SPSS 24.0软件进行统计分析,计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料以例数和百分比(%)表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组临床治疗指标的比较
在手术时间、术中出血量、术后肛门排气恢复时间、住院时间天数方面,观察组均明显优于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组临床治疗指标的比较(±s)
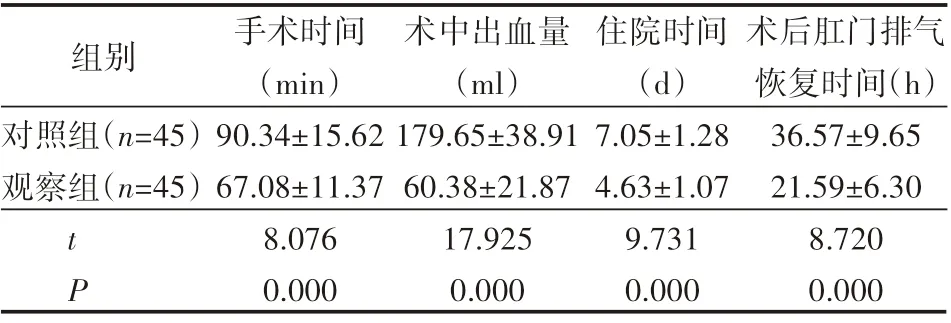
表1 两组临床治疗指标的比较(±s)
组别对照组(n=45)观察组(n=45)tP手术时间(min)90.34±15.62 67.08±11.37 8.076 0.000术中出血量(m l)179.65±38.91 60.38±21.87 17.925 0.000住院时间(d)7.05±1.28 4.63±1.07 9.731 0.000术后肛门排气恢复时间(h)36.57±9.65 21.59±6.30 8.720 0.000
2.2 两组卵巢功能指标的比较
在FSH、E2、LH、AFC卵巢功能指标方面,对照组和观察组术前比较差异无统计学意义(P>0.05),术后3个月观察组均优于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组卵巢功能指标的比较(±s)

表2 两组卵巢功能指标的比较(±s)
组别对照组(n=45)观察组(n=45)FSH(m IU/m l) E2(pg/m l) LH(m IU/m l) AFC(个)tP术前8.65±1.78 8.70±1.69 0.137 0.892 3月后15.76±3.25 18.64±4.12 3.682 0.000术前128.63±35.41 129.07±34.85 0.059 0.953 3月后151.03±39.27 168.95±41.26 2.110 0.038术前7.23±1.27 7.19±1.45 0.139 0.890 3月后10.56±2.36 12.89±3.71 3.555 0.001术前10.86±2.41 10.82±2.45 0.078 0.938 3月后6.28±1.31 8.09±1.56 5.960 0.000
3 讨论
子宫肌瘤属于良性肿瘤,患者会出现典型的临床症状或表现,如异常子宫出血、腹部疼痛等,一旦肌瘤过大,会对膀胱和肠道造成压迫,治疗不及时或控制效果不理想,甚至部分可能出现癌变,进而对患者的生命安全构成更大的威胁[4]。
子宫肌瘤的治疗中手术治疗以子宫切除术为主。对患者的生于能力、卵巢内分泌功能等造成严重影响,在选择子宫切除术时(选择全子宫切除术还是次全子宫切除术)需要根据患者的实际情况和对生育的需求状况进行[5]。其中全切术的优点是可以全部完整地切除病变子宫,无宫颈残端癌之忧。缺点是术中并发症如出血、邻近器官损伤等发生率高,可引起卵巢功能早衰及早衰相关的并发症,破坏了盆底的完整性,性生活可能受到影响。次全子宫切除术适合于患者年龄小于40岁,且宫颈光滑、宫颈涂片无异常的患者,尤其是合并慢性盆腔炎者。采用此术式手术简单,危险性小,阴道保持术前状态。其缺点是遗留下的富颈残端仍有发生癌瘤的机会。
本研究表明,全子宫切除术对卵巢功能的影响比较大,次全子宫切除术相较于全子宫切除术,子宫切除的体积更小,对卵巢功能造成的影响更小[6],研究结果显示,同对照组相比较,在各手术治疗指标和各卵巢功能指标方面,观察组均更优,说明了次全子宫切除术具有手术间短、出血少、术后恢复快、减少住院天数等优点,对患者造成的创伤小,对卵巢功能的影响更小,临床根据患者具体情况酌情考虑次全子宫切除术的应用价值。

