抗新型冠状病毒肺炎药物神经系统反应的药学监护
邓志芳 高雯琪 肖 晗 刘 珏 邓艾平
(1.华中科技大学 同济医学院附属武汉市中心医院 药学部,湖北 武汉 430022;2.华中科技大学 同济医学院附属武汉儿童医院 妇女儿童健康研究所,湖北 武汉 430015)
自2019年12月新型冠状病毒肺炎(corona virus disease 2019,COVID-19)爆发以来,疫情在国内外迅速蔓延,受到全世界的广泛关注。截至5月6日24时,全国31个省(自治区、直辖市)和新疆生产建设兵团报告累计确诊病例84 409例[1]。根据武汉市各医院的临床资料证据及《新型冠状病毒肺炎诊疗方案(试行第七版)》[2-3],COVID-19的一般症状为发热、干咳,呼吸窘迫也是患者的主要症状之一,半数以上患者需要重症监护。截至2020年4月,北京地区重症监护患者中46%~65%在短时间内病情恶化导致呼吸衰竭甚至死亡,其中11.1%高流量氧疗,41.7%无创通气,42.7%有创通气[4]。这些数据表明大部分重症监护的患者不能进行自主呼吸,推测COVID-19的病理特征不仅仅局限于呼吸道的变化,可能对中枢神经系统产生影响[5]。北京地坛医院在3月4日发现1例56岁患者脑脊液中含有COVID-19的基因序列,证实了COVID-19对神经系统的侵入[6]。我院作为最早收治COVID-19患者的定点诊治医院之一,除呼吸衰竭外,在诊疗的过程中发现部分患者具有焦虑、抑郁倾向,甚至合并精神类疾病。因此,积极防治COVID-19相关的神经系统症状对患者的生存率至关重要。现从COVID-19患者推荐的药物和神经精神类药物的治疗和相互作用方面进行阐述。
1 COVID-19侵入神经系统的可能潜在机制和途径
尽管COVID-19的基因特征与SARS-CoV和MERS-CoV有明显的区别,但是仍有高度同源的基因序列[7],其发病机制与SARS-CoV和MERS-CoV所致肺炎的发病机制相似,且COVID-19进入人体宿主细胞后的受体与SARS-CoV相同[8-10]。SARS-CoV进入宿主细胞主要是通过血管紧张素转化酶2(angiotensin-converting enzyme 2,ACE2)调节的,该受体广泛分布于人的气道上皮细胞、肺实质、血管内皮细胞、肾脏细胞和小肠细胞[11-13]。MERS-CoV进入宿主细胞主要通过二肽基肽酶4(dipeptidyl peptidase,DPP4)实现,该酶主要存在于下呼吸道、肾脏、小肠、肝脏和免疫系统细胞中[14-15]。但是,仅仅有ACE2和DPP4的参与并不足以使宿主细胞感染,还需要有病毒进入神经系统的途径。有研究发现,血源性途径和淋巴途径并不是冠状病毒侵入神经系统的主要途径[16]。冠状病毒可能首先入侵周围神经系统末端,然后通过突触连接进入中枢神经系统,跨突触迁移是其中一种方式[17-19]。
2 COVID-19患者的用药监护
2.1 抗病毒药物的神经系统相关风险
根据我国一份关于COVID-19住院患者的神经系统表现报告,在214名患者中36.4%有多种神经系统表现,且年龄较大的重症患者发病较多,主要表现为急性脑血管病、意识障碍和肌肉损伤[20]。由此可见,在COVID-19患者治疗过程中,应密切关注患者的神经系统表现。α-干扰素、洛匹那韦/利托那韦、利巴韦林、磷酸氯喹和阿比多尔均有不同程度的神经系统不良反应(表 1)。其中阿比多尔的不良反应最少、最轻。磷酸氯喹的神经系统不良反应最多且较重,在对重症的COVID-19患者应用时应密切监测相关指征,减少患者的死亡风险。

表1 治疗COVID-19抗病毒药物的用药风险及监护意见
2.2 其他相关药物的神经系统相关风险
随着疾病的发生发展,COVID-19患者会出现细菌感染和多种细胞因子介导的“炎症瀑布”,危重患者因机体代偿性抗炎反应能力降低以及代谢功能紊乱而引发炎症反应综合征,因此抗生素、激素及相关的中成药注射剂也会应用到临床进行对症治疗。这些药物中不乏对神经系统产生副作用的情况,表2中列出了这些药物的用药风险及监护意见。
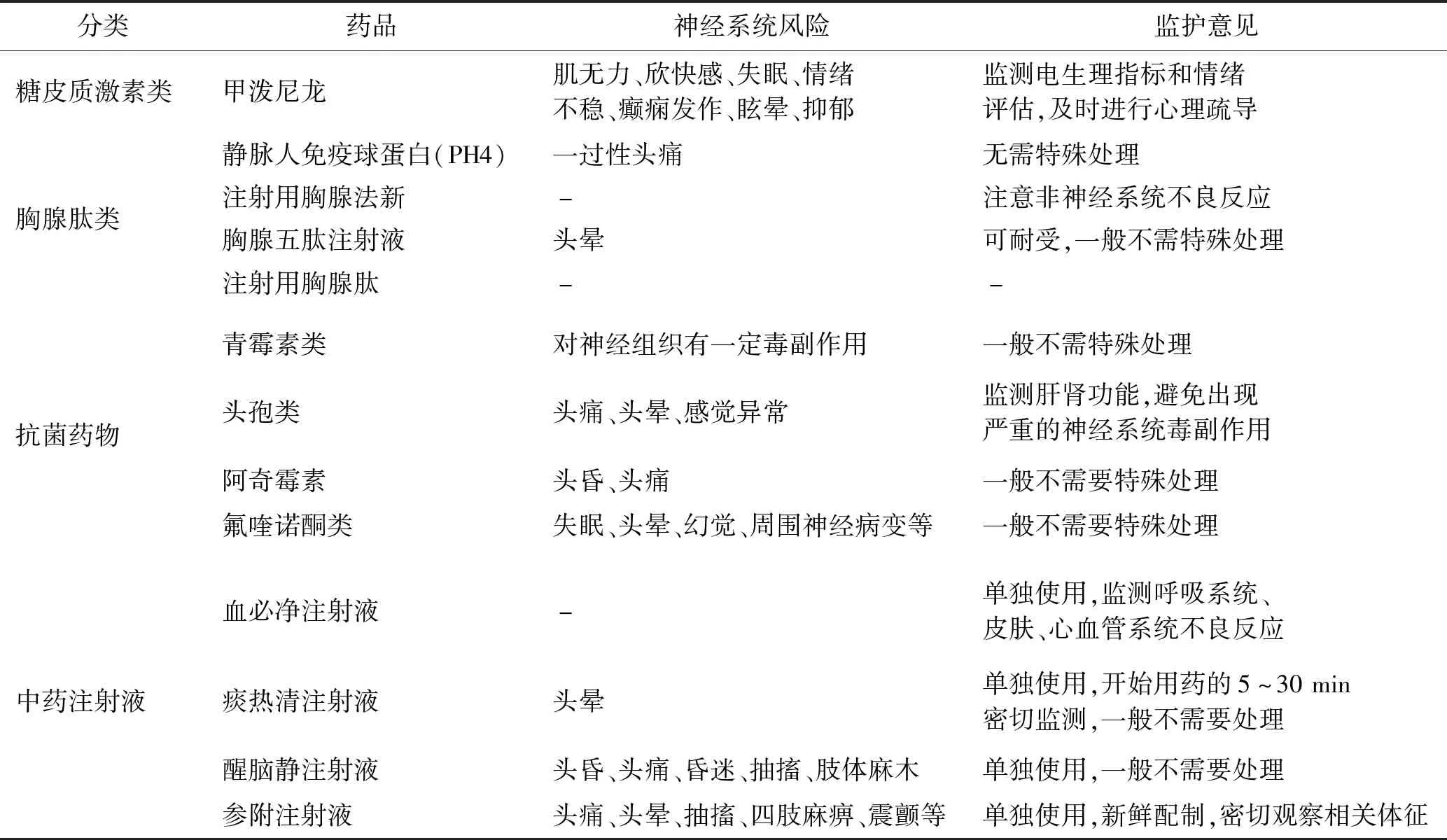
表2 其他药物的用药风险及监护意见
3 COVID-19使用药物与神经精神类药品合用风险
由于COVID-19患者在治疗过程中出现的各种神经系统副作用,在不耐受的情况下可考虑给予对症治疗药物,如镇静催眠药和抗抑郁药。在用药过程中可能出现的相互作用如表3所示。根据相关文献报道,氟西汀和文拉法辛对α-干扰素诱导的抑郁症有较好的治疗作用[29-30]。洛匹那韦/利托那韦与很多药物都有相互作用。在神经系统药物方面,苯妥英钠、卡马西平、丙戊酸钠均出现血药浓度降低,文拉法辛的血药浓度增加[31],应在用药过程中进行血药浓度监测,避免血药浓度过低或过高而引起治疗效果不佳和不良反应。阿比多尔与神经系统相关药物的相互作用较少,在临床使用过程中需要注意监测相关不良反应。对于治疗COVID-19的药物所引起的神经精神类不良反应,必要时可以给予适量的神经系统药物对症治疗以减轻患者症状。

表3 COVID-19治疗药物与神经系统药物合用风险
4 总结与展望
综上所述,COVID-19对中枢神经系统的侵入可能是导致患者自主呼吸停止和呼吸衰竭的原因之一。对COVID-19重症患者进行药物治疗时,除了常规的不良反应,如恶心、呕吐、皮疹等,还应关注患者的精神状态和心理状态,尤其是洛匹那韦/利托那韦和磷酸氯喹,对神经系统的毒副作用较大,应密切观察。COVID-19患者在治疗过程中出现失眠、焦虑、抑郁和癫痫,可以选用适当药品对症治疗,在治疗过程中应注意药物之间的相互作用,有些药物如苯妥英钠、卡马西平,必要时进行血药浓度监测。由于糖皮质激素的大量使用,可能会加速COVID-19在神经元中的复制而使病情加重,因此在使用糖皮质激素时优先考虑吸入剂。相信随着相关研究的深入和临床数据的积累,将会有更多关于COVID-19治疗药物与神经系统药物的应用数据,我们将持续关注,提高药物使用的安全性和合理性。

