新冠肺炎疫情下是否独生子女医学生情绪、睡眠问题及应对方式调查
雷荣,刘雨耕,孙琳琳,袁媛,宋祺峰,林思雨,胡家齐,杨心宇,马文有
(1.华北理工大学心理学院,河北 唐山;2.北京大学基础医学院,北京;3.惠州市第二人民医院,广东 惠州;4. 华北理工大学附属开滦精神卫生中心,河北 唐山)
0 引言
从2019年12月起,新型冠状病毒肺炎(novel coronairus pneumonia,COVID-19)从湖北省武汉市华南海鲜市场的某种野生动物身上首次被发现,并且造成了人与人之间的传播[1]。由于它的突发性及传染性,对整个社会都造成了极大的影响。各地均采取“确诊病人隔离治疗、密切接触者隔离医学观察、普通人居家隔离”等措施来共同抗击疫情,人们由以往正常的生活工作方式转变成居家隔离的方式,难免会有所不适,而引起一系列的情绪、睡眠等问题。相关研究已经表明,“新冠肺炎”期间医务工作者存在焦虑、抑郁等情绪问题[2-3],而医学生作为独特的个体,其是否具有独生子女背景的心理健康状况已有相关的研究[4-5]。为了研究“新冠肺炎”期间独生子女和非独生子女医学生的情绪、睡眠以及应对方式是否存在差异,进而开展本次网络问卷调查,旨在为指导医学生调控自我情绪并采取成熟的应对方式提供参考。
1 对象与方法
1.1 对象
本研究以华北理工大学研究生、本科医学专业学生为研究对象。本研究经华北理工大学附属开滦精神卫生中心伦理委员会审核批准,研究对象均知情同意。
1.2 一般资料
本次调查发放网络问卷300份,收回问卷231份,有效问卷231份,有效问卷回收率为100%,其中独生子女106人,非独生子女125人。参与调查的231名医学生,SAS评分为(45.41±9.40)分、SDS评分为(54.01±10.21)分、PSQI评分为(3.81±3.09),与焦虑症状常模(37.23±12.59,n=1259)和抑郁症状常模(41.88±10.57,n=1340)相比均具有统计学差异(t焦虑 =13.218,P<0.05;t抑郁 =18.062,P<0.05)。102名医学生应对方式为成熟型,占比为44.16%,129名医学生应对方式为不成熟型,占比为55.84%;独生子女组与非独生子女组性别组成、年龄以及教育程度均无统计学意义(P>0.05),两组间具有可比性(表 1)。
1.3 方法
1.3.1 调查工具
焦虑自评量表(serf-rating anxiety scale,SAS)是1971年由ZUNG等编制的,用于评定被试者的焦虑主观严重程度[6]。该量表共20个条目,15个正向计分,5个反向积分,且为4级评分,各条目累积得分得到总粗分,乘以1.25后的整数部分为标准总分。总分<50分不存在焦虑,50-59分为轻度焦虑,60-69 分为中度焦虑,≥70分为重度焦虑,得分越高表示焦虑程度越严重。
抑 郁 自 评 量 表(serf-rating depression scale,SDS)是1965年由 ZUNG 等编制的,用于评定被试抑郁的主观严重程度[7]。该量表共20个条目,10个正向计分,10个反向积分,且为4级评分,各条目累积得分得到总粗分,乘以1.25后的整数部分为标准总分。标准总分<53 分不存在抑郁,53-63分为轻度抑郁,64-74分为中度抑郁,≥75分为重度抑郁,得分越高表明抑郁程度越严重。
匹兹堡睡眠质量指数量表(PSQI)是1989年编制[8]。PSQI 主要针对被测试者近期1个月的睡眠质量。总共包括9个大条目,其中条目5有细分为a-j等10个条目,因此,共18个条目。18个条目组成了A-G等7个成分,每个成分按0-3等级计分,分别是:A 为睡眠质量,B为入睡时间,C为睡眠时间,D为睡眠效率,E为睡眠障碍,F为催眠药物,G为日间功能障碍。PSQI 评分细则如下:每个成分按0-3等级计分,累积各成分得分为PSQI总分范围为0-21 分,得分越高,表示睡眠质量越差。0-5分为睡眠质量很好,6-10分为睡眠质量还行,11-15分为睡眠质量一般,16-21分为睡眠质量很差,总分>7分则存在睡眠障碍。
应对方式问卷(CSQ)由国内学者肖计划编制[9],用来测量个体的应对方式类型。该问卷共包含62个题项,由解决问题(12个题项)、自责(9个题项)、求助(10个题项)、幻想(10个题项)、退避(10个题项)、合理化(11个题项)6个分量表组成,在此基础之上形成不成熟型(包括:自责、幻想、退避、合理化)与成熟型(解决和求助)的应对方式类型。
1.3.2 调查方法
将焦虑自评量表(SAS),抑郁自评量表(SDS),匹兹堡睡眠量表(PQSI)以及应付方式问卷(CSQ)进行汇编,形成一份网络调查问卷,每份量表前都有对应的指导语,通过网络链接的形式发放给学生,由学生自愿完成问卷的调查。
1.4 统计方法
2 结果
2.1 两组一般情况
参与调查的231名医学生,SAS评分为(45.41±9.40)分、SDS评分为(54.01±10.21)分、PSQI评分为(3.81±3.09)。102名医学生应对方式为成熟型,占比为44.16%,129名医学生应对方式为不成熟型,占比为55.84%;独生子女组与非独生子女组性别组成、年龄以及教育程度均无统计学差异(P>0.05),两组间具有可比性(见表 1)。
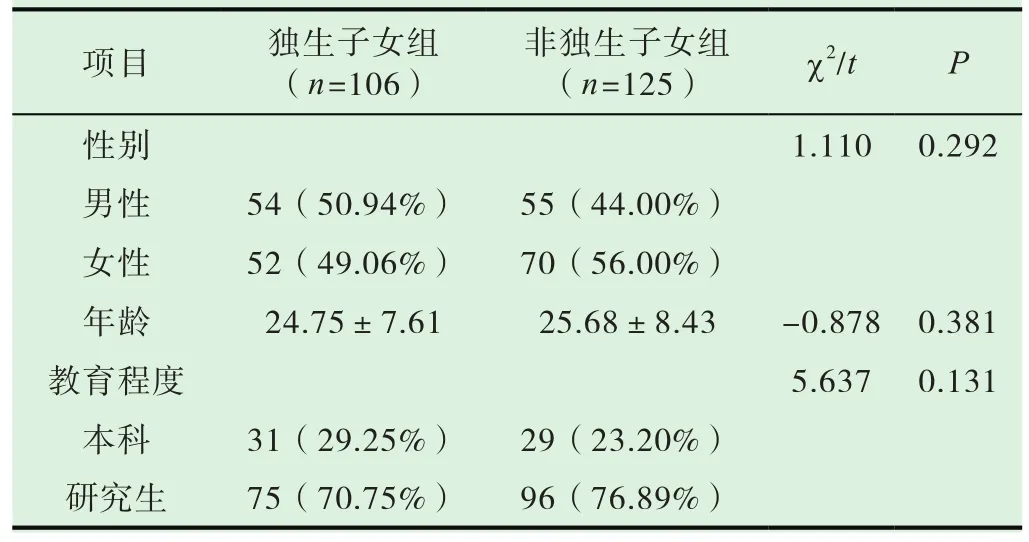
表1 两组一般情况的比较
2.2 两组情绪问题检出情况比较
独生子女组无焦虑人数为77(72.64%)名,轻度焦虑24(22.64%)名,中重度焦虑5(4.72%)名;非独生子女组无焦虑人数为89(71.20%)名,轻度焦虑28(22.40%)名,中重度焦虑8(6.40%)名,两组焦虑检出率无统计学差异(χ2=0.317,P=0.918)。独生子女组无抑郁人数为48(45.28%)名,轻度抑郁51(48.11%)名,中重度抑郁7(6.61%)名;非独生子女组无抑郁人数为40(32.00%)名,轻度抑郁72(57.60%)名,中重度抑郁13(10.40%)名,两组抑郁检出率无统计学差异(χ2=4.581,P=0.101)。独生子女医学生与非独生子女医学生SAS评分差异无统计 学 意 义 [(45.09±10.22)分 vs.(45.67±8.68)分,t=-0.463,P=0.644],独生子女组医学生SDS评分低于非独生子女组医学生,具有统计学差异[(52.53±11.90)分vs.(55.27±8.37)分,t=-1.991,P=0.048](见表 2)。
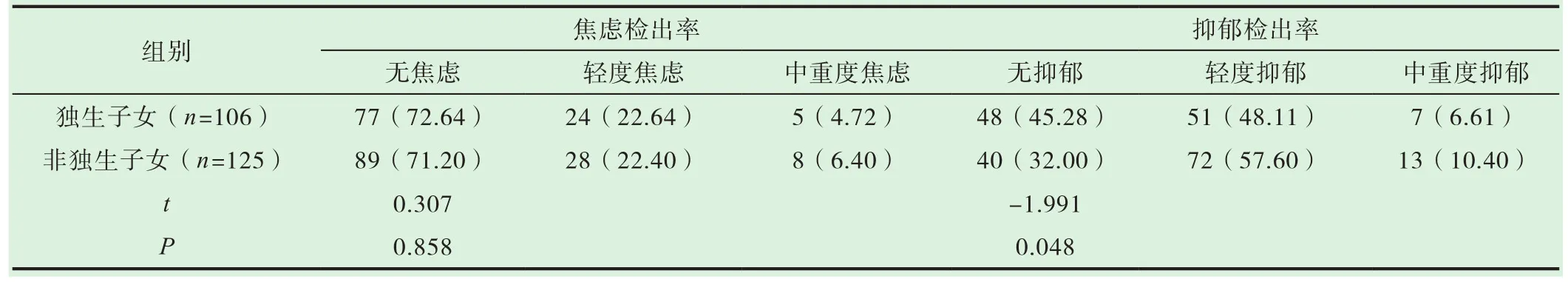
表2 独生子女组与非独生子女组的情绪问题检出情况比较[n(%)]
2.3 两组睡眠问题与应对方式比较
两组PSQI得分无显著性差异(t=-0.481,P=0.631),独生子女组有94(88.68%)名医学生无睡眠障碍,12(11.32%)名医学生存在睡眠障碍;非独生子女组有107(85.60%)名医学生无睡眠障碍,18(14.40%)名医学生存在睡眠障碍。独生子女组有62(58.49%)名医学生采取的应对方式为不成熟型,44(41.51%)名医学生应对方式为成熟型;非独生子女组有67(53.60%)名医学生采取的应对方式为不成熟型,58(46.40%)名医学生应对方式为成熟型。两组在睡眠问题与应对方式上的人数分布无统计学差异(P>0.05)(见表3)。

表3 独生子女组与非独生子女组睡眠问题与应对方式情况比较[n(%)]
2.4 独生子女医学生SAS、SDS、PSQI与各应对方式的相关分析
独生子女医学生SAS总分与自责(r=0.380)、退缩(r=0.316)、合理化(r=0.287)的应对方式呈显著正相关,而与幻想(r=-0.382)的应对方式呈显著负相关(P<0.05);独生子女医学 生 PSQI得 分 与 自 责(r=0.317)、退 缩(r=0.262)、合 理化(r=0.259)的应对方式呈显著正相关,而与幻想(r= -0.290)的应对方式呈显著负相关(P<0.05)(见表4)。
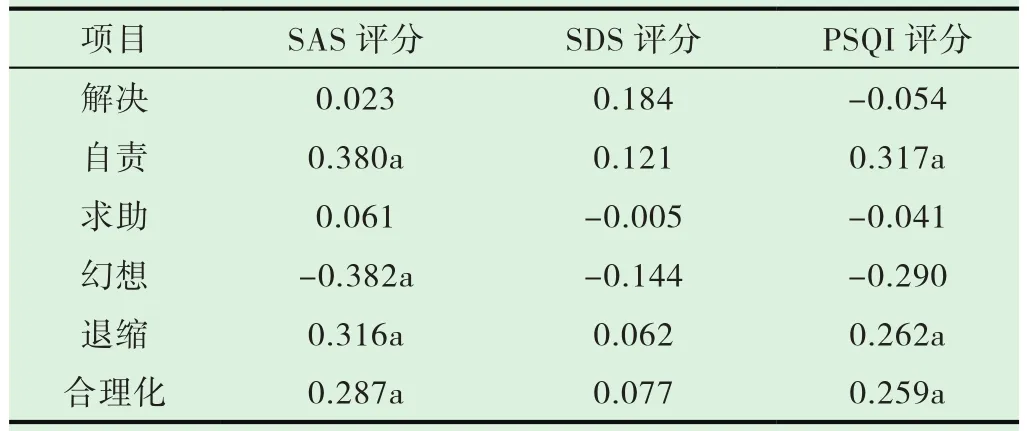
表4 独生子女医学生SAS、SDS、PSQI与各应对方式的相关性分析(r)
2.5 非独生子女医学生SAS总分、SDS总分、PSQI与各应对方式的相关性分析
非独生子女医学生SAS总分与自责(r=0.314)、退缩(r=0.291)、合理化(r=0.263)的应对方式呈显著正相关,而与幻想(r=-0.312)的应对方式呈显著负相关(P均<0.05);非独生子女医学生 PSQI得分与自责(r=0.423)、退缩(r=0.438)、合理化(r=0.341)的应对方式呈显著正相关,而与幻想(r=-0.390)的应对方式呈显著负相关(P均<0.05)(见表 5)。
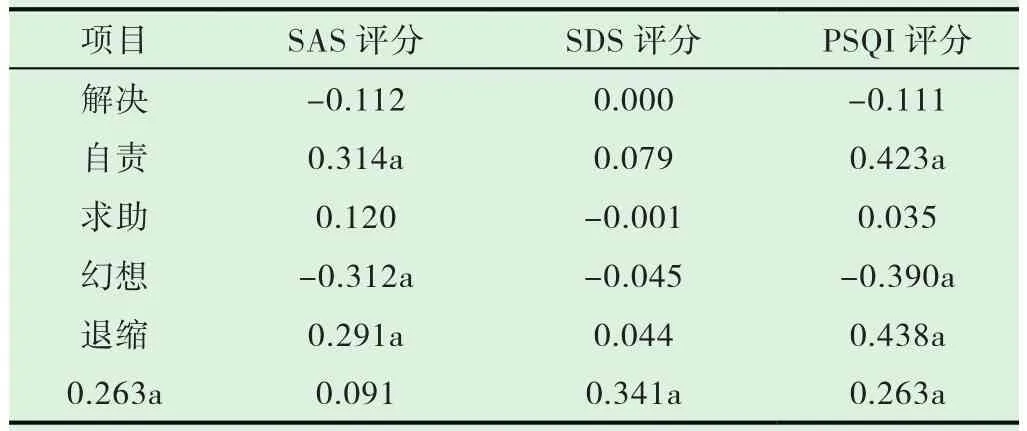
表5 非独生子女医学生SAS总分、SDS总分、PSQI与各应对方式的相关性分析
2.6 医学生情绪问题的二元Logistic回归分析
医学生具有焦虑或抑郁情绪中的一种,就规定其具有情绪问题,在对医学生是否有情绪问题的二元Logistic回归分析结果显示,PSQI得分越低(OR=0.878,95%CI:0.777~0.991,P=0.036) 与 采 取 解 决(OR=0.180,95%CI:0.045~0.716,P=0.018)的应对方式是焦虑、抑郁情绪的保护因素。见表6。
3 讨论
本研究结果表明,在新冠肺炎这个特殊时期,医学生存在一定程度的焦虑、抑郁情绪以及睡眠问题,说明在面对突发事件时人容易产生负面的情绪、睡眠等心理健康问题[10-11],医学生同样也存在一定的情绪、睡眠等问题,与以往的研究结果一致[12]。调查结果显示,医学生中非独生子女的抑郁情绪比独生子女更加显著,而社会支持对抑郁情绪有改善作用[13],说明独生子女可能在得到的家人方面的支持多于非独生子女,使抑郁情绪得分低于非独生子女组,以往的研究也证实,独生子女的身份能够减轻负面生活事件对抑郁的影响[14]。此外,独生子女的抑郁情绪除了有家庭等社会支持的影响外,可能还与在独生子女家庭中形成的人格特点有关,刘松涛[15]之前的研究发现,独生子女与非独生子女间存在人格特质的差异。
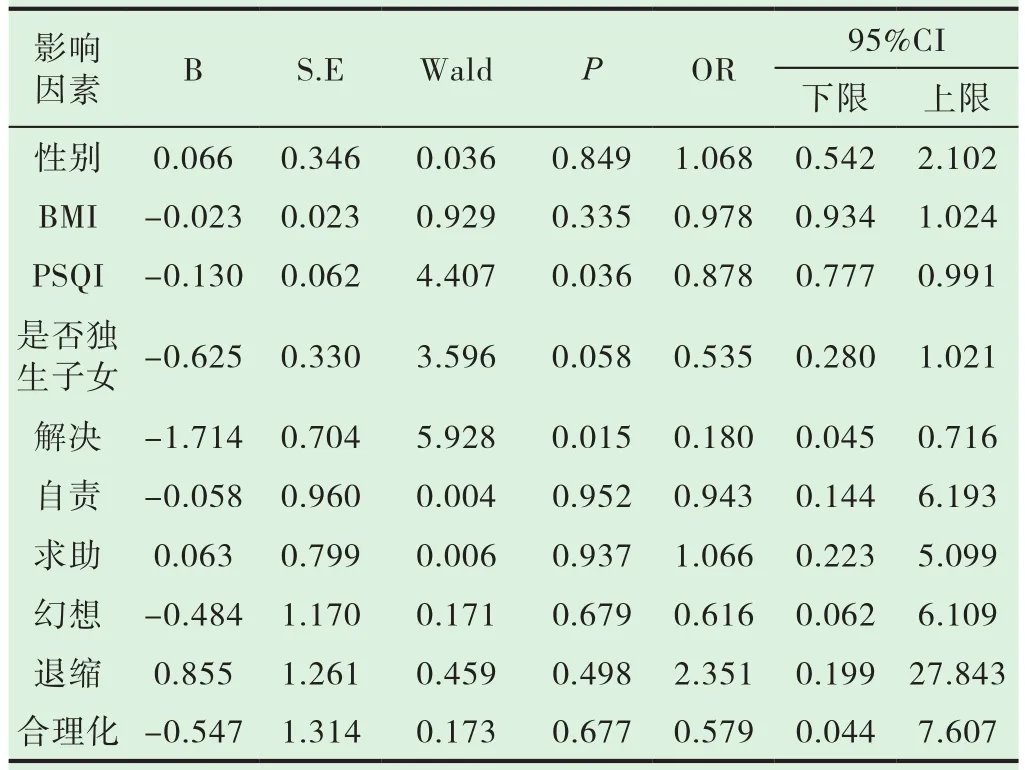
表6 医学生情绪问题的二元Logistic回归分析
此次疫情期间,医学生不管是独生子女还是非独生子女,均存在一定的睡眠问题,但他们之间没有显著差异,说明是否为独生子女不是影响医学生睡眠问题的主要因素。在进一步分析不同应对方式与医学生情绪、睡眠问题的相关性的结果显示,无论是否为独生子女,其自责、退缩、幻想、合理化的不成熟应对方式对焦虑情绪和睡眠障碍都具有相关性,说明不成熟的应对方式与焦虑、睡眠障碍具有交互作用,与以往的研究一致[10,16],同时,也说明是否为独生子女不是影响医学生应对方式及焦虑情绪和睡眠障碍的相关因素。在对医学生情绪问题的危险因素分析表明,睡眠障碍得分越低,也就是说睡眠障碍程度越低、采用成熟的应对方式,对情绪问题具有保护作用,以往的研究也证实了这一点[17]。此外,该研究还发现睡眠质量在不成熟的应对方式与焦虑症状之间起中介作用。
在面对突发的疫情以及高强度的临床工作,医生既是医务工作者,也是相对的隔离人员,难免会产生心理健康问题[18,19],及时有效的心理危机干预是国家救援体系的重要组成部分[20],医生也应该包括在内。而医学生作为准医生,为了提高他们今后面对突发卫生事件的应对能力,培养医学生管理情绪以及采取成熟的应对方式的能力尤为重要。同时,本研究也存在局限之处:(1)本研究为现状研究,不能明确医学生既往是否有情绪问题;(2)尽管本研究结果表明独生子女组与非独生子女组医学生的抑郁情绪存在差异,但未能进一步分析造成差异的原因;(3)有研究表明,高学历[11]、不同性别[21]等因素对抑郁情绪有影响,本研究没有加以考虑。因此,今后可以开展更大样本的研究,进一步探讨独生子女与非独生子女医学生的情绪、睡眠问题及应对方式之间的关系及影响因素。

