选择性肝动脉和门静脉阻断、二步肝切除治疗肝癌的安全性和疗效研究*
(浙江大学医学院附属杭州市第一人民医院 肝胆胰外科,浙江 杭州 310003)
由于剩余肝脏体积不足,很多巨大肝癌患者失去了手术切除的机会。研究显示,联合肝脏离断和门静脉结扎二步肝切除术 (associating liver partition and portal vein ligation for staged hepatectomy,ALPPS) 完成第1步手术后6~14 d 能使剩余肝脏体积 (future liver remnant,FLR) 增生47%~93%[1],从而使这些患者重新获得根治性手术的机会。但ALPPS 术后的并发症高达40.0%~78.0%,病死率高达8.8%~22.0%[2-5],说明ALPPS 并不是一种安全的手术方式。浙江大学医学院附属杭州市第一人民医院开展选择性肝动脉和门静脉阻断使FLR 得到增生,再行肝癌切除,取得良好疗效,现报道如下。
1 资料与方法
1.1 一般资料
选取2014年12月—2018年4月该院收治的乙型肝炎并原发性肝癌患者7例作为研究对象。其中,男性4例,女性3例;年龄23~54岁,平均44.1岁;所有患者有乙型肝炎病毒感染史,术前甲胎蛋白 (AFP) 均高于正常值;4例伴子灶形成,肿瘤最大直径20.5 cm,平均直径13.0 cm,1例患者伴有门静脉右一级分支癌栓形成。本组6例患者术前吲哚氰绿15 min 潴留率 (indocyanine green retention rate at 15 minutes,ICG-R15) <10%,1例为11.7%。所有患者术前的平均FLR为408.7 ml,术前FLR 占标准肝体积 (standard liver volume,SLV) 的百分比均<40%,平均为32.1%。SLV 按照Urata 法计算[6]。
1.2 手术方法
1.2.1 1期手术对2期手术预计行扩大右半肝切除的患者,第1步手术结扎右半肝的门静脉,并将左内叶的肝动脉和门静脉都结扎;对2期手术预计行右半肝切除的患者,在离断右肝门静脉的同时离断正常肝组织相对多的一叶 (右肝前叶或后叶) 的肝动脉,保留肿瘤组织较多一叶的肝动脉,这样既可避免肿瘤的坏死溶解,又由于正常右肝组织相对多的一叶肝动脉离断,肝动脉的血流重新分配到左肝,促进使剩余的肝脏进一步增生,本组第6例患者第1步采用介入的方法栓塞门静脉右支和肝动脉的右前支,其他患者通过手术结扎门静脉右支和肝动脉的右后支;对2期手术预计行扩大左半肝切除的患者,第1步通过手术结扎左半肝的门静脉并将肝动脉和门静脉的右前支都结扎。1期手术不进行肝脏实质的离断及肝周韧带的游离。术后均不放置腹腔引流管。术后1~2 周内进行CT 肝脏体积测定,评估FLR的增生情况,如FLR的增生达到要求则行二步肝切除手术。
1.2.2 2期手术本组第6例患者应用腹腔镜完成右半肝切除,其他患者在第1次手术切口的基础上扩大切口进腹,完成右半肝、扩大右半肝或扩大左半肝切除术。
2 结果
7例患者切除方式及术后情况见表1。
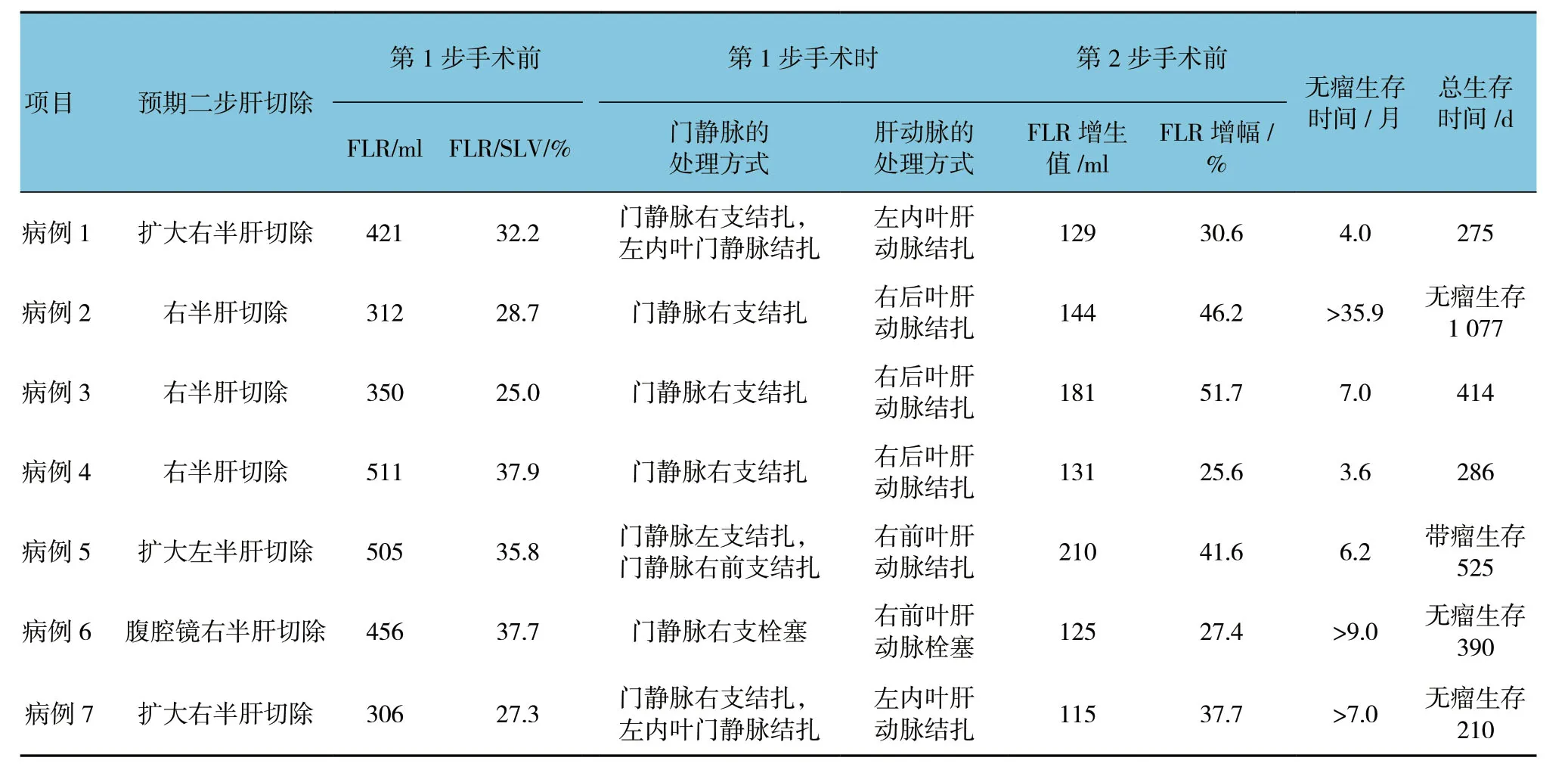
表1 二步肝切除方式及术后情况
2.1 1期手术情况
6例患者手术时间80~140 min,平均105 min;手术失血量50~150 ml,平均110 ml。另1例患者介入栓塞顺利,无明显出血,介入时间70 min。1期术后无肝衰竭和死亡发生。所有患者术后3~4 d 开始均有中等程度的发热,通过物理降温可至正常。所有患者术后肝功能均有变化,谷丙转氨酶 (ALT) 于术后1~3 d 达高峰,后逐步下降,高峰值187~4 620 u/L,平均1 639.9 u/L。总胆红素 (TBIL) 于术后1~7 d 达高峰,后逐步下降,高峰值21.3~39.6 μmol/L,平均31.2 μmol/L。1期术后8~15 d FLR 平均增长147.9 ml,平均每天增生15.9 ml。FLR/SLV 从术前的32.1%增加到40.5%。第3例患者经过结扎门静脉右支和肝动脉右后支12 d后,左半肝体积增生满足第2步右半肝切除手术的需求 (见图1) ;第4例术前右半肝巨大肝癌伴门静脉右支癌栓患者经过结扎门静脉右支和肝动脉右后支13 d后,左半肝体积也较术前增加 (见图2)。
2.2 2期手术情况
7例患者分别在一期术后8~18 d 行二步肝切除,二步肝切除后无死亡发生。手术时间180~420 min,平均260 min;手术失血量200~1 300 ml,平均640 ml;术后病理均为肝细胞肝癌。1例患者胆红素于术后第2天开始进行性升高,术后13 d 最高升到374.3 μmol/L,经过护肝退黄治疗和1次人工肝治疗胆红素逐渐下降,术后35 d 胆红素降到正常范围。7例患者中有6例AFP 术后2个月内降到正常范围。无其他严重并发症。随访截止时间2018年11月20日,有4例患者仍然存活,并且其中3例是无瘤生存,最长的1例无瘤生存已达35.9个月,另1例术后6个月发现肝内复发和骨转移,目前带瘤生存。

图1 右半肝巨大肝癌患者术前和第1次手术后12 d 同一层面CT 影像
3 讨论
本研究结果显示,先选择性肝动脉和门静脉阻断、再行肝切除的手术方式安全有效。第1步仅选择性地结扎或栓塞肝动脉和门静脉,不进行肝脏实质的离断,也不进行肝周韧带游离和离断,不放置腹腔引流管,术后出血、感染、粘连等并发症低,FLR 增生满意。资料显示[8-9]单纯门静脉阻断后FLR 增生率为2.42~4.4 ml/d,ALPPS 术后FLR 增生率为14.4~32.7 ml/d,前者能够获得足够FLR的时间为20.0~168.8 d,后者为6~18 d。本组所有病例第1步术后FLR 均有增生,增生率与ALPPS的第1步手术相当,高于单纯门静脉阻断的病例,完全能够满足第2步肝切除对于FLR的需求。D'HAESE 等[10]报道显示,ALPPS的中位无瘤生存时间1.8~11.9个月,平均5.1个月;中位生存时间2.0~11.9个月,平均5.9个月。本组所有患者生存时间都>6个月,平均中位无瘤生存时间4.0~35.9个月,平均10.2个月,中位无瘤生存时间和总体的中位生存时间高于ALPPS,显示出良好的效果。
ALPPS 是通过门静脉血流的重新分配以及引发促肝细胞增生的细胞因子大量释放,从而使剩余肝脏迅速增生[11-12]。本组的第1步手术选择性肝动脉和门静脉阻断,同样可以启动上述2种机制,并不需要离断肝实质,且发现选择性肝动脉阻断、肝动脉血的重新分配也是肝脏增生的机制之一。文献报道对门静脉主要分支存在癌栓或曾行门静脉栓塞的患者,其门静脉右支的血流供应在术前已经缩减,此时结扎门静脉右支导致血流动力学再分配肝脏增生的效应往往十分有限[13]。本组的第4例术前门静脉右支已经有癌栓形成的患者,术前门静脉右支完全阻塞,已经存在门静脉血流向左肝的重新分配,如果肝动脉血的重新分配不影响肝脏体积增生的话,该例患者结扎肝动脉右后支不会导致术后左半肝的增生。而事实上此例患者在选择性的肝动脉和门静脉结扎后13 d 剩余肝脏体积仍有较快的增长,说明肝动脉血的重新分配促进肝脏的增生。
通过介入栓塞的方法完成第1步手术更加微创,但门静脉栓塞 (PVE) 的技术门槛较高,不是所有医院都能安全开展。而通过笔者这样的简单手术来进行1期选择性血管离断,应该是绝大多数医院的肝胆外科都能做到的,1期手术的创伤和风险也不大。另外,介入栓塞并不适合所有情况,例如通过经皮肝穿刺的方法找到非常细小而且多支的左内叶的门静脉并进行栓塞是不容易做到的,另外通过肝动脉插管找到非常细小而且多支的左内叶的肝动脉同样不容易完成。也就是说对2期手术预计行右半肝切除的患者可以通过介入栓塞的方法完成第1步手术,而对2期手术预计行扩大右半肝切除和扩大左半肝切除的患者,则很难通过介入栓塞的方法完成第1步手术。

