首诊CT阴性的新型冠状病毒肺炎患者早期CT特征及影像变化特点
吴 艳,张树桐,王 曦,吴筱音,谢元亮,王 翔
(1.华中科技大学同济医学院武汉中心医院影像科,湖北 武汉 430014;2.数坤(北京)网络科技有限公司,北京 100102)
新型冠状病毒肺炎(简称新冠肺炎)疫情已蔓延至全球多个国家,且感染人数持续增长[1-3],目前尚未发现治疗新冠肺炎的特效疗法,早诊断、早隔离对疫情防控至关重要。新型冠状病毒核酸检测是目前确诊新冠肺炎的金标准,但由于试剂盒本身、取样、运输过程等原因[4],检测结果存在一定假阴性[5]。CT 检查在病毒性肺炎检查方面有重要价值[6-9],但部分新冠肺炎患者在发病初期CT 表现为阴性。本研究拟探讨首诊CT 阴性的新冠肺炎患者初次CT 表现为阳性的时间、CT 特征及随时间变化的情况等。
1 资料与方法
1.1 一般资料 回顾性分析2020 年1 月1 日至3月30 日间因发热、咳嗽等与病毒性肺炎相关表现就诊于武汉中心医院且经RT-PCR 确诊的46 例新冠肺炎患者的影像学及临床资料,其中男21 例,女25 例,年龄31(27.2,57.5)岁。纳入标准:①初诊行CT 检查或在武汉中心医院CT 检查距离起病≤3 d;②CT 检查次数≥4 次;③起病后首诊CT 表现为阴性。排除标准:①影像或临床资料不全者;②患者配合不佳、呼吸运动伪影导致图像评价困难者。
1.2 仪器与方法 胸部CT 平扫采用Philips Brilliance iCT、GE Brightspeed CT 扫描仪。扫描范围自肺尖至肺底。患者均为头先进,仰卧位吸气后屏气状态下扫描。扫描参数:120 kV,180~400 mA,层厚1 mm,层距1.5 mm,矩阵512×512。肺窗窗宽1 500 HU,窗位-550 HU;纵隔窗窗宽350 HU,窗位40 HU。
1.3 图像分析 采用数坤科技肺炎辅助诊断系统(Version 1.17.0)人工智能技术对肺炎区域自动识别。分别由2 位有多年心胸影像诊断经验的放射科医师对识别的病灶进行核准,识别不准的区域手动勾画并保存,统计全部病灶占双肺体积百分比,将百分比作为CT 分值。2 位医师分别统计CT 图像特征及CT 分值,图像特征有争议者经协商决定,最终CT分值取两者的平均值。
1.4 统计学分析 采用SPSS 24.0 统计软件通过Kolmogorov-Smirnov 检验分析计量资料是否符合正态分布,正态分布以表示,非正态分布以M(P25,P75)表示。计数资料用频数表示。应用Origin 2019 软件拟合CT 分值随时间的变化趋势并得出拟合方程。
2 结果
2.1 临床特征 46 例中,发热36 例(78.26%)、咳嗽29 例(63.04%)、咽痛7 例(15.22%)、肌肉酸痛8 例(17.39%)、乏力21 例(45.65%)、寒颤12 例(26.09%);其他相关症状中,头痛6 例(13.04%)、腹泻3 例(6.52%)。
2.2 初次阳性CT 表现 46 例初次CT 表现阳性时共检出121 个病灶,主要位于双肺下叶,背侧、外周分布多见。主要表现为磨玻璃密度影、呈斑片状。伴随征象可见内血管增粗、支气管扩张、小叶间隔增厚,均无淋巴结肿大或胸腔积液(表1,图1、2)。
2.3 起病至各次CT 检查的时间间隔 初次CT 阳性表现距离起病的时间间隔为6(5.0,8.0)d;CT 表现达峰时间为12(11.0,13.0)d;初次CT 表现阳性距首诊CT 阴性时间间隔为5(4.0,5.0)d(表2)。

表1 46 例新冠肺炎患者初次CT 阳性表现

表2 患者起病至各次CT 检查的时间间隔
2.4 CT 分值随时间变化的拟合曲线 46 例CT 检查共208 次,拟合CT 分值随时间变化的曲线方程Y=0.081 2+0.386 35 X-0.009 09 X2(决定系数R2=0.218,F=27.017,P=3.804×10-11)。CT 分值随时间变化的拟合曲线呈先升高达峰值后再降低的曲线形态(图3)。
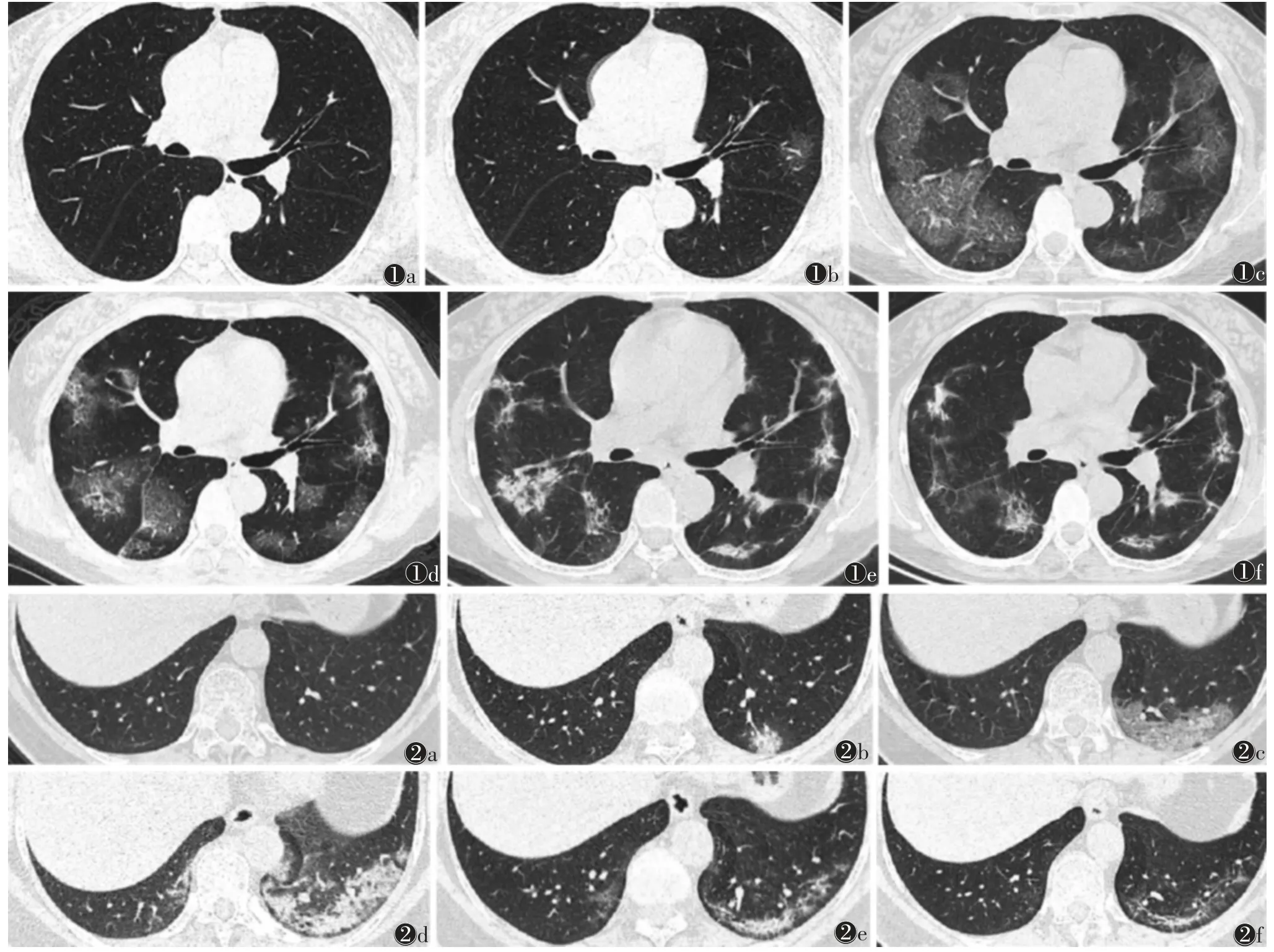
图1 女,60 岁,发热(38 ℃)伴干咳、气短1 d,新型冠状病毒肺炎(简称新冠肺炎)确诊病例 图1a 首诊CT 阴性(起病第1 天) 图1b 第4天,左上肺出现斑片状磨玻璃密度灶 图1c 第11 天,双肺多发磨玻璃密度影,范围明显扩大 图1d 第16 天,磨玻璃密度影范围较前局限、密度增高,伴小叶间质增厚 图1e 第24 天,双肺磨玻璃密度影明显吸收,见散在斑片状高密度灶,呈网状实变影 图1f 第29 天,双肺病灶密度降低,范围缩小图2 女,62 岁,发热(37.9 ℃)5 d,新冠肺炎确诊病例 图2a 首诊CT 阴性 图2b 第11 天,左下肺后基底段见斑片状实变影 图2c 第16 天,实变影扩散,密度稍减低 图2d 第24 天,左下肺病灶范围进一步扩大,密实,右下肺新增少许斑片影 图2e,2f 第34、42 天,病灶明显吸收

图3 CT 分值随时间变化的拟合曲线
3 讨论
新冠肺炎确诊依据为核酸检测,但存在一定的假阴性。CT 相较于核酸检测具有较高的敏感度[6]。在疫情爆发地区,核酸检测试剂盒供应有限或在疾病早期病毒载量低、核酸敏感度下降的情况下,CT成为重要的筛查手段。目前对新冠肺炎确诊患者CT早期表现为阴性、后期转为阳性的间隔时间及早期CT 特征研究较少,本研究纳入首诊CT 阴性的新冠肺炎确诊患者,分析其短期复查期间的早期CT 阳性表现特征及动态变化过程。
CT 检查在筛查病毒性肺炎感染患者或鉴别其他病灶,如微小结节、局限性慢性炎性病灶等方面能提供更多信息:通常新冠肺炎病灶在数天内会发生密度或形态上的变化,而微小结节或慢性炎性病灶通常无变化。本组46 例起病3 d 内的基线CT 均表现正常,临床分型均为普通型。短期复查CT 图像可清晰显示出与病毒性肺炎相关的影像学征象。自起病至初次CT 阳性的中位时间间隔为6 d,首诊CT至初次CT 阳性的中位时间间隔为5 d。
初次CT 阳性影像学特征中,早期病灶常见于双肺下叶,多分布于外周带,以磨玻璃密度影为主,也可表现为小斑片状实变影,或实变与磨玻璃密度影混合。但发病初期病灶较小,易出现漏诊。SHI 等[10]研究发现,该病病灶内可见小叶间隔或小叶内间隔增厚,本研究CT 初次阳性征象中该表现较少,但在中后期相对常见。小叶间隔是沿肺泡壁分布的纤维结缔组织组成的纤维网,早期肺泡壁增厚,肺泡内渗出,表现为磨玻璃密度影,随后小叶间隔受累,密度增高,间隔增厚,典型者呈铺路石样表现,与程召平等[9]研究结果相似。本研究主要针对发病初期的影像特征,故病灶以磨玻璃密度影多见,随着病程进展病灶短期内范围扩大,密度增高达峰值,随后消散,或表现为网状影、条索影后逐渐吸收。
本研究通过病灶范围对CT 图像评分,CT 分值随时间变化呈先升高达峰值后再降低的曲线形态,与PAN 等[11]研究的21 例新冠肺炎轻型患者CT 动态变化曲线相符。CT 分值显示,距起病的中位时间为12 d(在第3 次CT 扫描)时病灶范围最大,约第18 天病灶范围开始缩小,后逐渐吸收。在进展期,磨玻璃密度影可局限进展为广泛分布,部分伴小叶间隔或小叶内间隔增厚,并可见增粗血管影进入病灶内及扩张的支气管,未见胸腔积液、纵隔淋巴结肿大表现;在病灶吸收期,可表现为网状、纤维条索影或病灶吸收。
本研究的局限性:①为回顾性单中心研究,样本量较小;②在疫情爆发期,部分患者的核酸检测结果不及时,未对比RT-PCR 阳性结果与CT 阳性结果出现的时间,若综合分析上述数据则更有利于为临床提供更可靠的决策依据;③随访时间较短,个别患者病程尚不完整,虽临床及影像均已呈好转表现,后期仍有其他变化的可能。
综上所述,新冠肺炎患者发病初期胸部CT 可表现为阴性,但短期内复查CT 可清晰显示病灶,病灶于早期CT 图像上以背侧、外周分布多见,多表现为磨玻璃密度影、斑片影,病变范围随时间呈先扩大后逐渐吸收表现。

