OSAHS与抑郁程度相关性的Meta分析
张筠 朱妍菲 朱敏


摘要 目的:系统评价OSAHS与抑郁程度的相关性。方法:计算机检索PubMed、Webof Science、Cochrane Library、Embase、CNKI、萬方、维普数据库,查找有关OSAHS患者抑郁情况的病例对照研究,检索时限均从建库至2020年3月4日。由两位研究者按照纳入与排除标准筛选文献、提取资料并评价质量后,采用RevMan 5.3软件进行Meta分析。结果:最终纳入16个研究,共2 444例研究对象。Meta分析结果显示:OSAHS患者的抑郁程度显著高于非OSAHS人群[SMD=0.86,95%CI(0.56,1.16),P<0.01]。亚组分析结果显示,不同量表的使用和发表年份的不同可导致异质性。结论:OSAHS与抑郁程度相关,OSAHS患者的抑郁情况更重。
关键词 阻塞性睡眠呼吸暂停低通气综合征;抑郁;对照研究;Meta分析
Association between OSAHS and Depression:A Systematic Review and Meta-Analysis
ZHANG Yun1,3,4,ZHU Yanfei1,2,3,4,ZHU Min1,2,3,4
(1 Shanghai Jiaotong University School of Medcine,Shanghai 200125,China; 2 Shanghai Ninth People′s Hospital,Shanghai Jiaotong University School of Medcine,Shanghai 200011,China; 3 National Clinical Research Center for Oral Diseases,Shanghai 200011,China; 4 Shanghai Key Laboratory of Stomatology,Shanghai Institute of Stomatology,Shanghai 200011,China)
Abstract Objective:To explore the correlation between OSAHS and the degree of depression.Methods:Databases including PubMed,Webof Science,Cochrane Library,Embase,CNKI,Wanfang,and Weipu were systematically searched to collect published and unpublished case-control studies on the correlation between OSAHS and depression from inception to March 4th,2020.The studies were screened according to the inclusion and exclusion criteria by two researchers independently.After extracting the data and evaluating the quality,meta-analysis was performed using RevMan 5.3 software.Results:Sixteen studies involving a total of 2,444 participants were included.The results of meta-analysis show that the degree of depression in OSAHS patients is significantly higher than that in non-OSAHS crowds[SMD=0.86,95%CI(0.56,1.16),P<0.01].And the differences between scales and the year of publication can lead to heterogeneity.Conclusion:OSAHS is significantly related to occurrence and aggravation of depression.
Keywords Obstructive sleep apnea hypopnea syndrome; Depression; Case-control studies; Meta-analysis
中图分类号:R338.63文献标识码:Adoi:10.3969/j.issn.2095-7130.2020.07.072
阻塞性睡眠呼吸暂停低通气综合征(Obstructive Sleep Qpnea-hypopnea Syndrome,OSAHS)指患者在睡眠过程中反复出现呼吸暂停和低通气,可表现为睡眠节律紊乱、觉醒、白天嗜睡、记忆力下降,严重者可出现心理、智力、行为异常[1]。因此,OSAHS可能诱发抑郁。有多个研究表明OSAHS患者中抑郁情况比不患OSAHS的人群更为严重[2],并且抑郁的发生率随着OSAHS的严重度增加而增加[3-4]。此外,使用口腔矫治器和持续气道正压通气(CPAP)治疗OSAHS时,患者的抑郁状况会随之得到显著改善[5-8],也提示了OSAHS与抑郁的密切关系。
但是,也有许多研究结果与此矛盾。例如在Baran Balcan[9]等人的研究中,OSAHS组与非OSAHS组研究对象的抑郁程度评分无显著差异,R.Gall[10]、Lauren Waterman[11]和Tatiana[12]的研究也表明OSAHS与抑郁程度无关,Bjorvatn B等[13]甚至得出了抑郁症状与OSAHS严重程度呈负相关的结论,他们发现随着OSAHS严重程度的增加,抑郁的患病率和评分都会降低。
本研究旨在通过Meta分析探讨OSAHS与抑郁程度的相关性,弥补单个研究的不足,为临床提供更可靠的循证医学证據。
1 资料与方法
1.1 一般资料 以有关OSAHS患者抑郁情况的病例对照研究文献为研究对象,检索时限均从建库至2020年3月4日。
1.2 纳入标准 1)国内外发表的关于OSAHS与抑郁相关性的研究;2)病例对照研究;3)OSAHS组患者经多导睡眠检测(PSG)确诊;4)使用抑郁量表对研究对象的抑郁程度进行评分;5)研究对象未受过针对OSAHS或抑郁的治疗。
1.3 排除标准 1)信息、数据不完整的文献资料;2)重复发表的文章。
1.3 检索策略 计算机检索PubMed、Web of Science、Cochrane Library、Embase、CNKI、万方、维普数据库,查找有关OSAHS患者抑郁情况的病例对照研究。检索时限均从建库至2020年3月4日。此外,追溯纳入文献的参考文献,以获取更多相关文献。中文检索词包括:阻塞性睡眠呼吸暂停低通气综合征、抑郁;英文检索词包括:obstructive sleep apnea、obstructive sleep apnea syndrome、obstructive sleep apnea-hypopnea syndrome、OSAHS、depression。
1.4 资料提取及质量评价 1)资料提取:由两位研究者独立根据纳入和排除标准筛选文献。先根据标题和摘要进行初筛,再对初筛得到的文献进行细致的全文阅读和筛选。如遇分歧,则征求第三人的意见以协助判断。缺乏的数据尽量与作者联系予以补充。对最终筛选出的文献进行资料的提取,提取的资料内容包括纳入研究的一般信息(作者、发表年份、研究对象),评价量表(SDS、HAMD、BDI、MADRS、CDI、DEPS)及相关统计学数据。2)纳入研究的质量评价:由于纳入的文献均为病例对照研究,采用The Newcastle-Ottawa Scale(NOS)从研究对象的选择、组间可比性和暴露因素对文献进行质量评价,满分为9分,给分大于等于6分即为高质量文献。
1.5 统计学方法 采用Cochrane协作网的RevMan 5.3软件进行Meta分析。异质性检验使用Q检验和I2统计量。Q检验中P<0.05,I2值>50%时表明存在显著异质性。根据异质性分析结果,I2≤50%时采用固定效应模型,I2>50%时采用随机效应模型。当存在显著异质性时,通过敏感性分析和亚组分析寻找异质性的来源。发表偏倚通过漏斗图检测。由于本研究纳入的资料为连续性变量的资料,且各研究选用的量表不同,因此采用标准化均数差(SMD)。效应量均以95%可信区间(CI)表示。以P<0.05为差异有统计学意义。
2 结果
2.1 文献检索结果 检索到关于OSAHS与抑郁相关性的文献共1 456篇,最终纳入16篇。文献筛选流程见图1;纳入研究的文献基本特征和质量评分。见表1、表2。
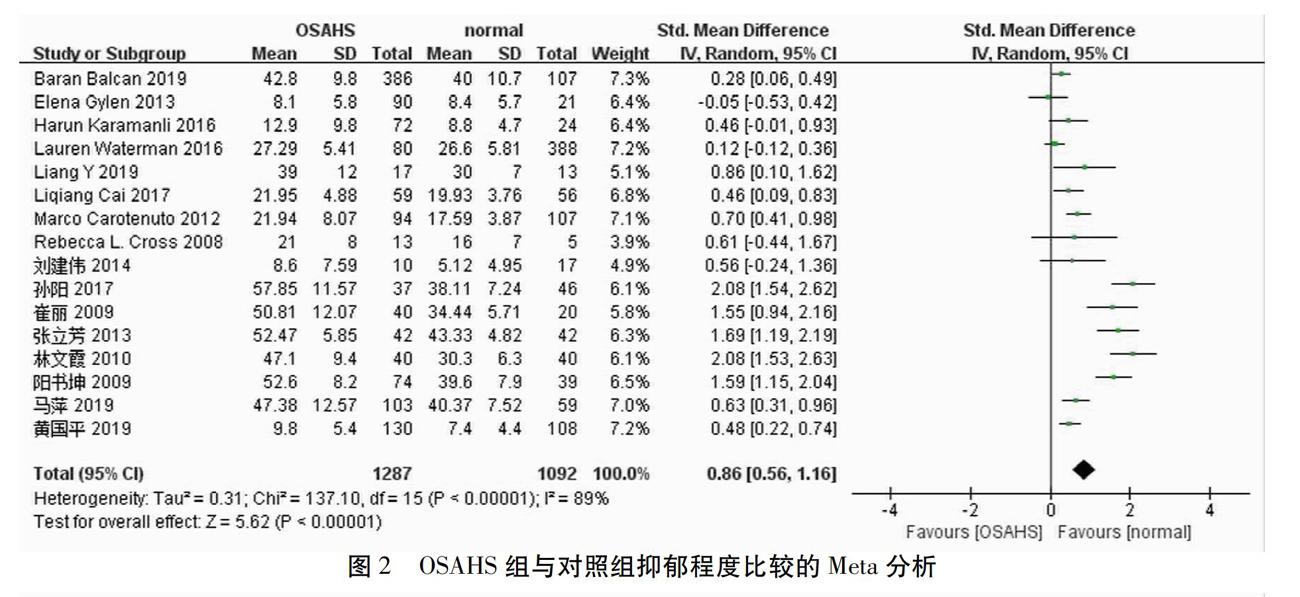
2.2 Meta分析结果 16篇研究报道了OSAHS患者组与非OSAHS的对照组的抑郁程度比较的结果[9,11,14-20,22-28]。其中,8篇文献使用抑郁自评量表(Self-rating Depression Scale,SDS)[9,14-20],3篇文献使用汉密顿抑郁量表(Hamilton Depression Scale,HAMD)[22-23,28],2篇使用贝克抑郁自评量表(Beck Depression Rating Scale,BDI)[24-25],1篇使用蒙哥马利抑郁评定量表(Montgomery-Asberg Depression Rating Scale,MADRS)[11],1篇的研究对象是学龄儿童(平均年龄10.15±2.60岁),使用儿童抑郁量表(Children′s Depression Inventory,CDI)作为评价研究对象抑郁症状轻重程度的工具[26],还有1篇并未提到具体使用何种抑郁量表[27]。对16篇研究进行异质性分析,提示各研究间存在显著异质性(P<0.01,I2=89%),故采用随机效应模型进行分析。Meta分析结果见图2,结果显示2组差异有统计学意义[SMD=0.86,95%CI(0.56,1.16),P<0.01],OSAHS患者的抑郁程度比对照组更重,提示OSAHS与抑郁程度有相关性。
2.3 敏感性分析 在OSAHS与抑郁程度相关性的分析中,为找出异质性来源,进行敏感性分析,依次逐一剔除研究,异质性未发生明显改变。
2.4 亚组分析 对于OSAHS和抑郁程度相关性的分析结果,按照量表分层,进行亚组分析,使用SDS的文献有8篇,OSAHS组比对照组得分更高[SMD=1.33,95%CI(0.77,1.89),P<0.01],I2=93%;使用HAMD的文献有3篇,OSAHS组比对照组得分更高[SMD=0.48,95%CI(0.27,0.68),P<0.01],I2=0%;使用BDI的有2篇,OSAHS组比对照组得分更高[SMD=0.49,95%CI(0.06,0.91),P<0.01],I2=0%;使用其余2种抑郁量表的文献数小于2,因此不列入亚组分析。其中将使用SDS的8篇文献进一步按照发表年份的远近分为2组,一组为最新发表的SDS(2019)组,OSAHS组比对照组得分更高[SMD=0.49,95%CI(0.17,0.81),P<0.01],I2=56%;一组为发表年份更早的SDS(更早)组,OSAHS组比对照组得分更高[SMD=1.78,95%CI(1.55,2.02),P<0.01],I2=0%。亚组分析结果见图3。
进行亚组分析后各组异质性均显著降低,选择量表不同是异质性的来源,而SDS组内的高异质性与发表年份不同有关。
2.5 發表偏倚分析 使用漏斗图检测发表偏倚,结果显示漏斗图略不对称,提示可能存在发表偏倚,漏斗图见图4。
2.6 文献质量评价 16篇文章的NOS质量评价均大于等于6分,文献质量较高。
3 讨论
3.1 本Meta分析的局限性 在OSAHS与抑郁程度相关性的亚组分析中,得出高异质性主要是抑郁量表的不同造成的。5种量表的评价条目和评分标准不同,且SDS、BDI和CDI由患者或家属填写,而HAMD和MADRS由经过培训的专业人员通过观察和与患者交流评定,后2种量表对疾病的程度评定更为准确,SDS作为自评量表,受患者本人文化水平及主观因素影响大。同时异质性大还与发表年份远近有关,但对于SDS(2019)组,I2=56%,仍大于50%,因此不能将SDS组的组内异质性完全归为年份的不同。有研究表明,多种因素可影响OSAHS患者的抑郁程度,例如夜间缺氧程度、慢性并发症、性别[29]、文化程度、婚姻状况、家庭负担和家庭关怀[29]等,但是由于完整提供以上数据的文献过少,无法据此进行亚组分析。
漏斗图不对称,提示存在一定的发表偏倚,一些阴性结果未能发表,造成本Meta分析的局限性。
3.2 OSAHS与抑郁的关系 采用Meta分析,对16篇比较了OSAHS患者与非OSAHS对照组抑郁程度的高质量文献进行合并与定量分析,证实OSAHS患者的抑郁程度重于不患OSAHS的对照人群(P<0.01)。这与主流的观点一致,也与我们的推测相符。已有大量研究证实了睡眠与情感有双向关系。一般认为,OSAHS导致的长期缺氧可造成慢性脑损害,睡眠结构的改变如入睡潜伏时间缩短、夜间觉醒次数增多、整夜睡眠片段化、深睡眠及快速眼动期(REM)减少或缺乏均可直接导致抑郁的发生[30]。同时,日间嗜睡可打乱生活节律,治疗费用也会造成患者的心理负担,这些OSAHS导致的社会影响都会间接造成抑郁的发生和加重。有研究表明,抑郁的发生率随着OSAHS的严重度增加而增加,且OSAHS病情越重,患者的心理压力越大,进而形成恶性循环[3-4]。
OSAHS患者易发抑郁的神经生化机制尚不明确,但5-羟色胺(5-HT)与2种疾病都密切相关,许多学者认为5-HT是2种疾病联系的关键。在抑郁的发生中,5-HT、去甲肾上腺素(NE)和多巴胺(DA)3个单胺能神经递质协同发挥作用,其功能活性的降低是抑郁发生的重要原因。大脑觉醒状态的维持与脑干及前脑的NE能神经元及5-HT能神经元的活动有关,而OSAHS造成的睡眠结构的严重紊乱可使这些神经元的活动异常,从而引起NE、5-HT等神经递质紊乱,进一步导致抑郁情绪的发生[3]。此外,5-HT作为与睡眠呼吸障碍相关的中枢神经递质中最受关注的一个,其与OSAHS的发病也有密切而复杂的关系。增加中枢5-HT的浓度可减少SD小鼠的呼吸暂停症状,但腹腔注射5-HT会使SD小鼠的呼吸暂停加重[31]。颏舌肌肌肉活性下降是OSAHS重要发病机制之一;而增加中枢5-HT浓度或使用5-HT2A激动剂可以增加舌下神经的兴奋性,进而激活颏舌肌[31],解除气道塌陷及上气道阻塞。
此外,下丘脑-垂体-甲状腺(HPT)轴也与抑郁的发生有关,且HPT轴功能下降可导致患者对抗抑郁药物反应性低和复发早。而OSAHS的低氧状态可造成HPT损伤,引起相关激素分泌紊乱,也是诱发抑郁的可能机制[20]。
抑郁症具有高发病、高自杀、高复发、高致残的特点,而识别率、就诊率却较低,是公认的严重公共卫生问题。明确OSAHS与抑郁的关系是十分必要的。Carol J.Lang等[32]发现,社区中男性的抑郁症状与未确诊的OSAHS有关。此外,OSAHS会影响抑郁的治疗,有研究发现OSAHS可能降低抑郁症老年患者对抗抑郁药物的反应[11]。且使用苯二氮艹卓类和其他镇静催眠药物可加重OSAHS,因为这类药物有一定的肌松作用[33]。因此,对抑郁患者在诊治时也应注意其是否患有OSAHS。
值得注意的是,本研究只表明OSAHS与抑郁程度具有相关性,但并未明确OSAHS和抑郁发生的先后顺序和因果关系,仅采取针对OSAHS的治疗,患者的抑郁症状并不一定会随之消失。尽管有些研究表明,使用口腔矫治器、CPAP等治疗OSAHS时,患者的抑郁状况也会随之得到显著改善[5-8],但Melanie K.Means等[34]认为对于有些同时患有OSAHS和抑郁的患者,2种疾病都需要治疗。对于同时患有OSAHS和抑郁症的患者,在进行CPAP等治疗的同时积极采取针对抑郁症的治疗可以缓解患者的痛苦。更重要的是,2种疾病会相互影响、相互加重,不积极治疗抑郁可能会不利于对OSAHS本身的治疗,而OSAHS也会降低患者对抗抑郁药物的反应[11]。因此,对于OSAHS伴有抑郁患者的治疗方案未来应该进一步探讨。
本Meta分析结果显示,OSAHS患者中抑郁的患病情况更严重,提示临床医生在诊治OSAHS的同时也应关注患者的心理状态,必要时协同专科医生,对伴有抑郁的OSAHS患者进行及时的治疗;同样,对于抑郁的患者,也应考虑是否有患OSAHS的可能。
参考文献
[1]中华医学会呼吸病学分会睡眠呼吸障碍学组.阻塞性睡眠呼吸暂停低通气综合征诊治指南(2011年修订版)[J].中华结核和呼吸杂志,2011,38(1):162-5.
[2]倪明,岳伟华,刘破资.睡眠呼吸暂停低通气综合征患者的抑郁焦虑症状研究[J].中国临床心理学杂志,2004,12(2):192-3.
[3]何萍萍,张丽,刘胜男,等.阻塞性睡眠呼吸暂停低通气综合征与抑郁症相关性[J].中华肺部疾病杂志(连续型电子期刊),2012,5(1):29-32.
[4]巩卫,蒋丽娟,常乐,等.重度男性阻塞性睡眠呼吸暂停低通气综合征患者焦虑抑郁症状分析[J].中国全科医学,2014,17(25):3009-12.
[5]李克义,李岩,林燕辉,等.口腔矫治器治疗对OSAHS患者焦虑抑郁及心理状态影响的研究[J].山东大学耳鼻喉眼学报,2014,28(2):29-32.
[6]郑绮雯杨,于兰芳,王娘娣.CPAP对阻塞性睡眠呼吸暂停低通气综合征患者心理状况的影响[J].齐鲁护理杂志,2012,18(4):107-108.
[7]ZHENG D,XU Y,YOU S,et al.Effects of continuous positive airway pressure on depression and anxiety symptoms in patients with obstructive sleep apnoea:results from the sleep apnoea cardiovascular Endpoint randomised trial and meta-analysis[J].EClinicalMedicine,2019,11,89-96.
[8]POVITZ M,BOLO C E,HEITMAN S J,et al.Effect of Treatment of Obstructive Sleep Apnea on Depressive Symptoms:Systematic Review and Meta-Analysis[J].Plos Medicine,2014,11:e1001762.
[9]Balcan B , Erik Thunstrm, Patrick,et al.Determinants of depressive mood in coronary artery disease patients with obstructive sleep apnea and response to continuous positive airway pressure treatment in non-sleepy and sleepy phenotypes in the RICCADSA cohort[J].Journal of sleep research,2019,28(17):e12818.
[10]Gall R,Isaac L,Kryger M.Quality of life in mild obstructive sleep apnea[J].Sleep,1993,16(8 Suppl):S59.
[11]WATERMAN L,STAHL S T,BUYSSE D J,et al.Self-reported obstructive sleep apnea is associated with nonresponse to antidepressant pharmacotherapy in late-life depression[J].Depression & Anxiety,2016,33(12):1107-1113.
[12]Tatiana,Albuquerque,Gonalves,et al.Obstructive sleep apnea and quality of life in elderly patients with a pacemaker[J].Jornal Brasileiro De Pneumologia Publicacao Oficial Da Sociedade Brasileira De Pneumologia E Tisilogia,2019,45(1):e20170333.
[13]BJORVATN B R,RAJAKULENDREN N,LEHMANN S,et al.Increased severity of obstructive sleep apnea is associated with less anxiety and depression[J].Journal of Sleep Research,2017,27(6):e12647.
[14]林文霞,楊秀云,陈青青.阻塞性睡眠呼吸暂停低通气综合征患者生活质量及影响因素调查[J].中国现代医生,2010,48(31):142-143.
[15]孙阳,刘芳,刘艳云,等.阻塞性睡眠呼吸暂停低通气综合征对急性脑梗死患者认知功能及心理健康状况的影响[J].脑与神经疾病杂志,2018,26(5):308-311.
[16]张立芳,李博,李仓霞,等.合并阻塞性睡眠呼吸暂停低通气综合征脑出血患者的焦虑抑郁状况调查分析[J].海南医学,2013,24(10):1535-1537.
[17]崔丽,徐先荣,王铃,等.阻塞性睡眠呼吸暂停低通气综合征对飞行员情绪状况的影响[J].解放军医学杂志,2009,34(10):1247-1249.
[18]马萍,温金峰,廖继武,等.肥胖伴阻塞性睡眠呼吸暂停低通气综合征患者的睡眠及情绪状况分析[J].广东医学,2019,40(4):459-462.
[19]阳书坤,庄建伟,付霞,等.阻塞性睡眠呼吸暂停低通气综合征患者抑郁情绪和认知功能损害的关系[J].中华行为医学与脑科学杂志,2009,18(12):1100-1102.
[20]Y L,JH X,WY L,et al.The effect of hypothalamic-pituitary-thyroid axis hormone levels and depression in obstructive sleep apnea-hypopnea syndrome[J].Chinese journal of tuberculosis and respiratory diseases,2019,42(8):591-595.

