鼻出血临床路径实施的效果分析
胡秀娟 魏雪梅 兰 德 张 杰 康 伟
随着医改深入推进,医改令所有公立医院实行临床路径管理。临床路径是指针对某一疾病建立一套标准化治疗模式与治疗程序,最终起到规范医疗行为、减少变异、降低成本、提高质量的作用。临床路径管理模式属于新型的医疗服务管理模式,通过该种模式管理可全面提高医疗质量,还可规范诊疗行为,保证医疗安全以及费用合理,还能有效提高患者综合满意度,在不同程度上提高医院管理水平[1]。成都大学附属医院耳鼻咽喉颈外科已开展临床路径管理6年,涵盖18个病种。因鼻出血的发病率较高,是我科常见急症,故本研究选取鼻出血患者作为研究对象,对比分析临床路径实施与否患者的住院费用、 住院时间、 治疗总有效率等指标,初步评价临床路径管理的实施效果,以便更好地控制医疗费用、改善医疗质量,为单病种及疾病诊断相关分类(diagnosis related groups,DRGs)付费打好基础。
1 资料与方法
1.1 一般资料 收集2018年2月至2019年7月在成都大学附属医院住院治疗、第一诊断为鼻出血的患者214例,其中进行常规诊疗的116例为对照组,男性74例,女性42例,年龄13~86岁,中位年龄51(35.5,66.25)岁;进行临床路径管理的98例为观察组,男性63例,女性35例,年龄13~85岁,中位年龄52(40,65)岁。两组性别、年龄比较,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准 纳入标准:第一诊断符合国际疾病分类(international classification of diseases,ICD)-10 鼻出血疾病编码,当患者同时具有其他疾病诊断,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径[2]。排除标准:关键变量如入院、出院时间、各项费用明细等缺失者;出现手术并发症,需再次手术处理者;第一诊断为鼻出血,合并鼻腔鼻窦肿瘤、鼻窦炎、鼻甲肥大,需行联合手术者;合并全身疾病,住院期间需要继续治疗者。
1.3 研究方法 对照组按照传统方法常规诊疗,在检查项目、治疗方案、选用药物以及住院时间等方面不做统一要求。
观察组参照《鼻出血诊断及治疗指南(草案)》[3]及《耳鼻喉科临床路径》[2]等,成立科室临床路径管理小组,对科室相关医护人员进行临床路径知识培训和考核[4],严格按照临床路径标准、住院流程选择治疗方案并进行标准路径管理,严格按照临床路径表单内容、时间进度进行诊疗,在临床路径表单上标记入组病例每日目标完成情况。具体措施如下:①住院第1~2天,了解病史,完成查体及病历书写,完成术前评估、术前检查、术前讨论、确定手术方案,相关科室会诊,签署手术知情同意书等,完成血常规、尿常规、肝肾功能、电解质、凝血功能、感染性疾病筛查、心电图等必检项目,专科护理人员加强心理与生活护理,注意出血情况、血压及其他生命体征;②住院第2~3天:入院3日内完成手术治疗,向患者及家属交代病情及术后注意事项,术前30 min预防性使用头孢唑啉或头孢呋辛钠,术后应用止血药。护理人员加强术后心理与生活护理,并注意出血情况;③住院第3~7天:上级医生查房,分析鼻出血原因,鼻部换药,根据病情选择血常规、凝血功能、鼻窦CT扫描等部分复查项目,评估出血停止、无需继续住院处理的并发症或合并症后安排出院,向患者交代出院注意事项,专职护理人员指导患者办理出院手续。
1.4 观察指标及疗效评价标准 收集患者临床资料,包括医疗支付方式、住院费用(药品费、耗材费等)、住院时间、诊疗效果、住院并发症(电解质紊乱、贫血、休克、血小板减少、呼吸道感染、消化系统病变)等。治疗后两组患者均随访(出院后每周门诊鼻内镜复查)4周,疗效评估标准[5]: 治愈,原部位治疗后4周内并无活动性出血及征象者;有效:治疗后4周内偶见少量出血,但较之前明显好转;无效:治疗后未见任何好转迹象甚至加重。总有效率=治愈率+有效率。

2 结果
2.1 住院费用和住院时间比较 观察组住院总费用、药费、耗材费用和平均住院时间均少于对照组,差异有统计学意义(P<0.05)。见表1。
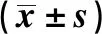
表1 两组住院费用及住院时间比较
2.2 临床疗效比较 观察组治疗总有效率高于对照组,差异有统计学意义(P<0.05)。两组住院并发症(经补液、补充血小板、抗感染等对症处理后症状改善)发生率差异无统计学意义(P>0.05)。见表2~3。
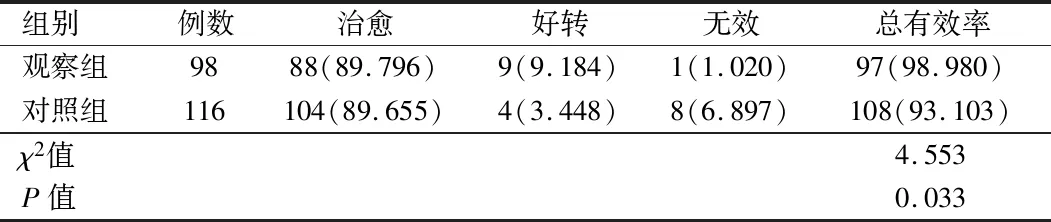
表2 两组临床疗效比较[例(%)]
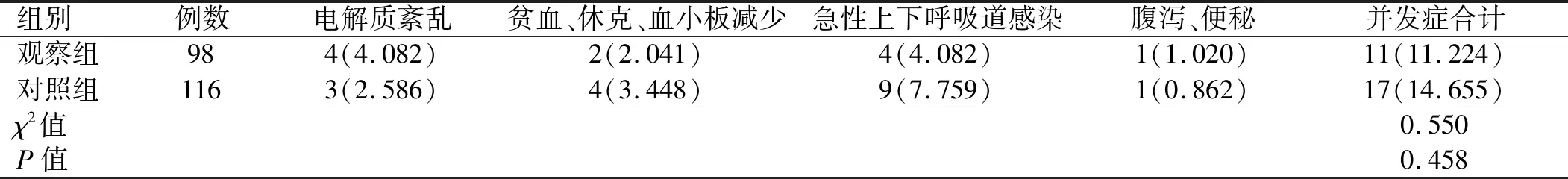
表3 两组并发症发生率比较[例(%))
3 讨论
临床路径是临床医疗管理的一种工具,有科学性和时间顺序性,其核心是让患者获得检查、治疗、用药和护理等项目的标准化[6], 从而达到规范医疗服务行为,减少资源浪费,使患者获得适宜的医疗护理服务目的[7]。我国原国家卫生部围绕该目标于2011年修订并发布了321个病种的临床路径管理方案,其中耳鼻喉科15个,我科结合临床工作实际需求,陆续对相应病种进行了临床路径管理。本研究选取鼻出血这个常见病种,对临床路径管理前后各项评价指标进行了对比分析,进行效果评价。
本研究结果显示,临床路径管理下的鼻出血患者平均住院总费用、药费、耗材费用和平均住院时间均少于对照组(P<0.05)。这与相关文献[8-9]报道基本一致。说明临床路径能有效地配置有限的医疗资源、降低医疗成本、缩短平均住院时间,减轻患者经济负担,也有利于医院对科室的考核,医患双方均乐于接受。临床路径对疾病的平均住院时间、用药规范、检查项目以及护理宣教等都做了明确界定,因此可以避免医护或者患者原因随意延长不必要的住院时间,同时也减少了不必要的检查及不合理用药的产生,宣教后的患者增强了对疾病的认知度,也具有更强的执行力,保证了临床路径按时间计划顺利实施。
临床路径的实施在一定程度上降低了医疗成本,但并未降低医疗服务质量,相反,因为诊疗的规范化和熟练化,医疗质量得到了进一步提升。本研究结果显示,实施临床路径的鼻出血患者疗效高于对照组(P<0.05),这正是路径管理提高疗效,提升医疗质量的体现。但两组并发症发生率差异并无统计学意义(P>0.05),这与相关研究[10-11]不一致。分析原因可能与路径实施前医务人员即有意识控制其并发症,故路径实施后其并发症发生率才无明显变化。按照路径要求认真细致地完成设定的每日诊疗及护理工作对于规范各项检査以及诊疗护理起到了积极的作用,多部门合作的整体医疗、整体护理医疗模式可以促使诊疗质量的同质化,从而提高疗效。临床疗效的提高不仅能促进患者的康复,而且能成为推动医务人员不断积极推行临床路径的动力。
综上所述,鼻出血临床路径管理可以有效缩短患者平均住院日、降低医疗成本、提高疗效,提升医疗质量,值得推广应用。本研究不足之处在于没有充分考虑变异因素,在后期临床路径的推行和向单病种及DRGs付费模式转变的过程中,还需要结合各医疗单位实际进行有效的变异管理。

