腹腔镜手术对穿孔性阑尾炎患者术后切口感染和免疫功能的影响
吴开李,王连臣,符国宏
(海南省第三人民医院普通外科,三亚 572000)
急性阑尾炎是普外科最常见的急腹症,其人群发病率约为7%~8%[1],多发于青壮年人群。其典型临床表现为转移性右下腹痛、反跳痛,并具有白细胞计数、嗜中性粒细胞比例增高等表现,发病原因是粪石、淋巴滤泡增生、肿物等嵌入堵塞狭小的阑尾腔,导致腔内压力升高、压迫血管并合并发生肠道条件致病菌感染,引起阑尾缺血坏死,如病情持续进展,可出现穿孔引发腹膜炎,危及患者生命安全[2]。急性阑尾炎具有起病急、症状复杂、病情进展迅速等特点,临床医生需要依据患者的病情、阑尾炎分型、适应症来选择安全、有效的治疗方案。目前,临床上针对阑尾炎可采取手术治疗或保守治疗,坏疽性、穿孔性阑尾炎等重症阑尾炎一般均需要进行手术治疗[3-4]。开腹手术是治疗急性阑尾炎的传统术式,近年来,随着腹腔镜技术等微创手术技术的发展和进步,针对急性阑尾炎患者的微创手术越来越多见,并显现出了创伤小、恢复快、切口美观等诸多优势[5]。虽然大量临床研究肯定了腹腔镜手术在阑尾炎治疗中的积极作用,但在穿孔性阑尾炎治疗中是否能够完全超越开腹手术仍然是存在争议的课题,特别是有关其对患者免疫功能影响的研究较为缺乏,基于此种研究现状,本研究针对腹腔镜手术对穿孔性阑尾炎患者术后切口感染和免疫功能的影响进行了研究和分析,现报道如下。
1 资料与方法
1.1 临床资料选取2016年1月~2018年12月在医院行手术治疗、符合本研究纳入排除标准的63例穿孔性阑尾炎患者作为研究对象,根据术式将其分为开腹组(30例)和腹腔镜组(33例),两组患者均对本研究知情并签署知情同意书,本研究方案经我院医学伦理委员会审核通过。
1.1.1 纳入标准所有患者均符合中华医学会主编的《临床诊疗指南·外科学分册》中的穿孔性阑尾炎诊断标准[6],临床资料完整,术后均于医院住院治疗直到康复出院。
1.1.2 排除标准合并有恶性肿瘤、脑卒中、自身免疫病或免疫缺陷病、血液系统疾病、肝肾肺功能不全、凝血功能障碍、行多部位手术、合并其它急性慢性感染性疾病、生命体征不稳定的患者;长期应用免疫抑制剂、糖皮质激素的患者;妊娠期或哺乳期患者。
1.1.3 诊断标准患者均具有转移性右下腹痛、全腹持续性疼痛或下腹部持续性疼痛的临床症状,可伴有发热,恶心、呕吐等,查体可见腹肌紧张或反跳痛,血常规检查可见中性粒细胞、白细胞计数显著升高,多普勒超声检查可见右下腹部积液。
1.2 手术方法
1.2.1 开腹手术方法开腹组患者入室后给予常规麻醉监测,对于无腰椎病变者行连续硬膜外麻醉,否则行气管插管全身麻醉,麻醉成功后于麦氏点或腹直肌外缘作约4~6cm切口,逐层分离腹壁至阑尾,以吸引器或纱布吸净位于盆腔及阑尾周围的积脓和渗液,分离阑尾并于阑尾根部做双重结扎,而后于阑尾近端切断阑尾后荷包包埋阑尾残端,术毕以甲硝唑溶液冲洗腹腔后关腹,常规留置引流管引流,术后常规给予抗感染治疗。
1.2.2 腹腔镜手术方法腹腔镜组患者入室后给予常规麻醉监测,行气管插管全身麻醉,患者取头低脚高位,于脐上部做长约1cm的观察孔,放置气腹针以CO2建立人工气腹,压力维持在1.6~2.0 kPa。撤出气腹针由观察孔放置直径10 mm的Trocar套管针和直径10 mm腹腔镜,探查阑尾及腹腔情况后于麦氏点上部做长约
1cm的主操作孔并放置直径10 mm的Trocar套管针,于脐下5cm处做长约5mm的副操作孔并放置直径5mm的Trocar套管针,将腹腔中积脓和渗液清洗干净后分离阑尾,改变患者体位为头高脚低左侧卧位,以超声刀针对阑尾系膜进行切割和分离,于阑尾根部行双重套扎、缝扎或以Hem-o-lok夹进行夹闭,而后切除阑尾,电凝处理阑尾残端,术毕以甲硝唑溶液冲洗腹腔后,确认腹腔中无活动性出血及脏器损伤后消除气腹并缝合切口,术后常规给予抗感染治疗。
1.3 观察指标对两组患者的手术时间、术中出血量、切口长度、肛门排气时间、术后下床时间、住院时间、住院费用进行观察和比较;对两组患者术后切口感染、切口出血、盆腔脓肿、肠粘连等并发症的发生率进行观察和比较;于手术前1d和术后1d采集两组患者的空腹外周静脉血样本10mL,其中,3mL血样经抗凝处理后在室温下静置1h后以3000 r/min速度离心15min,分离血浆后采用酶联免疫吸附法(ELISA法)对肿瘤坏死因子-α(TNF-α)、白细胞介素(IL)-6、免疫球蛋白(Ig)G、IgM水平进行检测和比较,采用免疫比浊法对血浆C反应蛋白(CRP)水平进行检测,试剂盒均购自罗氏公司。剩余血样采用CytoFLEX型流式细胞仪(美国Beckman Coulter公司)对CD4+T 淋巴细胞比例、CD8+T淋巴细胞比例、CD4+/CD8+T淋巴细胞比值进行检测和比较。
1.4 统计分析采用SPSS 22.0统计学软件进行数据分析,正态计量数据用“mean±SD”表示,计数资料采用例数或百分比表示,两组独立,正态,方差齐资料组间比较采用t检验;样本率的比较采用卡方检验或Fisher确切概率法;P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床资料的比较两组患者在年龄、性别构成、实验室指标、合并症等方面的差异均无统计学意义(P>0.05),见表1。
表1 两组患者临床资料的比较
2.2 两组患者手术指标的比较腹腔镜组患者的手术时间、术中出血量、切口长度、肛门排气时间、术后下床时间、住院时间、住院费用均低于开腹组,两组之间的差异均有统计学意义(P<0.05),见表2。
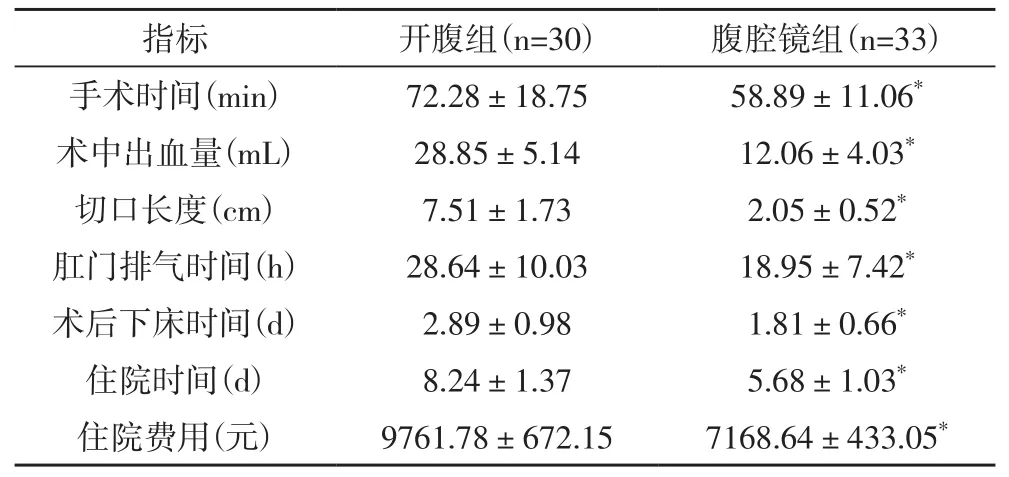
表2 两组患者手术指标的比较
2.3 两组患者术后切口感染率及并发症发生率的比较两组患者切口出血和盆腔脓肿发生率的差异无统计学意义(P>0.05);腹腔镜组患者的切口感染率和肠粘连发生率均低于开腹组,两组之间的差异均有统计学意义(P<0.05),见表3。
2.4 两组患者手术前、后血浆炎症因子和免疫指标的比较两组患者术前的血浆炎症因子和免疫指标的差异均无统计学意义,术后两组患者均出现了血浆炎症因子水平升高及血浆IgG水平、IgM水平、外周血CD4+T淋巴细胞比例、CD4+/CD8+T淋巴细胞比值下降,但腹腔镜组患者术后血浆炎症因子水平升高幅度较小,血浆IgG水平、IgM水平、外周血CD4+T淋巴细胞比例、CD4+/CD8+T淋巴细胞比值下降幅度较小,两组之间的差异有统计学意义(P<0.05),见表4。
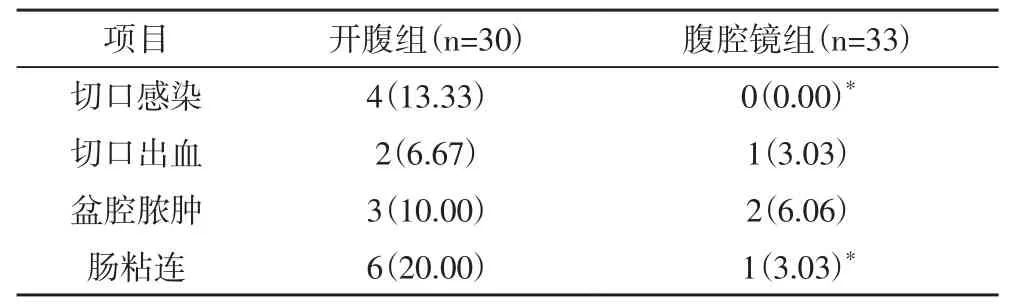
表3 两组患者术后切口感染率及并发症发生率的比较(例,%)

表4 两组患者手术前、后血浆炎症因子和免疫指标的比较
3 讨论
本研究结果显示,在穿孔性阑尾炎的手术治疗中,应用腹腔镜手术可达到缩短手术时间、减轻手术创伤、促进术后康复、节约医疗费用等效果。通常来说,保守治疗很难达到对阑尾炎的根治,即使是应用抗菌药物控制急性期症状后,仍有超过40%的患者可出现复发,故早期手术是治疗急性阑尾炎的首要原则[7]。从19世纪开始,开腹式阑尾炎切除术就已成为治疗阑尾炎的标准术式,自从1983年第一例腹腔镜阑尾切除术成功以来,开腹手术与腹腔镜手术治疗阑尾炎的优劣争论就一直存在[8]。近年来的众多研究都显示,腹腔镜技术在急性阑尾炎治疗中具有诸多优势,而针对穿孔性阑尾炎的应用相对谨慎,但针对儿童及成人穿孔性阑尾炎的临床观察研究都显示,相对与开腹手术,腹腔镜手术能够缩短手术时间、术后下床活动时间、术后排气时间、住院时间,减轻术后疼痛、肠梗阻等并发症,改善术后的体温、白细胞计数、中性粒细胞比例等指标,促进患者的术后康复[9-10],与本研究结果一致,因此,笔者认为,在严格控制手术指征的前提下,针对穿孔性阑尾炎患者应用腹腔镜手术进行治疗,具有较好的应用效果和安全性。
本研究结果显示,在穿孔性阑尾炎的手术治疗中,应用腹腔镜手术能够降低术后切口感染率,对于预防和控制医院感染的发生具有积极的意义。近年来的大量研究结果显示,腹腔镜能显著降低阑尾炎手术患者的术后切口感染率,在穿孔性阑尾炎手术中应用腹腔镜技术,也可通过减少手术创伤、促进快速康复来减少术后感染和并发症的发生[11]。基于多项研究的循证医学系统评价研究也证实了穿孔性阑尾炎行腹腔镜手术能够有效预防术后切口感染[12]。但是,值得提出的是,术式并不是影响术后切口感染风险的唯一因素,术后营养支持、切口的局部护理及敷料更换、抗感染治疗、术中及术后的无菌操作规范性、留置引流管情况等因素均可对其产生影响,同时,患者的年龄、基础疾病、肥胖程度等也可影响外科手术切口感染的发生风险。此外,具有不同临床特征患者的感染病原菌的构成也具有差异,一般来说,导致阑尾切除术后切口感染的病原菌以大肠埃希菌、铜绿假单胞菌、肺炎克雷伯菌等革兰阴性肠杆菌为主,而儿童穿孔性阑尾炎患者、糖尿病并发急性阑尾炎患者的术切口感染病原菌还包括了较多的金黄色葡萄球菌、屎肠球菌等革兰阳性菌[13-14],因此,在选择预防感染药物时,应综合考虑不同患者人群的潜在病原菌特点,一般来说,第三代头孢菌素是预防感染的首选药物。总之,在合理选择术式的基础上,综合应用多种手段对术后切口感染进行预防和控制,才能达到较好的效果。
本研究结果显示,在穿孔性阑尾炎的手术治疗中,应用腹腔镜手术能够降低患者术后炎症因子水平、减轻手术对机体免疫功能的损害,笔者认为,这主要原因在于腹腔镜通过减轻手术创伤降低了围术期的氧化应激水平和炎症反应程度,从而达到了降低免疫功能损害程度的效果。相关研究结果显示,外周血白细胞计数、中性粒细胞比例等血常规指标无法准确诊断阑尾炎是否穿孔,而穿孔性阑尾炎患者的CRP等炎症因子水平高于未穿孔患者,CRP等炎症因子可作为指示阑尾炎病情的重要辅助指标[15]。于腹腔镜下行阑尾切除术治疗穿孔性阑尾炎,能够改善患者围术期的血浆超氧化物歧化酶(SOD)、丙二醛(MDA)等氧化应激指标水平和TNF-α、IL-6、IL-8、IL-10、CRP、降钙素原(PCT)等炎症因子水平[16-17]。但有关腹腔镜针对穿孔性阑尾炎患者术后免疫功能影响的研究报道较少,在针对直肠癌、结肠癌、急性胆囊炎等患者的研究报道中,学者们发现,相对传统的开腹手术,腹腔镜手术能够减轻患者术后外周血T细胞亚群指标和NK细胞活性的紊乱程度,减少免疫球蛋白的下降幅度,降低手术对患者免疫功能的损害程度[18-20],而本研究结果证实了在穿孔性阑尾炎手术中应用腹腔镜也可达到类似的效果,这反映了在普外科腹部手术中合理地应用腹腔镜技术,对于改善患者术后免疫功能具有积极的意义。
在穿孔性阑尾炎的手术治疗中,应用腹腔镜手术能够减轻手术创伤、促进术后康复、减少医疗费用、降低术后切口感染发生率,并可下调患者术后炎症因子水平、降低手术对患者免疫功能的损害程度。

